大量的临床研究表明脊柱结核在有效抗结核药物控制下早期行结核病灶清除并植骨融合内固定术可以明显缩短病程,提高手术疗效。然而对于病灶范围>3椎体的胸腰椎结核,单纯应用前路内固定系统容易造成术后固定失败。为此本院设计应用后路椎弓根螺钉固定并前路结核病灶清除植骨融合术治疗多节段胸腰椎结核。
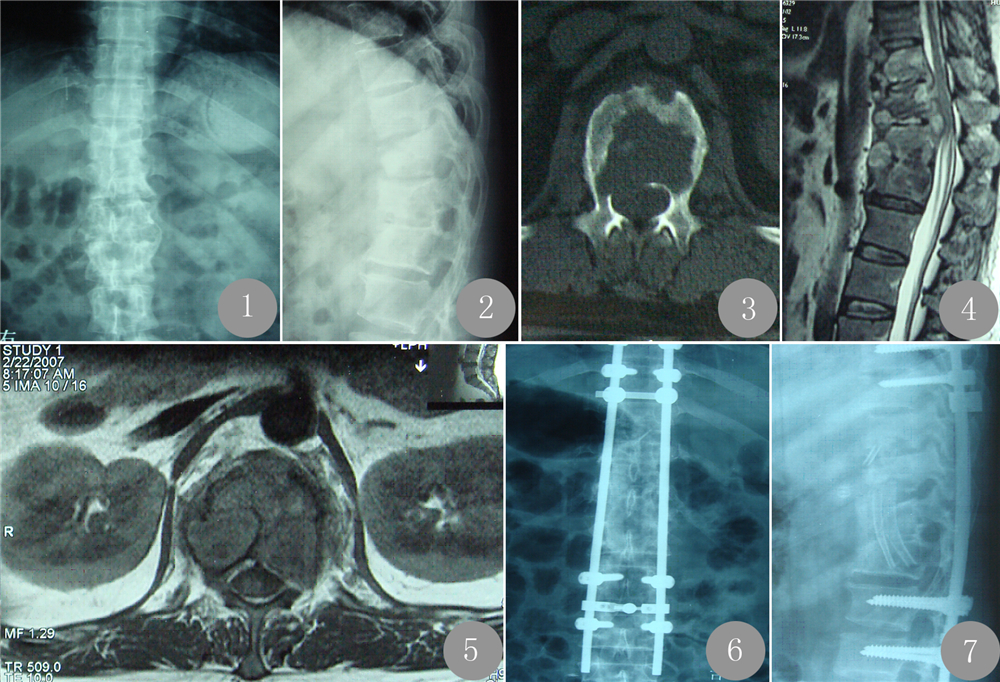
1 临床资料 1.1 一般资料2004年8月~2007年8月,本院应用一期后路椎弓根螺钉固定并前路结核病灶清除植骨融合内固定术治疗胸腰椎结核患者14例,其中男8例,女6例;年龄为28~54岁,平均38.6岁;病灶范围:T6~10 6例,T8~L1 5例,T10~L2 2例,T11~L2 1例。所有患者均有胸背部疼痛,活动受限,6例患者体检局部后凸畸形,6例患者合并脊髓及马尾功能障碍症状。 Frankel分级:A级8例,B级2例,C级3例,D级1例。术前X线、CT检查显示椎体及椎间盘破坏,椎旁脓肿形成(见图 1~3);MRI检查发现8例患者椎管内有脓肿压迫脊髓及马尾神经(见图 4,5)。术前应用四联(异烟肼、链霉素、利福平、吡嗪酰胺)抗结核药物2周,待血沉降至≤50 mm/h,全身情况调整至血红蛋白>10 g后进行手术治疗。如术前经2周抗痨治疗血沉仍不达标可考虑让患者继续抗痨2~4周直至血沉恢复至<50 mm/h后手术。
|
图 1 术前胸腰椎正位X线片 图 2 术前胸腰椎侧位X线片 图 3 术前CT横断面扫描 图 4 术前MRI 矢状面扫描 图 5 术前MRI横断面扫描 图 6 术后正位X线片 图 7 术后侧位X线片 Fig. 1 Preoperative positive X-rays of thoracolumbar. Fig. 2 Preoperative lateral X-rays of thoracolumbar. Fig. 3 Preoperative transaxial CT scan. Fig. 4 Preoperative sagittal plane MRI. Fig. 5 Preoperative transaxial MRI. Fig. 6 Postoperative positive X-rays. Fig. 7 Postoperative lateral X-rays. |
气管插管全麻,取俯卧位,C形臂X线机定位,做相应节段的后正中切口,显露结核病灶上下相邻正常椎体的椎板及椎弓根。按椎弓根钉棒系统内固定基本方法在结核病灶上下相邻正常椎体置入椎弓根螺钉,注意通过调节固定棒的折曲度以矫正后凸畸形。撑开器撑开以适当恢复椎体间正常高度,注意避免牵拉硬脊膜。对于有神经症状的患者行后路减压,注意探查神经根有无受压。然后行后外侧自体髂骨或人工骨植骨融合术,反复冲洗,置管引流后逐层缝合。改侧卧位经胸、胸膜外或腹膜后前路结核病灶清除,取髂骨或肋骨植骨。给予反复冲洗后加入链霉素粉剂1 g,逐层缝合切口。术后应用异烟肼、利福平、乙胺丁醇或吡嗪酰胺抗结核,定期复查血沉、肝肾功能及X线片。
2 结果一期应用前后路联合手术治疗多节段胸腰椎结核患者平均手术时间为214 min,出血量为960 mL,血沉恢复时间平均为56.4 d,植骨融合时间为3.16个月。融合标准:X线片检查示融合节段有连续骨小梁形成并通过椎间隙(见图 6,7)[1]。术中无神经障碍症状加重,术后切口均一期愈合,无窦道或瘘管形成,术后18个月停用抗结核药物无复发。
3 讨论 3.1 手术指征及内固定的应用脊柱结核手术治疗目的在于清除病灶,防止或减轻脊柱病理性骨折、畸形;解除脊髓、马尾神经压迫;恢复和重建脊柱的生理功能。脊柱结核手术必须全面考虑患者全身状况病变程度,不可任意扩大手术指征。通常的适应证如下[2]①有明确结核病变部位和寒性脓肿;②病灶内有较大的死骨或空洞;③窦道形成并经久不愈;④出现神经功能损害,存在脊髓、马尾神经受压征象;⑤病变节段发生严重的脊柱后凸畸形。本组患者均严格控制手术指征,所有患者均有不同程度胸背部疼痛,活动受限,6例患者体检局部后凸畸形,6例患者合并脊髓、马尾功能障碍症状经非手术治疗无效。 Frankel分级:A级8例,B级2例,C级3例,D级1例。术前CT检查显示椎体及椎间盘破坏,椎旁脓肿形成,MRI检查发现8例患者椎管内有脓肿压迫脊髓及马尾神经。
在脊柱结核的手术治疗中,内固定物的使用有着重要作用,使用内固定物可以术中矫正结核引起的后凸畸形,确保术后脊柱稳定,防止术后植骨块移位、骨折或塌陷,预防晚期后凸畸形的发生[3]。内固定物的使用使得患者可以早期下床进行功能锻炼和康复训练,尤其对于伴有神经功能损害的患者可以尽早进行针对性康复治疗,最大程度的改善患者神经功能。研究表明脊柱结核患者使用内固定物是安全有效的,无论使用前路或后路内固定物,包括感染和结核复发等与内固定物相关的并发症发生率均很低[4]。本组病例涉及病变节段较多,14例患者中最多6个节段,最少也有4个节段,病灶切除及彻底减压后必然会造成脊柱稳定性丧失,且本组6例患者体检局部伴后凸畸形。因此对所有患者均实施了后路的椎弓根钉棒系统的内固定,以最大程度稳定脊柱、纠正畸形,维持术后的即刻稳定,以利患者术后早期下床活动。经随访治疗结果满意,至今未发生感染、内固定失败等并发症。这与严格把握手术及内固定指征,规范手术操作不无关系。
3.2 不同手术方式的选择一般来说,可以采用以下3种手术:前路病灶清除植骨内固定术、后路病灶清除植骨内固定术及前路病灶清除植骨后路(植骨)内固定术。采用前路病灶清除植骨融合内固定术,可以提高后凸畸形的矫正率,并且可以有效的维持矫形效果,患者神经功能恢复良好,并发症发生率较低,少见结核复发,因此前路内固定是治疗脊柱结核的安全有效的方法[5, 6]。当前路内固定置入存在一定的困难和风险,一般要么不使用内固定,要么另外行后路经椎弓根内固定[7]。国外有学者认为另做切口行后路内固定会增加手术的创伤,且后路固定对椎体前中柱的稳定性较差,远期仍会出现植骨块的吸收、假关节形成、畸形复发及内固定物松动断裂等并发症[8]。一般来说,前路内固定适宜于病损1~2个椎体且破坏严重,病灶清除后需要植骨恢复高度,结核处于静止期,寒性脓肿较大,脊髓压迫有截瘫者。但对于多节段病变前路重建、矫形和固定效果比后路固定差,故前路内固定只适用于病变累及或病灶彻底清除后需融合<3个椎体(2个椎间隙)的病例,对≥3个椎间隙的病例应该考虑行后路固定。而且对于合并巨大脓肿和有混合感染窦道的患者采用前路固定要特别慎重,因为若脓肿或窦道清除不彻底可以使内固定成为异物,会增加感染的可能,影响结核病灶愈合;后路内固定适用于病灶主要位于后方且局限于一侧的椎体破坏,病灶局限不需要植骨,无截瘫,无巨大脓肿,多椎体尤其跳跃性脊柱结核的患者[9, 10]。
3.3 一期前后路联合手术的优缺点一期前后路联合手术即经典的前路病灶清除植骨融合术并后路内固定术,通过一次手术完成。附加后路内固定可以允许早期功能锻炼和康复训练。与单纯前路手术相比,内置物相关并发症更少,后凸畸形可以获得更好的矫正并维持矫形效果;即使有大量脓液存在,前路或后路内置物的使用也不会引发额外的危险。该术式的优点是克服了多节段胸腰段脊柱结核前路钢板固定困难的问题,固定牢固可靠,手术风险比前路小,同时可有效清除病灶并植骨。目前临床上主要采用前路病灶清除植骨融合及内固定手术治疗脊柱结核[11, 12]。但前入路亦存在一定的局限性,由于胸腰段脊柱生理弧度特点,目前所有内固定材料对胸腰结合部的长节段固定均存在困难。曾荣等[13]选用了后路内固定治疗8例颈胸段病变、节段长且前路内固定困难的结核患者,随访5~21个月,平均16个月,结核病灶无复发,椎间植骨均获骨性愈合,愈合时间为5~10个月,神经功能恢复良好。对于本组病例采用前后路2个切口分别进行后路椎弓根螺钉固定植骨融合术及前路结核病灶清除植骨融合并/不并内固定技术,后路矫形固定后再做前路植骨,避免了植骨移动压迫脊髓的可能,同时克服了前路不易重建脊柱稳定性的困难,固定可靠,随访时无明显的矫正度丢失;术后患者切口均一期愈合,无窦道或瘘管形成,术后18个月停用抗结核药物无复发;术后植骨融合率为100%,融合时间平均为3.16个月;脊柱矫形效果满意,术后无神经症状加重表现。结核复发、伤口感染不愈是术后主要并发症。
一期前后路联合手术治疗多节段胸腰椎结核清除病灶比较彻底,植骨融合内固定较为可靠,避免了切口混合感染造成的不愈合或窦道形成,术后融合率高,是治疗多节段胸腰椎结核安全可靠的理想术式。
当然,抗结核药物的应用是脊柱结核治疗的关键措施。如果没有有效的抗结核药物治疗,单纯依赖外科治疗是非常危险的,只有在有效的抗痨条件下才能施行外科治疗。对有条件的患者,建议应用一线药物,如异烟阱、利福平、吡嗪酰胺和乙胺丁醇。上述药物同时应用可产生协同作用,大大缩短了治疗时间。本组所有患者用药后2周内血沉均得到了良好的控制,且术后恢复也较快。
| [1] | Lenke LG, Bridwell KH, Baldus C, et al. Ability of Cotrel-Dubousset instrumentation to preserve distal lumbar motion segments in adolescent idiopathic scoliosis[J]. J Spinal Disord, 1993, 6(4):339-350. |
| [2] | 贾连顺. 脊柱结核外科治疗的现状与问题[J]. 中国矫形外科杂志, 2007, 15(7):516-518. |
| [3] | Al-Sebai MW, Al-Khawashki H, Al-Arabi K, et al. Operative treatment of progressive deformity in spinal tuberculosis[J]. Int Orthop, 2001, 25(5):322-325. |
| [4] | 杨显声, 闫景龙, 迟志永, 等. 经肋横突病灶清除治疗胸椎结核的临床疗效分析[J]. 脊柱外利杂志, 2008, 6(5):281-283. |
| [5] | 冯大雄, 康建平, 侯宗亮. 前后路联合手术治疗腰骶段脊柱结核[J]. 中国修复重建外科杂志, 2008, 22(4):408-410. |
| [6] | 贺茂林, 肖增明, 黄成彬, 等. 前路一期病灶清除植骨内固定治疗腰椎跳跃性结核[J]. 中国矫形外科杂志, 2008, 16(7): 485-487. |
| [7] | Chen WJ, Wu CC, Jung CH, et al. Combined anterior and posterior surgeries in the treatment of spinal tuberculous spondylitis[J]. Clin Orthop Relat Res, 2002, (398):50-59. |
| [8] | Ozdemir HM, Us AK, Oün T. The role of anterior spinal instrumentation and allograft fibula for the treatment of pott disease[J]. Spine, 2003, 28(5):474-479. |
| [9] | Sundararaj GD, Behera S, Ravi V, et al. Role of posterior stabilisation in the management of tuberculosis of the dorsal and lumbar spine[J]. J Bone Joint Surg Br, 2003, 85(1):100-106. |
| [10] | Lee JS, Moon KP, Kim SJ, et al. Posterior lumbar interbody fusion and posterior instrumentation in the surgical management of lumbar tuberculous spondylitis[J]. J Bone Joint Surg Br, 2007, 89(2):210-214. |
| [11] | Mihir B, Vinod L, Umesh M, et al. Anterior instrumentation of the cervicothoracic vertebrae: approach based on clinical and radiologic criteria[J]. Spine, 2006, 31(9):E244-249. |
| [12] | 张泽华, 许建中, 谭祖键, 等. 改良前方入路结核病灶清除、同种异体骨移植、内固定定治疗须胸段脊柱结核[J]. 中国脊柱脊髓杂志, 2006, 16(1):41-44. |
| [13] | 曾荣, 金勋杰, 林颢. 前后路联合手术治疗多节段颈胸段脊柱结核[J]. 实用骨科杂志, 2008, 14(6): 321-323. |
 2009, Vol. 7
2009, Vol. 7


