随着我国老龄化的发展,退变性腰椎侧凸(degenerative lumbar scoliosis,DLS)的发生率逐渐上升,据报道在中老年人中DLS发生率高达68%[1]。脊柱冠状面或矢状面的失平衡都会导致DLS的发生、腰椎部分功能的丢失以及引起相应的腰椎椎管狭窄症状。同时DLS也是导致脊柱-骨盆矢状面形态发生改变的常见原因之一[2]。有研究表明骨盆参数,包括骨盆入射角(pelvic incidence,PI)及骨盆倾斜角(pelvic tilt,PT),对维持脊柱序列有重要作用[3]。国外关于DLS的脊柱-骨盆参数研究已有不少报道[4],但多为针对DLS的手术治疗方法,就DLS本身的脊柱矢状位平衡(sagittal vertical axis,SVA)以及骨盆参数研究较少。本研究旨在通过探讨DLS患者脊柱-骨盆参数与正常人群的差别以及各参数之间的相关性,从而系统地阐明脊柱-骨盆参数在DLS发生、发展中的作用。
1 资料和方法 1.1 一般资料选取2006年3月—2014年3月本院脊柱外科收治的具有完整影像学资料的DLS患者作为DLS组,无DLS者作为对照组。DLS组与对照组排除标准为既往有脊柱或骨盆创伤病史或手术史、脊柱感染史、肌肉源性脊柱畸形以及脊柱恶性肿瘤。DLS组患者30例,其中男16例,女14例;年龄57 ~ 78岁,平均62岁;Cobb角10.7° ~ 52.8°,平均29.8°。对照组30例,其中男24例,女8例;年龄50 ~ 73岁,平均58.6岁。
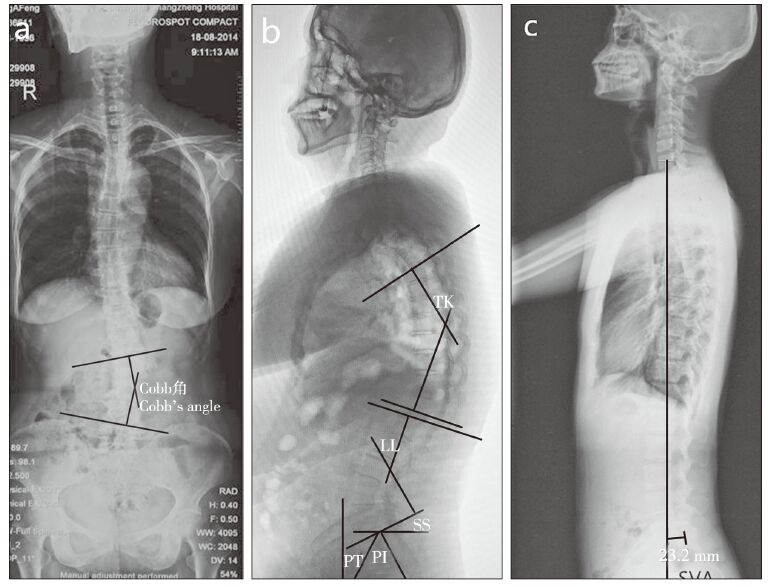
1.2 矢状面脊柱-骨盆参数测量2组均拍摄全脊柱站立位正侧位X线片,拍摄范围包括脊柱、骨盆和股骨近端,保持自然站立,膝关节和髋关节尽量伸直。在正位X线片上测量脊柱侧凸Cobb角(见图 1a),在侧位X线片上测量胸椎后凸角(thoracic kyphosis,TK)、腰椎前凸角(lumbar lordosis,LL)、骶骨倾斜角(sacrum slop,SS)、PI、PT(见图 1b)以及脊柱的SVA(见图 1c)。每个数据分别由3名研究人员进行测量,取平均值。
|
a:站立位全脊柱X线片测量Cobb角 b:站立位全脊柱侧位X线片测量TK、LL、SS、PI和PT c:站立位全脊柱侧位X线片测量SVA a:Cobb’s angle measured on total spine standing anteroposterior roentgenograph b:TK,LL,SS,PI and PT measured on total spine standing lateral roentgenograph c:SVA measured on total spine standing lateral roentgenograph 图 1 脊柱-骨盆参数测量 Fig. 1 Measurement of spinopelvic parameters |
骨盆参数[5]:①PI,经S1上终板中点作该终板的垂线,该垂线与S1上终板中点和股骨头中心点连线的夹角;若双侧股骨头不重叠,取2个股骨头中心连线的中点作为中心点。②PT,S1上终板中点和股骨头中心点连线与水平垂线的夹角;若双侧股骨头不重叠,取2个股骨头中心连线的中点作为中心点。③SS,S1上终板和水平线的夹角。PI = SS + PT。
脊柱参数:①SVA,铅垂线(经C7中点与水平面垂直的直线)与S1后上角的垂直距离,铅垂线在S1后上角的前方为正值,后方为负值,|SVA|>50 mm为脊柱矢状位失平衡[6]。②LL,S1上终板和L1上终板线向后延长线的夹角。③TK,T4上终板与T12下终板间的夹角[7]。
1.3 统计学处理采用SPSS 18.0软件,计量资料以x±s表示,DLS组和对照组的脊柱-骨盆参数比较采用独立样本t检验,P < 0.05为差异有统计学意义。DLS组和对照组参数相关性分析采用Pearson相关分析,关联度以Pearson相关系数r表示。
2 结 果2组脊柱-骨盆参数见表 1。DLS组的LL值明显小于对照组,差异有统计学意义(P < 0.05);PT、SVA值明显大于对照组,差异有统计学意义(P < 0.05)。 2组的SS、PI及TK值差异无统计学意义(P > 0.05)。
|
|
表 1 2组脊柱-骨盆参数 Tab.1 Spinopelvic parameter of 2 groups |
2组各参数相关性见表 2。2组的SS与LL、PT与SVA均有相关性(P < 0.05)。对照组3个骨盆参数(PI、PT、SS)之间均有相关性(P < 0.05),但DLS组3个骨盆参数之间均无相关性。对照组中脊柱参数LL与SVA有相关性(P < 0.05),但DLS组中LL与SVA无相关性。2组的TK与3个骨盆参数均无相关性。
|
|
表 22组脊柱-骨盆各参数相关性 Tab.2 Correlation coefficient of spinopelvic parameter in 2 groups |
DLS是发生在中老年人群的脊柱三维空间上的畸形[8]。此前脊柱-骨盆参数在DLS脊柱矢状位平衡中的作用一直被忽视,最近研究开始关注脊柱-骨盆参数对维持脊柱正常姿势的作用,不正常的脊柱-骨盆参数会导致多种脊柱退行性病变,如退行性腰椎滑脱症、DLS,还会影响脊柱融合术后的症状缓解程度。
3.1 DLS骨盆参数变化PI是一个重要的解剖标志,同时直接影响骨盆的参数还有PT和SS。PI存在个体间差异,但不受拍片位置和体位的影响,成年后达到稳定状态[9]。本研究发现非DLS者和DLS患者的PI值差异无统计学意义,提示DLS不会对PI值产生影响,也进一步证实PI值成年后即达到稳定,与DLS的发生、发展无关。PT为骨盆绕股骨头旋转的程度,PT越大骨盆越后倾,PT越小骨盆越前屈[10]。为了避免脊柱的不平衡,脊柱会通过骨盆倾斜来维持一个直立姿势。本研究结果显示DLS组和对照组PT值差异有统计学意义,提示DLS时PT会增大,从而维持直立姿势。Glassman等[11]报道PT与成人脊柱畸形患者的生活质量密切相关,PT过高会使骨盆处于后旋的过度代偿状态,患者生活质量明显下降。对于DLS患者而言,PT如何变化目前尚不清楚,还有待于相应的长期随访研究。
本研究显示对照组各骨盆参数间存在明显的相关性,但在DLS组中各骨盆参数相关性明显减小甚至消失,并且PI值已不再为SS值和PT值之和,即三者之间的平衡关系已经打破。相对于对照组而言,DLS组具有较低的SS值以及较高的PT值,2个值单独对比,2组间差异无统计学意义,但2组间SS / PT值相比,差异有统计学意义。Li[12]在重度脊柱滑脱患者中认识到骨盆姿势,即SS / PT值变化是影响脊柱-骨盆矢状面平衡的重要因素。高SS /低PT者的骶骨倾斜度较大,脊柱整体矢状面不平衡的风险较小,而低SS /高PT者骶骨较为垂直,脊柱矢状面整体失平衡的风险较大。DLS患者骨盆形态通过改变SS / PT值来发生变化,进而导致脊柱矢状面整体失平衡。
3.2 DLS脊柱参数变化Roussouly等[13]研究发现骨盆与脊柱-骨盆矢状位序列密切相关。本研究得到了相同的结果,SS与LL、PT与SVA密切相关,说明骨盆在脊柱-骨盆矢状位序列调节中起到重要作用。骨盆通过2种机制来调节脊柱的SVA,一是通过SS的变化来调节LL;二是通过PT的变化来直接调节SVA[14]。SS的大小决定了腰椎的方位,目前有研究表明较高的SS值会引起LL代偿性增大,人体通过调节LL来适应骶骨向前的倾斜[15],从而调节脊柱的平衡,在脊柱侧凸患者中,这种关系也是存在的[16]。
骨盆影响腰椎SVA的原因是脊柱位于骶骨上缘,为保持平衡及最小的能量消耗,脊柱通过适应骶骨而出现屈曲角度的变化。Schwab等[17]研究发现DLS患者自我功能的评估与LL有密切关系,LL明显减小者的临床症状相对较重。本研究也发现DLS组中的LL值(33.70°)明显小于对照组中的LL值(51.40°),2组差异有统计学意义。既往研究认为对DLS患者而言,LL减小往往会引起骨盆旋转及脊柱-骨盆定向变化,进而引起脊柱矢状面进一步失衡[18]。Ploumis等[19]研究证实DLS患者腰腿痛的临床症状随着LL增大而加重。目前研究发现在正常人群中LL与SVA有密切关系,且因腰椎与骨盆相邻,又具有较大的调节范围,所以LL是脊柱矢状位序列及平衡调节的核心[20]。DLS在矢状面上往往表现为LL变小、消失或节段性后凸[21]。本研究显示在对照组中LL与SVA显著相关,但是在DLS组中没有发现俩者具有相关性。对于DLS患者而言,LL的消失比冠状面失衡有更重要的临床意义,往往是神经根症状与神经源性跛行的原因。同时本研究结果提示较对照组而言,DLS组SVA值显著增大,可客观评估脊柱失平衡状态。在DLS手术中,要重视恢复SVA,尤其是LL,否则会影响临床治疗效果[22]。
研究表明,TK减小只见于胸椎侧凸的患者,而在正常人群和DLS患者中TK差异没有统计学意义[23],本研究也得到一样的结果。本研究未发现TK与骨盆参数具有相关性。
本研究尚存在不足之处。首先,病例数相对较少,可能使研究存在选择性偏倚。其次,本研究未将DLS进行明确分组,无法比较不同侧凸类型患者的脊柱-骨盆参数的变化。最后,本研究未将DLS患者临床表现与脊柱-骨盆参数进行相关结合,使得研究结果存在一定的局限性。但是本研究通过分析非DLS者和DLS患者脊柱-骨盆参数的情况,为临床提供了DLS患者脊柱-骨盆序列变化的相关数据,提示在DLS手术治疗过程中应重视对脊柱-骨盆序列的重建。
| [1] | Schwab F,Ungar B,Blondel B,et al. Scoliosis Research Society-Schwab adult spinal deformity classification:a validation study[J]. Spine(Phila Pa 1976),2012,37(12):1077-1082. |
| [2] | Khaled MK. Degenerative(De Novo) Adult Scoliosis[J].Seminars in Spine Surgery,2009,21(1):7-15. |
| [3] | Rose PS,Bridwell KH,Lenke LG,et al. Role of pelvic incidence,thoracic kyphosis,and patient factors on sagittal plane correction following pedicle subtraction osteotomy[J]. Spine(Phila Pa 1976),2009,34(8):785-791. |
| [4] | Duval-Beaupère G,Schmidt C,Cosson P. A Barycentremetric study of the sagittal shape of spine and pelvis:the conditions required for an economic standing position[J]. Ann Biomed Eng,1992,20(4):451-462. |
| [5] | Aubin CE,Bellefleur C,Joncas J,et al. Reliability and accuracy analysis of a new semiautomatic radiographic measurement software in adult scoliosis[J]. Spine(Phila Pa 1976),2011,36(12):E780-790. |
| [6] | 李淳德,孙浩林,刘宪义,等. 骨盆参数在老年脊柱矢状位平衡性判定中的意义[J]. 中国骨与关节杂志,2013(2):61-64. |
| [7] | Vialle R,Levassor N,Rillardon L,et al. Radiographic analysis of the sagittal alignment and balance of the spine in asymptomatic subjects[J]. J Bone Joint Surg Am,2005,87(2):260-267. |
| [8] | 黄伟敏,于秀淳,梁进,等. 退行性腰椎侧凸的外科治疗[J]. 脊柱外科杂志,2011,9(1):58-61. |
| [9] | 王太平,郑召民,刘辉,等. 成人脊柱畸形矢状面平衡与生存质量的相关性分析[J]. 中华医学杂志,2012(21):1481-1485. |
| [10] | Yu CH,Wang CT,Chen PQ. Instrumented posterior lumbar interbody fusion in adult spondylolisthesis[J]. Clin Orthop Relat Res,2008,466(12):3034-3043. |
| [11] | Glassman SD,Berven S,Bridwell K,et al. Correlation of radiographic parameters and clinical symptoms in adult scoliosis[J]. Spine(Phila Pa 1976),2005,30(6):682-688. |
| [12] | Li Y,Hresko MT. Radiographic analysis of spondylolisthesis and sagittal spinopelvic deformity[J]. J Am Acad Orthop Surg,2012,20(4):194-205. |
| [13] | Roussouly P,Pinheiro-Franco JL. Sagittal parameters of the spine:biomechanical approach[J]. Eur Spine J,2011,20(Suppl 5):578-585. |
| [14] | 李危石,孙卓然. 正常脊柱-骨盆矢状位参数的影像学研究[J]. 中华骨科杂志,2013,33(5):447-453 |
| [15] | Roussouly P,Labelle H,Rouissi J,et al. Pre-and post-operative sagittal balance in idiopathic scoliosis:a comparison over the ages of two cohorts of 132 adolescents and 52 adults[J]. Eur Spine J,2013,22(Suppl 2):S203-215. |
| [16] | Hong JY,Suh SW,Modi HN,et al. Analysis of factors that affect shoulder balance after correction surgery in scoliosis:a global analysis of all the curvature types[J]. Eur Spine J,2013,22(6):1273-1285. |
| [17] | Schwab FJ,Blondel B,Bess S,et al. Radiographical spinopelvic parameters and disability in the setting of adult spinal deformity:a prospective multicenter analysis[J]. Spine(Phila Pa 1976),2013,38(13):E803-812. |
| [18] | 桑宏勋,雷伟. 成人退行性脊柱侧凸患者矢状位失衡与影响畸形发展的因素[J]. 中国脊柱脊髓杂志,2012,22(3):200. |
| [19] | Ploumis A,Liu H,Mehbod AA,et al. A correlation of radiographic and functional measurements in adult degenerative scoliosis[J]. Spine(Phila Pa 1976),2009,34(15):1581-1584. |
| [20] | Schuller S,Charles YP,Steib JP. Sagittal spinopelvic alignment and body mass index in patients with degenerative spondylolisthesis[J]. Eur Spine J,2011,20(5):713-719. |
| [21] | Aebi M. The adult scoliosis[J]. Eur Spine J,2005,14(10):925-948. |
| [22] | 杨诚,高春华,彭宝淦. 腰椎退变性侧凸的外科治疗策略[J]. 脊柱外科杂志,2013,10(6):330-333. |
| [23] | Upasani VV,Tis J,Bastrom T,et al. Analysis of sagittal alignment in thoracic and thoracolumbar curves in adolescent idiopathic scoliosis:how do these two curve types differ?[J]. Spine(Phila Pa 1976),2007,32(12):1355-1359. |
 2016, Vol.14
2016, Vol.14 


