结核病是一种慢性传染病,由结核分枝杆菌感染引起,几乎可以影响人体所有的器官系统[1]。近年来,其发生率呈逐年增长趋势,每年约有300 万人死于结核病或与之相关的并发症[2]。脊柱结核是临床上最为常见的肺外结核病,也是常见的骨科疾病,约占骨结核的30%~50%,好发于老年人,也常见于发展中国家的儿童和青年[3]。据文献报道约50%的脊柱结核患者有不同程度的神经功能障碍,此外约10%的患者会发展为截瘫,对患者的生命安全构成极大的危害[4]。目前临床主要采用前路病灶清除术对脊柱结核患者进行治疗,然而前路手术存在结核分枝杆菌易污染胸腹腔、前内固定物存留后取出困难、手术过程中需结扎多节段血管、较难清除多节段跳跃性脊柱结核及手术规模大等缺陷[5]。本研究对60 例脊柱结核患者分组分别进行经椎弓根病灶清除术及前路病灶清除术治疗,并对疗效进行比较分析,现报告如下。
1 资料与方法 1.1 一般资料本研究纳入2009 年1 月—2013 年12 月本院收治的60 例脊柱结核患者。所有入选患者术前均经X 线、CT 及MRI 检查确诊为脊柱结核,患者均出现椎体骨质破坏、椎间隙变窄或消失、椎体塌陷、空洞等影像学特征[6]。经结核菌素试验检测,患者2~3 d 内局部均出现红肿硬节的阳性反应,且术后经病理检查确认为结核分枝杆菌感染。累及节段T2~3 15 例,T8~9 16 例,T11~L1 20 例,L5~S1 9 例。依据患者知情自愿原则,按照入院的先后顺序随机分为前路病灶清除组(对照组)和经后路椎弓根病灶清除组(研究组),2组患者均为30 例。对照组中男18 例,女12例;年龄27~57 岁,平均37.7 岁;发病时间2~16 个月,平均9.7 个月。研究组中男20 例,女10 例;年龄25~55 岁,平均38.9 岁;发病时间3~ 17 个月,平均11.5 个月。依据美国脊髓损伤协会(ASIA)神经功能分级[7]:研究组中B级8 例,C级16 例,D级6 例; 对照组中B 级7 例,C 级10 例,D级13 例。2组患者在年龄、性别以及神经功能分级等一般资料方面差异无统计学意义(P>0.05),具有可比性。排除标准;①合并糖尿病,血糖值紊乱等慢性基础疾病;②合并严重的肝肾功能障碍;③有严重的精神障碍;④合并腰椎椎管狭窄症,有脊神经压迫症状,手术操作空间狭小。所有患者术前均签署患者知情同意书,本研究经本院伦理委员会批准。
1.2 手术方法依据患者情况,术前分别行常规四联(300 mg异烟肼 + 450 mg 吡嗪酰胺 + 450 mg 利福平 + 750 mg乙胺丁醇)或五联(300 mg 异烟肼+ 450 mg 吡嗪酰胺 + 450 mg 利福平 + 750 mg 乙胺丁醇 + 75 U硫酸链霉素)抗结核治疗,治疗时间> 14 d。
对照组:患者取右侧卧位,气管插管全麻,充分暴露患椎及相邻的健康椎体,纱布垫隔离病灶区,准确定位患者的结核节段血管。彻底清除椎旁病变组织,直至正常骨质。切除截瘫患者的患椎,减轻椎管前方的压力,充分解除脊髓压迫,之后应用大量甲硝唑液、生理盐水反复冲洗。术前测量病变椎体后凸角及高度,刮除上下正常椎体的软骨板,准备植骨床,于上下位正常椎体置入螺栓,以上下螺栓为支撑点安装撑开器,将椎体撑开,使其高度恢复,矫正后凸畸形,测量缺损区上下的距离。取稍长于骨槽的双面或三面带皮质骨的自体髂骨块嵌入植骨,保证植骨块的稳定性,去除撑开器,置上钉棒并拧紧螺栓的螺帽,最后在上下植骨块及椎体各拧入1 枚螺钉固定。
研究组:气管插管全麻,待麻醉起效后测量中心静脉压,取患者俯卧位,采用脊柱后正中入路,分别显露患椎及上下各2 个椎体的椎板和椎间关节。定位“人”字嵴,在术中X线透视下,用椎弓根导向器辅助,经椎弓根使开路器进入病变及上下各2 个椎弓根内,病灶上下2 个椎体拧入椎弓根螺钉,并先用棒固定对侧椎弓根。采用刮勺刮除患椎椎弓根内松质骨,保留椎弓根周围皮质骨的完整性,然后进入椎体使用刮勺刮除结核肉芽组织、死骨,使用吸引器吸出寒性脓肿。刮勺刮除时应以椎体边缘为界,适当切除椎弓根外侧及上方皮质骨,以便向内45° 刮除椎体中央的病灶及向上刮除病变的椎间盘。完成椎体病灶刮除之后,用椎板钳咬除椎弓根内壁,保护及显露神经根及脊髓侧方。将靴形植骨器置入脊髓硬膜腹侧,将椎体后壁的结核肉芽组织及死骨挤向前方,去除脊髓前方压迫。完成上述步骤后,固定此侧椎弓根螺钉,采用同样的方法进行对侧椎弓根操作。术毕,采用脉冲反复冲洗椎体病灶,清除残腔。椎弓根钉系统固定,纠正脊柱后凸畸形;采用自体骨经椎弓根植骨,同时进行椎板植骨。
术后密切观察患者血压、呼吸及脉搏等一般生命体征的变化及引流量,于术后1~2 d 拔除引流管(引流量 < 50 mL/d)。术后抗生素预防感染,继续给予四联抗结核治疗12~16 个月,并定期对患者的肝肾功能进行复查。术后根据患者情况进行适当的康复训练。患者出院前复查红细胞沉降率(ESR)、血象和肝肾功能,患者均按时拆线出院。
1.3 观察指标记录2组患者的手术时间、术中出血量。术后定期(术后第1、3、5、7、9个月,此后每6 个月1次)记录患者的Ashworth 量表运动评分[8]、NHISS 量表触觉评分[9]、后凸畸形Cobb 角角度、患椎高度及ASIA 分级。
1.4 统计学处理采用SPSS 17.0 软件对数据进行统计学分析,计数资料采用均数和百分数表示,行χ2 检验;计量资料采用x±s 表示,行组间方差分析。以P<0.05为差异有统计学意义。
2 结 果所有患者顺利完成手术,术后随访12~20 个月,平均17.3 个月,所有患者术后均恢复良好,未出现伤口感染、窦道形成、内固定失效断裂等并发症。研究组手术时间、术中出血量明显少于对照组,差异有统计学意义(P<0.05);术后5 周,研究组患者后凸畸形Cobb 角、运动评分、触角评分及患椎高度恢复均优于对照组,差异有统计学意义(P<0.05);2组患者术后神经损伤率均较低,其中对照组出现1 例(3.33%),研究组出现2例(6.67%),差异无统计学意义(P>0.05)。具体数据详见表 1。2组患者术前ASIA分级差异无统计学意义(P>0.05);2组术后ASIA 分级与术前相比均有不同程度的改善,差异有统计学意义(P<0.05);研究组的改善程度更为明显,与对照组相比差异有统计学意义(P<0.05,表 2)。研究组典型病例影像学资料见图 1。
|
|
表 1 统计数据 Tab. 1 Statistical data |
|
|
表 2 患者术前及末次随访时ASIA 分级 Tab. 2 ASIA classification of patients at pre-operation and final follow-up |
|
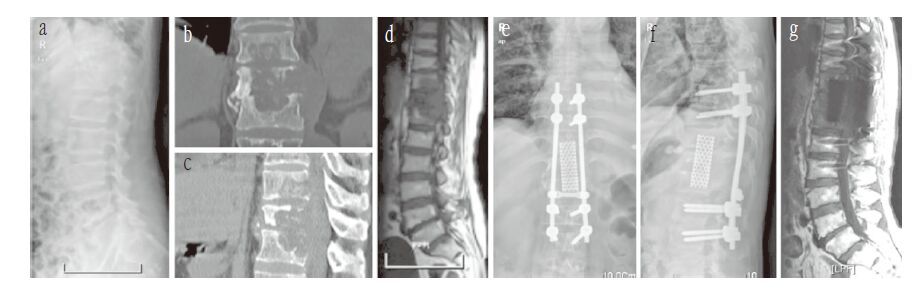
男,32 岁,T11~L1 椎体结核,术前ASIA分级B级 a~d:术前X线片、CT 及MRI 示椎体骨质、椎间隙破坏,椎体塌陷,局限性椎旁脓肿形成,脊髓受压 e~g:术后X线片及MRI 示螺钉和钛网位置良好,病灶未见残留,脊髓减压彻底. 末次随访ASIA分级为D级 Male,32 years old,T11 - L1 spinal tuberculosis. ASIA classification is grade D at pre-operation a - d:Preoperative roentgenograph,CT and MRI show destruction of vertebral body bone and intervertebral disc,collapse of vertebra,formation of localized vertebral abscess and spinal cord compression e - g:Postoperative roentgenograph and MRI show position of screw and titanium mesh is good,and residual lesions were not found,and spinal cord decompression is complete. ASIA classification is grade D at final follow-up 图 1 研究组典型病例影像学资料 Fig. 1 Imaging data of typical case in research group |
近年来,环境的污染、免疫抑制剂的过度使用以及结核分枝杆菌耐药性的增强等诸多因素导致脊柱结核病的发生率逐年增加。目前临床治疗脊柱结核通常采用经前路病灶清除术[10],然而该术式有一定的缺陷,如手术创伤大,解剖层次复杂,需要对腰动脉等较多的血管进行结扎;此外,术中操作不当可能会造成对腹腔的污染[11, 12]。因此,寻找一种创伤小、利于脊柱稳定性重建及维持,且可较好清除结核病灶的手术方法具有重要的临床意义。经后路椎弓根病灶清除术是经椎弓根入路行椎间盘摘除的一种术式。由Harms 等[13]于1982 年首先提出,其核心是后路经椎弓根到达前方病椎,从而实现病灶清除,该术式目前主要用于治疗由各种原因引起的腰椎不稳、腰椎滑脱(Ⅰ°~Ⅱ°)、椎间盘源性下腰痛、多次复发的椎间盘突出症(≥ 3 个节段)及椎板减压术后后凸畸形等病症。
经后路椎弓根病灶清除术分别咬除上位椎体的下关节突以及下位椎体上关节突的少部分,通过安全三角(下位椎体椎弓根下缘、上位椎体脊神经根的走行斜面,下位椎体的关节突所构成的区域)进入椎间隙,摘除病变的椎间盘[14]。据文献报道经椎弓根病灶清除术单侧入路可切除椎间盘组织一侧的2/3,若经双侧入路,理论上可清除全部的病变椎间盘[15]。而脊柱结核主要侵犯患者椎体的前中柱,因此其病变部位主要局限于椎间盘偏心性一侧,经后路椎弓根病灶清除术可较完整的清除结核病灶[16]。
对位于终板表面的结核病灶,则可采取刮勺刮除终板,再行椎间植骨。由于结核病变本身的感染性,有学者认为Cage、钛网等材料的置入可导致结核分枝杆菌长期的滞留,而抗结核药物不能有效地进入病灶发挥作用[17, 18]。因此,本研究术中采用取自体髂骨行椎间植骨以恢复椎间隙高度。
本研究结果证明与前路手术相比,经椎弓根入路行脊柱结核病灶清除术有诸多优势,术中不必结扎过多的大血管,缩短了手术时间,减少了术中出血量,治疗脊柱结核安全性高,疗效确切,值得临床推广使用。
| [1] | 李龙,盛伟斌,杨森,等. 原发性腰椎椎间隙感染:病灶清除植骨及椎弓根螺钉置入内固定的联合修复[J]. 中国组织工程研究,2015,19(13):2063-2068. |
| [2] | Huang D,Li D,Wang T,et al. Isoniazid conjugated poly (lactide-co-glycolide):Long-term controlled drug release and tissue regeneration for bone tuberculosis therapy[J]. Biomaterials,2015,52:417-425. |
| [3] | Pang X,Shen X,Wu P,et al. Thoracolumbar spinal tuberculosis with psoas abscesses treated by one-stage posterior transforaminal lumbar debridement,interbody fusion,posterior instrumentation,and postural drainage[J]. Arch Orthop Trauma Surg,2013,133(6):765-772. |
| [4] | Pang X,Wu P,Shen X,et al. One-stage posterior transforaminal lumbar debridement,360 degrees interbody fusion,and posterior instrumentation in treating lumbosacral spinal tuberculosis[J]. Arch Orthop Trauma Surg,2013,133(8):1033-1039. |
| [5] | 林静,郑明辉. 一期后路病灶清除、植骨融合内固定术治疗胸腰段脊柱结核30例疗效观察[J]. 山东医药,2014,54(3):35-37. |
| [6] | 于集虹,吴艳琴. 21例脊柱结核的CT、MRI影像分析[J]. 新疆医学,2013,43(4):60-61. |
| [7] | American Spinal Injury Association. Standards for neurological classification of spinal injury patients[M]. Chicago:American Spinal Injury Association,1992. |
| [8] | Bohannon RW,Smith MB. Interrater reliability of a modified Ashworth scale of muscle spasticity[J]. Phys Ther,1987,67(2):206-207. |
| [9] | Kim JT,Park MS,Chang J,et al. Proximal arterial occlusion in acute ischemic stroke with low NIHSS scores should not be considered as mild stroke[J]. PLoS One,2003,8(8):e70996. |
| [10] | Raya Cruza M,Vilchez Rueda HH,Marinescu CI,et al. Infectious spondylitis in the Balearic Islands:An analysis of 51 cases[J]. Rev Clin Esp,2015,215(5):251-257. |
| [11] | 刘竞龙,孙俊凯,黄剑候. 单纯后路手术治疗下腰椎脊柱结核的临床效果分析[J]. 临床军医杂志,2015,43(3):247-250. |
| [12] | Zhang HQ,Lin MZ,Ge L,et al. Surgical management by one-stage posterior transforaminal lumbar debridement, interbody fusion,and posterior instrumentation for lumbo-sacral tuberculosis in the aged[J]. Arch Orthop Trauma Surg,2012, 132(12):1677-1683. |
| [13] | Harms J,Rolinger H. A one-stager procedure in operative treatment of spondylolistheses:dorsal traction-reposition and anterior fusion(author's transl)[J]. Z Orthop Ihre Grenzgeb, 1982,120(3):343-347. |
| [14] | Peng CW,Yue WM,Poh SY,et al. Clinical and radiological outcomes of minimally invasive versus open transforaminal lumbar interbody fusion[J]. Spine(Phila Pa 1976),2009,34(13):1385-1389. |
| [15] | Zeng H,Wang X,Pang X,et al. Posterior only versus combined posterior and anterior approaches in surgical management of lumbosacral tuberculosis with paraspinal abscess in adults[J]. Eur J Trauma Emerg Surg,2014,40(5):607-616. |
| [16] | Zou MX,Wang XB,Li J,et al. Spinal tuberculosis of the lumbar spine after percutaneous vertebral augmentation(vertebroplasty or kyphoplasty)[J]. Spine J,2015,15(6):e1-6. |
| [17] | 林斌,何勇,张毕,等. 一期经后路病灶清除植骨融合内固定治疗脊柱结核[J]. 临床骨科杂志,2014,17(1):1-4. |
| [18] | Zaveri GR,Mehta SS. Surgical Treatment of Lumbar Tuberculous Spondylodiscitis by Transforaminal Lumbar Interbody Fusion (TLIF) and Posterior Instrumentation[J]. J Spinal Disord Tech,2009,22(4):257-262. |
 2016, Vol.14
2016, Vol.14  Issue(3): 150-153
Issue(3): 150-153
