2. 重庆医科大学附属第二医院骨科, 重庆 400010
2. Department of Orthopaedics, Second Affiliated Hospital of Chongqing Medical University, Chongqing 400010, China
腰椎椎间盘突出症(LDH)是一种常见病及易发病,经后路椎板切除髓核摘除手术是治疗LDH的经典手术方式,但开放手术有创伤较大、术后恢复较慢、神经根周围瘢痕形成等缺点[1-2]。随着医疗技术的进步和手术器械的更新,各种脊柱微创技术广泛应用于临床,其中经椎间孔入路经皮内窥镜下椎间盘切除术(PETD)是较为流行的微创手术方式。2012年7月-2014年9月,本研究组采用PETD治疗脱出型和游离型LDH患者48例,短期疗效满意,现报告如下。
1 资料与方法 1.1 一般资料病例纳入标准:①腰痛伴单侧下肢放射痛和/或麻木感,直腿抬高试验阳性;②CT或MRI等影像学检查证实单节段椎间盘脱出、游离伴神经根受压;③经非手术治疗> 6周症状未缓解或加重;④椎间盘造影诱发并复制出腰腿痛。排除标准:①开放手术后再发的LDH;②有广泛的腰椎椎管狭窄;③有腰椎不稳(如腰椎滑脱)。
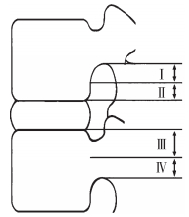
纳入48例患者,其中男28例,女20例;年龄23~64岁,平均38.5岁;病程2个月~8年,平均10个月;术前均行腰椎正侧位、动力位X线,CT及MRI检查;突出节段:L3/L4 5例,L4/L5 23例,L5/S1 20例。按Lee等[3]的方法,根据髓核脱出(NPP)的方向和远近分为4型(图 1):Ⅰ型,脱出的髓核组织在上位椎弓根下缘3 mm以内;Ⅱ型,脱出的髓核组织在上位椎弓根下缘3 mm到上位椎体下缘之间;Ⅲ型,脱出的髓核在下位椎体上缘到该椎体椎弓根中线之间;Ⅳ型,脱出的髓核在下位椎弓根中线以下。本组患者Ⅰ型3例,Ⅱ型11例,Ⅲ型26例,Ⅳ型8例。所有患者症状、查体定位与辅助检查结果一致;术前告知患者及家属手术方式包括开放与微创,患者及家属知情同意并签署手术治疗同意书;所有手术均由同一医师操作完成。
|
图 1 NPP分型示意图 Figure 1 NPP type diagram |
手术前3 d嘱患者每天俯卧1 h;手术前一晚嘱患者沐浴,清洁腰背部皮肤;术前禁食8 h;术前向患者交代手术过程中可能出现的情况,消除其恐惧心理,并告知术中如何配合。
患者取俯卧位,腋下、剑突、耻骨联合处垫枕,腹部微悬空,腰部适度屈曲,髋膝关节屈曲,保证其处于舒适体位,避免坐骨神经过度紧张。术前用克氏针在C形臂X线机下定位需要穿刺的椎间隙:在透视下画出沿棘突连线的体表纵线,再画出需要穿刺椎间隙的体表背部平行于椎间隙的横线;侧位X线透视下画出通过横突的纵线,为穿刺安全线,棘突连线旁开患侧8~12 cm处与体表横线的交点为穿刺点。若为中央型椎间盘脱出,则穿刺角度适当减小;若为旁侧型椎间盘脱出,则穿刺角度应适当增大。若为Ⅰ、Ⅱ型脱出,穿刺针针尾尽量向尾侧倾斜;若为Ⅲ、Ⅳ型脱出,穿刺针针尾则尽量向头侧倾斜。术区常规消毒铺巾,进针点用1%的利多卡因做直径约1 cm的皮丘。采用侧后方手术入路,用18G穿刺针X线监测下按穿刺路径行逐层浸润麻醉至上关节突附近,再用22G穿刺针经Kambin安全三角[4]刺入行纤维环周围麻醉。在刺入术前确定的目标靶点后,注入碘海醇与亚甲蓝的混合液(1~4:1)行椎间盘造影剂诱发试验,再次确认责任椎间盘。之后拔出针芯,置入导丝,抽出穿刺针,做长约6 mm皮肤切口,沿导丝插入逐级扩张器及工作套管。透视下确定工作套管位于目标靶点后,用大量生理盐水冲洗,充分显示手术视野。对于Ⅰ、Ⅱ型脱出内窥镜镜头则偏向头侧,Ⅲ、Ⅳ型脱出内窥镜镜头偏向尾侧,尽量看清楚脱出髓核的整体,使用蓝钳先取出脱出髓核尾部,再处理从纤维环破出的髓核,避免遗漏突出的髓核组织。对于大的脱出及Ⅰ、Ⅳ型的脱出,蓝钳无法抓到的,可采用环锯去除部分上关节突及椎弓根部分侧壁,并用细长的带弯神经探钩将髓核组织刨至蓝钳可抓范围后再取出。尽可能取出蓝染的变性髓核组织,使用射频消融行椎间盘成形及止血。转动工作通道,调整内窥镜视野,仔细检查椎间盘、硬膜外脂肪、后纵韧带及神经结构,神经根减压充分后,可看到硬膜囊松弛或跳动,用冷盐水反复冲洗切口和通道,拔出工作套管,缝合1针,术毕。
1.3 术后处理术后所有患者未使用抗生素,予以甘露醇脱水1~3 d,卧床1 d后开始腰围固定下床活动,嘱患者术后1个月内多卧床休息,每天坚持直腿抬高练习,防止神经根粘连,下床活动时佩戴腰围,3个月内避免腰部的弯曲、伸、扭转及搬提重物。在此期间,可适度进行腰背肌功能锻炼。
1.4 疗效评估记录患者术前、术后3 d、术后6个月腰腿痛的视觉模拟量表(VAS)评分[5],进行重复测量数据的方差分析及均数两两比较。末次随访时采用改良MacNab标准[6]评价临床疗效。所有数据用x±s表示,采用SPSS 17.0软件对数据进行统计学分析,以P < 0.05为差异有统计学意义。
2 结果所有病例手术顺利完成,均随访> 6个月;手术时间35~90 min,平均65 min;出血量5~20 mL,平均10 mL;住院时间2~30 d,平均3.5 d。2例患者术后出现患侧肢体麻木加重,予以脱水、营养神经及激素治疗后,患侧麻木改善;1例患者术后出现脑脊液漏,经局部加压包扎、俯卧位头低足高位休息后消失;1例患者术后出现椎间隙感染,经持续灌洗引流及使用敏感抗生素治疗后控制。下肢神经支配区域疼痛VAS评分及改良MacNab标准疗效评定结果见表 1。术后总体满意度为87.5%;各型分别为Ⅰ型67.7%,Ⅱ型90.9%,Ⅲ型92.3%,Ⅳ75.0%。所有患者术后15~45 d(平均30 d)均恢复正常工作。典型病例影像学资料见图 2~5。
|
|
表 1 VAS评分及改良MacNab标准 Table 1 VAS score and modified MacNab criteria |
|
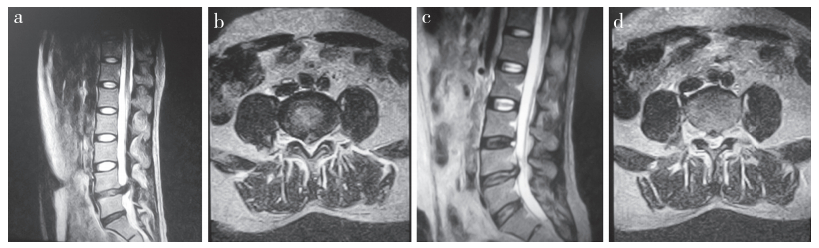
L4/L5椎间盘脱出 a,b:术前MRI示Ⅰ型脱出,脱出椎间盘压迫右侧神经根 c,d:术后6个月MRI示椎间盘突出明显减轻,未见神经压迫 L4/L5 disc herniation a, b :Preoperative MRIs showing NPP type Ⅰ and compression of right nerve root c, d:MRIs at postoperative 6 months showing significant reduction of intervertebral disc herniation and no nerve compression 图 2 Ⅰ型脱出病例影像学资料 Figure 2 Imaging data of a NPP typeⅠcase |

|
L4/L5椎间盘脱出 a,b:术前MRI示Ⅱ型脱出,脱出椎间盘压迫左侧神经根 c,d:术后6个月MRI示椎间盘突出明显减轻,未见神经压迫 L4/L5 disc herniation a, b :Preoperative MRIs showing NPP type Ⅱ and compression of left nerve root c, d:MRIs at postoperative 6 months showing significant reduction of intervertebral disc herniation and no nerve compression 图 3 Ⅱ型脱出病例影像学资料 Figure 3 Imaging data of a NPP typeⅡcase |
|
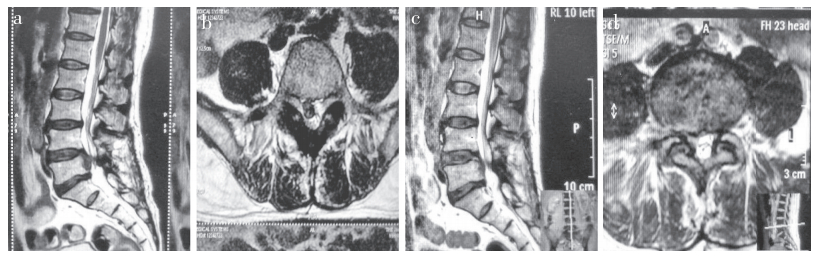
L4/L5椎间盘脱出 a,b:术前MRI示Ⅲ型脱出,脱出椎间盘压迫右侧神经根 c,d:术后6个月MRI示椎间盘突出明显减轻,未见神经压迫 L4/L5 disc herniation a, b:Preoperative MRIs showing NPP type Ⅲ and compression of right nerve root c, d:MRIs at postoperative 6 months showing significant reduction of intervertebral disc herniation and no nerve compression 图 4 Ⅲ型脱出病例影像学资料 Figure 4 Imaging data of a NPP type Ⅲ case |

|
L5/S1椎间盘脱出 a,b:术前MRI示Ⅳ型脱出,脱出椎间盘压迫神经根 c,d:术后6个月MRI示椎间盘突出明显减轻,未见神经压迫 L5/S1 disc herniation a, b :Preoperative MRIs showing NPP type Ⅳ and compression of nerve root c, d:MRIs at postoperative 6 months showing significant reduction of intervertebral disc herniation and no nerve compression 图 5 Ⅳ型脱出病例影像学资料 Figure 5 Imaging data of a NPP type Ⅳ case |
经后路开窗行椎间盘髓核摘除术是治疗LDH的经典方式,手术疗效确切。但开放手术具有术中需广泛剥离腰背部肌肉、切除骨质,术后瘢痕组织形成,住院时间长等缺点[1-2];且复发率为5%~18%[7-8],而术后广泛瘢痕形成又造成再次手术难度增加[9]。Yeung[10]于1999年首次提出Yeung脊柱内窥镜系统(YESS),该技术经Kambin安全三角进入椎间盘内,由内向外逐级切除病变髓核组织;主要定位于椎间盘后1/3,对神经根及硬膜囊起到间接减压的作用,同时冲洗椎间盘内炎性介质,进行纤维环成形及止血;主要适用于包容型及极外侧型LDH。2002年Yeung等[11]报道了使用YESS治疗307例LDH患者,随访> 1年,满意率达90.7%,与开放手术相当,但因其属于间接减压,无法摘除脱出型及游离型的椎间盘,不能对神经根进行直接减压,故限制了其使用范围。Hoogland等[7]于2008年在YESS的基础上提出经椎间孔脊柱内窥镜系统(TESSYS),即逐级切除增生内聚关节突,扩大椎间孔,将工作套管与内窥镜经椎间孔置入椎管内摘除压迫神经根和硬膜囊的髓核组织,起到靶向减压效果,达到了与开放性手术同样意义的椎间盘髓核摘除,可用于脱出、游离和巨大型LDH。Nellensteijn等[8]回顾性研究分析采用TESSYS治疗LDH,满意率达85%。Schubert等[12]使用此技术治疗611例LDH患者,588例随访> 2年(随访率91.2%),优良率为95.3%,复发率为3.6%。大量临床报道表明,PETD治疗LDH均取得与开放手术相当的临床效果。
本研究中术后3 d、术后6个月各型VAS评分均较术前明显降低,术后6个月时,Ⅱ、Ⅲ型VAS评分比Ⅰ、Ⅳ型更低,腰腿疼痛症状缓解更明显。根据改良的MacNab标准,患者总体满意度为87.5%,稍低于文献报道[8, 11-12],主要为Ⅰ、Ⅳ型满意度相对较差导致总体满意度较低,而Ⅱ、Ⅲ型满意度与非脱出型LDH术后相当[8, 11-12]。髓核脱出常常为多块,术前通过影像学资料很难发现,术中也容易撕碎髓核,多块型脱出不易完全摘尽等,可能是导致Ⅰ、Ⅳ型术后临床疗效相对较差的原因。为解决该问题,本研究后期作了部分改进:术前详细制定穿刺路径,术中使用环踞切除部分上关节突及椎弓根侧壁,对Ⅰ型脱出,内窥镜镜头尽量偏向头侧,对Ⅳ型脱出,内窥镜镜头尽量偏向尾侧,看清楚脱出的髓核的整体,使用蓝钳先取出脱出的髓核尾部,再处理从纤维环破出的髓核,避免遗漏突出的组织。通过上述方法的改进,Ⅰ、Ⅳ型患者术后VAS评分及改良MacNab评分得到改善。
本组患者平均住院时间为3.5 d,绝大部分患者住院时间为3 d,1例因术后出现椎间隙感染需持续灌洗住院时间延长至30 d。Peng等[13]报道PETD治疗LDH平均住院时间为17.3 h,也有研究指出可在门诊行PETD,只需留诊观察24 h[2],而传统经后路椎板开窗髓核摘除术平均住院时间均> 4 d[14]。本组患者术后平均30 d恢复正常工作,其他研究中也证实术后回到工作岗位的时间约为1个月,短于开放手术[1, 15]。故PETD在缩短住院时间、更快回到工作岗位方面具有优势,能使患者更快回归社会、更好地提高患者的生活质量。
本研究所有操作均在局麻下完成,术中根据患者不适情况调整工作通道。Peng等[13]指出,在掌握解剖结构、术前仔细阅读影像学资料、保证套管在Kambin安全三角内、术中反复透视、操作仔细的基础上,全麻下行PETD是安全的,其报道的19例患者术后均未出现神经损伤,临床疗效与局麻下相当。但由于PETD术中操作紧邻神经根,为避免副损伤发生,需使用神经监护设备,在初学该技术、对局部解剖不太熟悉的情况下,伤及神经根及硬膜囊的可能性会增加。
术后常见并发症包括下肢感觉异常、椎间隙感染、硬脊膜撕裂、血管损伤、后腹膜血肿、腹腔脏器损伤甚至死亡,并发症发生率约2.6%[11],其中下肢感觉异常最常见,发生率为2.8%~17.0%[16]。本组2例患者术后出现患侧肢体麻木加重,经非手术治疗后好转,考虑与反复穿刺、套管挤压走行神经根、术中双极射频刺激以及患者耐受性有关。1例患者术后穿刺部位皮下出现包块,穿刺清亮液体流出,考虑为脑脊液漏,嘱患者俯卧位休息、局部加压包扎后消失;1例患者术后出现椎间隙感染,经持续灌洗引流后感染控制。
目前PETD是治疗LDH最为微创的方式之一,其与开放手术相比,不会破坏正常的生理解剖结构、术后恢复快、可早期回到工作岗位,符合现代人们对审美和效率的追求。
PETD治疗脱出型和游离型LDH,Ⅱ、Ⅲ型的术后满意度较高,与开放手术相当;Ⅰ、Ⅳ型满意度相对较差。术前根据脱出类型设计穿刺路径,术中切除部分上关节突及椎弓根侧壁,调节进针角度及内窥镜镜头位置,通过先摘除脱出髓核尾部再摘除蒂部,使用带弯的神经探钩等方法,Ⅰ、Ⅳ型患者术后满意度得到改善。相信随着器械、穿刺方法及摘除技巧的不断改进,PETD治疗脱出、游离型LDH临床效果会越来越好。
| [1] | Mayer HM, Brock M. Percutaneous endoscopic discectomy:surgical technique and preliminary results compared to microsurgical discectomy[J]. J Neurosurg, 1993, 78(2): 216–225. DOI:10.3171/jns.1993.78.2.0216 |
| [2] | Hermantin FU, Peters T, Quartararo L, et al. A prospective, randomized study comparing the results of open discectomy with those of video-assisted arthroscopic microdiscectomy[J]. J Bone Joint Surg Am, 1999, 81(7): 958–965. DOI:10.2106/00004623-199907000-00008 |
| [3] | Lee S, Kim SK, Lee SH, et al. Percutaneous endoscopic lumbar discectomy for migrated disc herniation:classification of disc migration and surgical approaches[J]. Eur Spine J, 2007, 16(3): 431–437. DOI:10.1007/s00586-006-0219-4 |
| [4] | Kambin P, O'Brien E, Zhou L, et al. Arthroscopic microdiscectomy and selective fragmentectomy[J]. Clin Orthop Relat Res, 1998(347): 150–167. |
| [5] | Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127–1131. |
| [6] | MacNab I. Negative disc exploration. An analysis of the causes of nerve-root involvement in sixty-eight patients[J]. J Bone Joint Surg Am, 1971, 53(5): 891–903. DOI:10.2106/00004623-197153050-00004 |
| [7] | Hoogland T, van den Brekel-Dijkstra K, Schubert M, et al. Endoscopic transforaminal discectomy for recurrent lu mbar disc herniation:a prospective, cohort evaluation of 262 consecutive cases[J]. Spine (Phila Pa 1976), 2008, 33(9): 973–978. DOI:10.1097/BRS.0b013e31816c8ade |
| [8] | Nellensteijn J, Ostelo R, Bartels R, et al. Transforaminal endoscopic surgery for symptomatic lumbar disc herniations:a systematic review of the literature[J]. Eur Spine J, 2010, 19(2): 181–204. DOI:10.1007/s00586-009-1155-x |
| [9] | Ruetten S, Meyer O, Godolias G. Epiduroscopic diagnosis and treatment of epidural adhesions in chronic back pain syndrome of patients with previous surgical treatment:first results of 31 interventions[J]. Z Orthop Ihre Grenzgeb, 2002, 140(2): 171–175. DOI:10.1055/s-2002-31536 |
| [10] | Yeung AT. Minimally invasive disc surgery with the Yeung endoscopic spine system (YESS)[J]. Surg Technol Int, 1999, 8: 267–277. |
| [11] | Yeung AT, Tsou PM. Posterolateral endoscopic excision for lumbar disc herniation:Surgical technique, outcome, and complications in 307 consecutive cases[J]. Spine (Phila Pa 1976), 2002, 27(7): 722–731. DOI:10.1097/00007632-200204010-00009 |
| [12] | Schubert M, Hoogland T. Die transforaminale endoskopische Nukleotomie mit Foraminoplastik bei lumbalenBandsch eibenvorfällen[J]. Oper Orthop Traumatol, 2005, 17(6): 641–661. DOI:10.1007/s00064-005-1156-9 |
| [13] | Peng CW, Yeo W, Tan SB. Percutaneous endoscopic lu mbar discectomy:clinical and quality of life outcomes with a minimum 2 year follow-up[J]. Orthop Surg Res, 2009, 4(1): 20. DOI:10.1186/1749-799X-4-20 |
| [14] | Maroon JC, Kopitnik TA, Schulhof LA, et al. Diagnosis and microsurgical approach to far-lateral disc herniation in the lumbar spine[J]. J Neurosurg, 1990, 72(3): 378–382. DOI:10.3171/jns.1990.72.3.0378 |
| [15] | Kambin P, Sampson S. Posterolateral percutaneous suction-excision of herniated lumbar intervertebral discs. Report of interim results[J]. Clin Orthop Relat Res, 1986(207): 37–43. |
| [16] | Choi G, Lee SH, Bhanot A, et al. Percutaneous endoscopic discectomy for extraforaminal lumbar disc herniations:extraforaminal targeted fragmentectomy technique using working channel endoscope[J]. Spine (Phila Pa 1976), 2007, 32(2): E93–99. DOI:10.1097/01.brs.0000252093.31632.54 |
 2017, Vol.15
2017, Vol.15  Issue(1): 18-23
Issue(1): 18-23


