强直性脊柱炎(AS)是一种慢性炎症性疾病,主要累及骶髂关节和脊柱[1]。胸腰段后凸畸形是AS最常见的后凸畸形,可导致患者无法站立、行走、平视及平卧,严重者因出现胸腹腔脏器受压而导致腹部并发症或呼吸功能减退[2]。因此,对于重度后凸畸形的AS患者而言,手术矫形十分必要。胸腰段后凸畸形患者,采用开放性楔形截骨者平均矫正度数大约为40.3°,而闭合性楔形截骨者平均矫正度数大约为36.5°,这仅能满足单纯胸腰段后凸畸形的矫正,无法满足胸腰段后凸畸形合并腰椎前凸角(LL)减小的患者矫形所需角度[3],对于后者,应当采取双节段截骨的方法[4]。
为获得满意的治疗效果,术前制定精确的手术方案十分必要。Song等[5-6]提出肺门(HP)可以作为AS脊柱后凸患者的躯干中心(CG),相关的矫形手术设计方法也被临床病例所支持,在他们的研究中,理想的术后骨盆倾斜角(PT)是根据术前骨盆入射角(PI)计算得到的。因此,AS患者脊柱截骨所需角度可以通过将CG移动到经过髋轴(HA)的垂线上进行计算。本研究设计了AS重度胸腰段后凸畸形患者的双节段截骨方法,并通过测量手术前后脊柱骨盆相关参数和健康相关生命质量量表(HRQoL)得分,来确定双节段截骨方法的临床实用性。
1 资料与方法1.1 一般资料本研究回顾性分析2011年1月—2012年12月于本院经双节段截骨设计并接受经椎弓根截骨术(PSO)矫形治疗的患者资料。纳入标准:① AS后凸畸形伴有LL减少;② 随访 > 1年。排除标准:① 曾行脊柱手术;② 脊柱病理性骨折或假关节形成;③ 有神经症状;④ 原有或随访中出现颈椎强直或髋、膝关节活动受限。共10例患者纳入本研究,其中女1例,男9例,年龄24~47(33.0±8.2)岁。
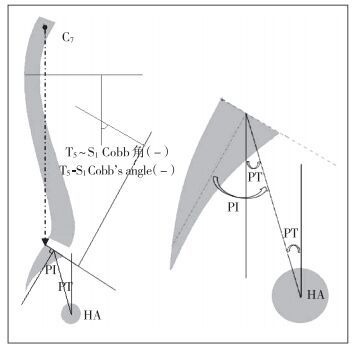
1.2 影像学参数及HRQoL评分T5~S1 Cobb角:T5上终板与S1上终板的夹角。PI:骶骨终板的垂线与HA至骶骨终板中点连线的夹角。PT:HA至骶骨终板中点连线与脊柱矢状位垂线的夹角(图 1)。骶骨倾斜角(SS):骶骨终板与水平线的夹角。胸腰段后凸角(TLK):T10上终板与L2下终板的夹角。LL:L1上终板与S1上终板的夹角,正值表示腰椎后凸,负值表示腰椎前凸。矢状面偏移(SVA):C7铅垂线与S1后上角的水平距离。PSO角:截骨手术前后截骨椎的上下终板夹角的度数变化。影像学参数在术前以及术后1周、6个月、1年的X线片上测得。术前及术后6个月、1年的HRQoL得分通过问卷获得,包括Oswestry功能障碍指数(ODI)[7]和脊柱侧凸研究会(SRS-22)评分[8]。
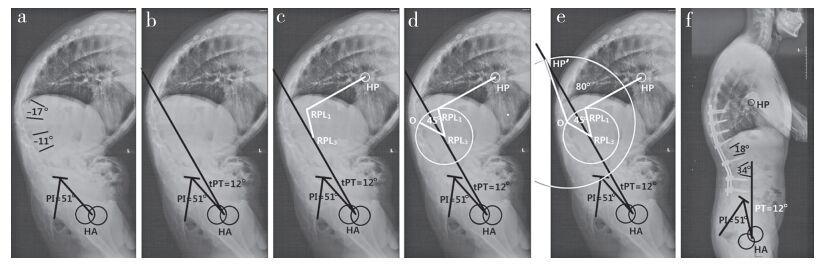
1.3 矫形设计参照Song等[5-6]的研究,选择HP作为CG,并通过术前PI计算理想的术后PT,即理论PT(tPT,tPT=0.37×PI-7°[9])来确定手术方案。首先测量术前PI,利用公式计算得到tPT,然后通过tPT确定骨盆中立位时经过HA的垂线,并最终使HP落在此直线之上(图 2)。对于截骨角度的分配,应优先考虑远端截骨椎的截骨角度,而对于近端及远端两处截骨角度的计算,原则上满足远端截骨角度大于近端截骨角度,且两处截骨角度范围均为30°~45°的方案皆为合理,根据具体情况进行适当选择(图 3)。
|
图 1 T5~S1 Cobb角、PI和PT示意图 Figure 1 Diagram of T5 -S1 Cobb's angle, PI and PT |
|
a:测得术前PI为51°,通过公式计算出tPT为12° b:利用tPT值画出骨盆中立位时经过HA的垂线,即CG所在直线,此线将经过矫形后HP所在位置(HP’),此线即为HA-HP’ c:分别在L3截骨闭合旋转中心(远端截骨椎的椎体前缘中点,RPL3)和L1截骨闭合旋转中心(近端截骨椎的椎体前缘中点,RPL1)做出标记d:以RPL3为圆心,RPL3至RPL1的距离为半径逆时针旋转45°,所得新的RPL1的位置标记为O e:以O为圆心、RPL1至HP的距离为半径画圆,其与HA-HP’的交点即为HP’,将L3的理论截骨角度设定为∠O-RPL3-RPL1=45°,则L1的理论截骨角度为∠HP’-O-RPL1-HP与∠O-RPL3-RPL1的差值(即80°-45°=35°)f:在获得L3的PSO角45°(术后34°的前凸+术前11°的后凸)以及L1的PSO角35°(术后18°的前凸+术前17°的后凸)共计80°的矫正度数之后,术后PT改变为12°,且患者的骨盆中立位得到满意重建 a:Preoperative is PI 51°, and tPT is calculated to 12° b:tPT is used to locate exact pelvic neutral positional line(HA-HP'), on which HP could be located after correction(HP') c:Rotation point at L3(middle point at front edge of inferior PSO vertebra, RPL3) and rotation point at L1(middle point at front edge of superior PSO vertebra, RPL1) are marked d:A circle with RPL3 as center and RPL3-RPL1 as radius is placed, rotated 45° anticlockwise and the new site of RPL1 as O is marked e:Another circle with O as center and RPL1-HP as radius is placed; HP' is intersection of this circle with HA-HP'. Theoretical osteotomy angle for L3 is designed as∠O-RPL3-RPL1=45°. Theoretical osteotomy angle for L1 is determined as ∠HP'-O-RPL1-HP-∠O-RPL3-RPL1=85°-45°=35° f:After achieving a PSO angle in L3 of 45°(34° postoperative lordosis+11° preoperative kyphosis), and a PSO angle in L1 of 35°(18° postoperative lordosis+17° preoperative kyphosis) for a total of 80°, postoperative PT is equal to 12° and individual pelvic neutral position is successfully reconstructed 图 2 双节段截骨设计具体病例 Figure 2 Design of personalized two-level osteotomy |
|
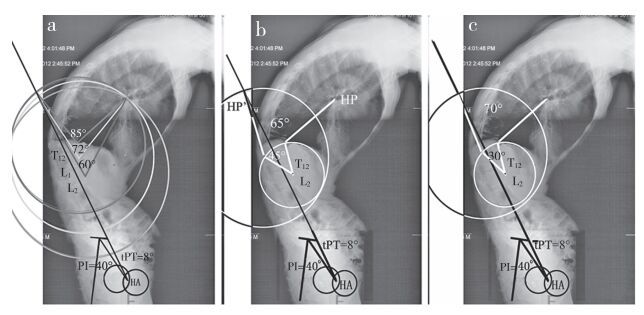
a:运用单节段截骨计算方法,重建矢状面平衡所需角度(T12为85°、L1为72°、L2为60°)b:运用双节段截骨方法计算,L2 PSO角为45°时,T12为20°(65°-45°=20°)c:运用双节段截骨方法计算,L2 PSO角为30°时,T12为40°(70°-30°=40°) a:For sagittal balance, one-level method is used to calculate required angle of 85° at T12, 72° at L1, and 60° at L2 b:Using two-level method to calculate the required angle, when L2 is 45°, T12 needs 20° (65°-45°=20°) c:Using two-level method to calculate the required angle, when L2 is 30°, T12 needs 40° (70°-30°=40°) 图 3 截骨角度的计算 Figure 3 Calculation of required angle |
麻醉后患者俯卧于手术台上,将手术台调整为倒“V”形。做后正中切口,显露后方骨性结构。根据术前设计方案,于截骨节段向上、向下至少各置入2对椎弓根螺钉。切除截骨椎的椎板及关节突关节,使用截骨球形钻经椎弓根行PSO,去除椎体内部松质骨,从而形成一个“V”形空间。适当切除侧方皮质骨,使得复位闭合时后方皮质骨能够被挤压入椎体。另一个截骨椎进行同样操作。缓慢复位手术台,促使截骨面闭合,以获得畸形矫正,复位的同时置入预弯成形的矫形棒,锁紧螺帽。手术过程中通过感觉诱发电位和运动诱发电位持续监测脊髓功能。患者术后6个月内需佩戴支具进行活动。
1.5 统计学处理采用SPSS 17.0软件对数据进行统计分析。影像学参数及HRQoL评分采用t检验进行比较,以P < 0.05为差异有统计学意义。
2 结果所有患者手术均完成顺利,手术时间为(292±47)min(227~385 min),术中出血量为(2 132±837)mL(1 190~4 120 mL)。术后均获得1年以上随访,随访12~45(30±8)个月。4例患者截骨椎为T12和L2,6例患者截骨椎为L1和L3。与术前相比,术后T5 -S1 Cobb角、PT、TLK、SVA均减小(P < 0.05),LL、SS均增大(P < 0.05),PI无明显改变(表 1)。术后1年随访时HRQoL得分较术前明显提高(P < 0.05,表 2)。10例患者中,2例患者出现腹部张力性水泡,2周左右得到恢复。所有患者均无矢状面移位发生,随访中无内固定失败或假关节形成。末次随访时X线片显示截骨部位融合良好,且没有明显的矫正度丢失。
|
|
表 1 手术前后影像学参数 Table 1 Pre-and postoperative radiological parameter |
|
|
表 2 手术前后HRQoL评分 Table 2 Pre-and postoperative HRQoL score |
AS后凸矫形应用最为广泛的截骨技术有3种:① 张开楔形截骨术(OWO),又称Smith-Petersen截骨术(SPO);② 闭合楔形截骨术(CWO),通常又称经椎弓根截骨术(PSO);③ 闭合-张开截骨术(COWO)。对于胸腰段后凸畸形不伴有椎体融合,且腰椎前凸角度适中的AS患者,SPO通常是第一选择。若椎体前方融合,且脊柱畸形区域较局限,可采用单节段PSO或COWO治疗。然而相对于前柱张开的截骨方式,PSO以其更理想的脊柱功能恢复及骨性融合率而被广泛应用[3-6]。
大多数文献报道单节段PSO可矫正的度数为30°~45°[3, 9, 12-14],尽管有些患者通过单节段PSO可以获得最大接近60°的矫形[9],但单节段大角度截骨易引起脊柱序列失稳,使脊髓损伤的风险增加。重度AS后凸畸形患者的脊柱通常会进展为“C”形的圆弧弯曲,其TLK增加而LL减少,胸腰段和腰段后凸畸形同时存在,单节段PSO很难同时矫正这两个区域的畸形。Xu等[14]比较了行单节段PSO和双节段PSO的AS腰段后凸患者的影像学参数,发现行双节段截骨的病例术前胸腰段和腰段的后凸角度明显大于行单节段截骨的病例组。因此,对于伴有骨性融合的胸腰段合并腰段后凸畸形的AS患者,应当考虑行双节段PSO,从而可在矫形后获得更接近于正常的脊柱序列。
本研究中,所有病例都有较重的脊柱骨性融合,LL平均为-5.1°,TLK为36.9°,选择L1/L3或T12/L2作为截骨椎。AS重度后凸畸形的人群中,T12和L1通常为TLK的顶点,而重度胸腰段后凸往往与LL的丢失同时存在,L3通常是正常人群LL的顶点,而在后凸顶椎所进行的截骨可以获得更好的矫形效果。因此,重度胸腰段后凸的AS患者理想的截骨椎应设定为L1和L3[4]。如果AS患者“C”形脊柱的后凸顶点高于T12,则选择T12和L2作为截骨节段。于脊柱腰段(L3或L2)进行第一处截骨,于脊柱胸腰段(T12或L1)进行第二处截骨,两处截骨中间至少保留一节椎体。为降低手术风险,不建议在脊髓存在的区域进行两个节段的截骨。
相比于正常人群,AS重度胸腰段后凸畸形患者的HP会向前向下移位从而落在HA前方,为了重新找到平衡并且降低能量消耗,骨盆会进行代偿性的后旋,使得HP重新落在HA上方。恢复AS患者矢状面平衡的关键就在于使患者自然站立时骨盆能够恢复到中立位,从而使得HP能够落在经过HA的垂线上。Van Royen等[15]认为SS为40°时骨盆达到中立位,并通过将C7铅垂线靠近HA来恢复骨盆的中立位。然而该理论并没有考虑到患者个体差异,并且C7铅垂线并非真正的躯干重心所在直线。因此,运用患者各自的PI值计算得出的tPT可以帮助患者恢复骨盆的中立位,通过使HP落在骨盆中立位时经过HA的垂线上,可以准确计算出PSO截骨角度,图 2通过具体病例对截骨角度计算方法进行了阐述。通过该方法进行矢状面平衡重建后,患者可获得满意的临床疗效。Song等[6]在先前的研究中已阐述单节段PSO截骨角度的计算方法,然而对双节段截骨的角度计算及分配方法未见描述。双节段截骨的优势在于可以更加合理地对脊柱序列进行重建。
多节段脊柱截骨依靠杠杆原理进行矢状面平衡重建[15-17]。若矫正度数相同,远端椎体截骨相比于近端椎体截骨,对于矢状面重建的贡献更大。因此,相同的矢状面重建效果下,所需要的远端椎体截骨角度小于近端椎体截骨角度(图 3a),也就是说,同样的截骨角度实施于远端椎体,可获得较近端椎体更显著的矫形效果。此外,为减小肋骨的限制,降低脊髓损伤风险,依据杠杆原理,以更小的截骨角度获取更大的矫形效果,应尽可能在腰段椎体实施截骨。因此,在双节段截骨设计中进行截骨角度的分配时,应优先考虑远端截骨椎的截骨角度,而对于近端及远端两处截骨角度的计算,可运用单节段截骨角度计算方法分别进行,两处截骨度数相加并不等于单节段截骨度数。由于单节段PSO可矫正的度数为30°~45°[3, 7, 10-12],故分别计算远端截骨椎截骨角度为45°和30°时近端截骨椎所需截骨角度的大小(图 3b,c),从而可得到近端截骨角度范围。对于截骨角度的分配,原则上满足远端截骨角度大于近端截骨角度,且两处截骨角度范围均为30°~45°的方案皆为合理,可根据具体情况进行适当选择。
综上所述,本研究提出的双节段截骨设计为AS重度胸腰段后凸畸形患者的矫形提供了一种精准有效且可重复的方法,并且可使患者获得满意的矫形效果以及临床疗效。
| [1] | Braun J, Sieper J. Ankylosing spondylitis[J].Lancet, 2007, 369(9570): 1379–1390. DOI:10.1016/S0140-6736(07)60635-7 |
| [2] | Ragnarsdottir M, Geirsson AJ, Gudbjornsson B. Rib cage motion in ankylosing spondylitis patients:a pilot study[J].Spine J, 2008, 8(3): 505–509. DOI:10.1016/j.spinee.2006.12.009 |
| [3] | Van Royen BJ, De Gast A. Lumbar osteotomy for correction of thoracolumbar kyphotic deformity in ankylosing spondylitis. A structured review of three methods of treatment[J].Ann Rheum Dis, 1999, 58(7): 399–406. DOI:10.1136/ard.58.7.399 |
| [4] | Zheng GQ, Song K, Zhang YG, et al. Two-level spinal osteotomy for severe thoracolumbar kyphosis in ankylosing spondylitis. Experience with 48 patients[J].Spine(Phila Pa 1976), 2014, 39(13): 1055–1058. DOI:10.1097/BRS.0000000000000346 |
| [5] | Song K, Zheng G, Zhang Y, et al. Hilus pulmonis as the center of gravity for AS thoracolumbar kyphosis[J].Eur Spine J, 2014, 23(12): 2743–2750. DOI:10.1007/s00586-013-3134-5 |
| [6] | Song K, Zheng G, Zhang Y, et al. A new method for calculating the exact angle required for spinal osteotomy[J].Spine(Phila Pa 1976), 2013, 38(10): E616–620. DOI:10.1097/BRS.0b013e31828b3299 |
| [7] | Fairbank JC, Couper J, Davies JB, et al. The Oswestry low back pain disability questionnaire[J].Physiotherapy, 1980, 66(8): 271–273. |
| [8] | Asher M, Min Lai S, Burton D, et al. The reliability and concurrent validity of the scoliosis research society-22 patient questionnaire for idiopathic scoliosis[J].Spine (Phila Pa 1976), 2003, 28(1): 63–69. DOI:10.1097/00007632-200301010-00015 |
| [9] | Chen IH, Chien JT, Yu TC. Transpedicular wedge osteotomy for correction of thoracolumbar kyphosis in ankylosing spondylitis:experience with 78 patients[J].Spine(Phila Pa 1976), 2001, 26(16): E354–360. DOI:10.1097/00007632-200108150-00010 |
| [10] | Chang KW, Cheng CW, Chen HC, et al. Closingopening wedge osteotomy for the treatment of sagittal imbalance[J].Spine(Phila Pa 1976), 2008, 33(13): 1470–1477. DOI:10.1097/BRS.0b013e3181753bcd |
| [11] | Ji ML, Qian BP, Qiu Y, et al. Change of aortic length after closing-opening wedge osteotomy for patients with ankylosing spondylitis with thoracolumbar kyphosis:a computed tomographic study[J].Spine(Phila Pa 1976), 2013, 38(22): E1361–1367. DOI:10.1097/BRS.0b013e3182a3d046 |
| [12] | Kim KT, Lee SH, Suk KS, et al. Outcome of pedicle subtraction osteotomies for fixed sagittal imbalance of multiple etiologies:a retrospective review of 140 patients[J].Spine(Phila Pa 1976), 2012, 37(19): 1667–1675. DOI:10.1097/BRS.0b013e3182552fd0 |
| [13] | Kiaer T, Gehrchen M. Transpedicular closed wedge osteotomy in ankylosing spondylitis:results of surgical treatment and prospective outcome analysis[J].Eur Spine J, 2010, 19(1): 57–64. DOI:10.1007/s00586-009-1104-8 |
| [14] | Xu H, Zhang Y, Zhao Y, et al. Radiologic and clinical outcomes comparison between single-and two-level pedicle subtraction osteotomies in correcting ankylosing spondylitis kyphosis[J].Spine J, 2015, 15(2): 290–297. DOI:10.1016/j.spinee.2014.09.014 |
| [15] | Van Royen BJ, De Gast A, Smit TH. Deformity planning for sagittal plane corrective osteotomies of the spine in ankylosing spondylitis[J].Eur Spine J, 2000, 9(6): 492–498. DOI:10.1007/s005860000183 |
| [16] | Kim KT, Suk KS, Cho YJ, et al. Clinical outcome results of pedicle subtraction osteotomy in ankylosing spondylitis with kyphotic deformity[J].Spine(Phila Pa 1976), 2002, 27(6): 612–618. DOI:10.1097/00007632-200203150-00010 |
| [17] | Sengupta DK, Khazim R, Grevitt MP, et al. Flexion osteotomy of the cervical spine:a new technique for correction of iatrogenic extension deformity in ankylosing spondylitis[J].Spine(Phila Pa 1976), 2001, 26(9): 1068–1072. DOI:10.1097/00007632-200105010-00016 |
 2017, Vol.15
2017, Vol.15  Issue(3): 141-145, 155
Issue(3): 141-145, 155


