布鲁杆菌病由无包膜的革兰阴性需氧球杆菌引起,是一种可引起多器官受累的人畜共患传染病[1-2],主要的传染途径为直接接触患病的动物或摄入生奶、奶酪等动物产品[3]。羊布鲁杆菌是最为常见的致病菌,而牛、猪和犬布鲁杆菌也可以传染给人类,感染后网状内皮系统和运动系统受累在临床上最为常见。布鲁杆菌性脊柱炎多见于腰骶椎,颈椎受累相对少见,椎管内硬膜外脓肿的形成更为少见,有报道称布鲁杆菌性脊柱炎合并硬膜外脓肿的发生率 < 1.5%[4-5]。导致脊髓及神经根功能障碍的硬膜外脓肿是布鲁杆菌性脊柱炎进展后一种相对棘手的并发症,可能需要更为积极的外科干预。本院2012年1月—2015年4月收治颈椎布鲁杆菌性脊柱炎合并硬膜外脓肿患者12例,在规范抗感染治疗的基础上行颈椎前路病灶清除植骨融合内固定治疗,获得了较好的临床疗效,现报告如下。
1 资料与方法 1.1 一般资料本组患者共12例,其中男9例,女3例;年龄44 ~ 59(52.08±5.55)岁;入院前病程1 ~ 15个月,平均8.3个月。所有患者均有牛羊或牛羊分泌物接触史,病程中10例患者有发热病史,均表现为间断发作的低热,无典型波状热。患者伴有不同程度的乏力、盗汗、体质量减轻等表现,并具有明显的颈部疼痛及运动障碍等不适症状。本组患者来本院就诊时均已存在硬膜外脓肿,其中10例有不同程度的脊髓或神经根损伤表现。入院时神经功能美国脊髓损伤协会(ASIA)分级[6]:B级1例,C级2例,D级7例,E级2例。术前日本骨科学会(JOA)评分[7]为1 ~ 16(9.83±4.45)分。术前红细胞沉降率(ESR)为7 ~ 74(34.67±18.25)mm/h。所有患者均通过影像学和血清学检验诊断为颈椎布鲁杆菌性脊柱炎。影像学评估包括X线、CT及MRI,主要表现为椎体边缘骨质破坏,病灶周围骨质增生硬化,椎间隙狭窄,硬膜外脓肿形成及椎旁脓肿等。血清学诊断均在甘肃省疾病预防控制中心完成,采用虎红平板凝集试验(RBPT)和标准血清试管凝集试验(SAT)进行检测。所有患者RBPT检验均为阳性1个“+”以上,SAT滴度均 < 1:100,其中8例 < 1:200。所有患者均无明显的颈椎后凸畸形。
1.2 术前准备术前常规评估患者的心肺功能。根据甘肃省疾病预防控制中心的治疗意见,其中10例患者术前采用利福平、多西环素联合头孢曲松抗感染治疗 > 1周;术前予以严格颈部制动,费城颈托外固定,并进行气管推移训练,患者ESR处于平台期或开始下降时进行手术。2例患者因突发神经功能障碍,入院后给予抗感染药物治疗1次后即急诊行手术治疗。
1.3 手术方法所有患者均在全麻下进行手术,麻醉插管及术中体位摆放避免颈部过度后伸。沿颈横纹肌做右前侧切口,依次切开皮肤、皮下组织,纵行切开颈阔肌,沿血管和内脏鞘间隙进入。由于部分患者合并椎前和椎旁脓肿,分离椎前筋膜时需仔细。清除椎前及椎旁炎性病灶及脓肿后,充分暴露病变椎体和椎间盘。透视定位确认病变椎间隙,在上下椎体放置撑开器并适度撑开椎间隙,使用枪钳、刮匙及髓核钳彻底清除坏死的椎间盘组织、炎性肉芽组织及死骨。由于硬膜外脓肿刺激,后纵韧带常会出现破损或反应性增厚。在彻底清除硬膜外脓肿的前提下,为避免硬膜损伤不强求彻底清除和硬膜粘连较重的后纵韧带。使用甲硝唑、稀碘伏溶液和生理盐水反复冲洗椎间隙。测量椎间隙高度,取带三面皮质骨的髂骨块或填充髂骨松质骨的椎间融合器,嵌入病变椎间隙内,选择适合长度的钛板进行固定。彻底止血后,反复冲洗切口,切口内放置混有利福平颗粒的明胶海绵。放置负压引流管,逐层关闭切口。
1.4 术后处理及随访术后3 ~ 5 d,引流量 < 30 mL/d的情况下拔除引流管。围手术期及术中均不使用激素。术后继续使用三联药物(头孢曲松,多西环素和利福平)抗感染治疗3 ~ 5 d,视情况停用头孢曲松,口服多西环素、利福平继续抗感染治疗 > 6个月。术后常规给予神经营养、脱水药物治疗7 d。术后3 d在费城颈托保护下可下床活动,术后持续佩戴颈托8 ~ 12周。术后3、6、12、18个月进行随访,评估患者临床症状改善情况及神经功能恢复情况,通过X线片或三维CT评估患者植骨融合情况。
1.5 统计学处理采用SPSS 17.0软件对数据进行统计学分析。所有计量数据均以x±s表示,采用单因素方差分析,对术前、术后的JOA评分、ESR进行统计学分析。以P < 0.05为差异具有统计学意义。
2 结果所有手术均顺利完成,无感染播散。随访12 ~ 30个月,平均16.6个月,切口均一期愈合。手术时间50 ~ 90(73.33±14.03)min;术中出血量40 ~ 180(104.17±41.22)mL。术后1周JOA评分为5 ~ 16(12.42±3.40)分;术后12个月JOA评分为11 ~ 16(15.50±2.02)分,与术前和术后1周相比,差异均有统计学意义(P < 0.05)。术后12个月随访时,所有患者神经功能均较术前有所恢复,B级和C级各1例患者恢复至D级,C级1例和D级7例患者恢复至E级。术后3 d ESR为20 ~ 65(46.17±14.12)mm/h;术后3个月恢复为2 ~ 18(7.58±5.32)mm/h,与术前和术后1周相比,差异均有统计学意义(P < 0.05)。术中无脊髓、大血管、气管、食管损伤等严重手术并发症发生。术后3例患者出现吞咽疼痛,可能与长时间气管、食管牵拉有关,给予脱水、雾化吸入等对症处理后好转。术后4例患者出现髂骨取骨区疼痛,给予止痛药物处理,疼痛症状于术后5个月消失。末次随访时,所有患者均获得植骨融合,无内固定相关并发症发生,无布鲁杆菌性脊柱炎复发。典型病例影像学资料见图 1。
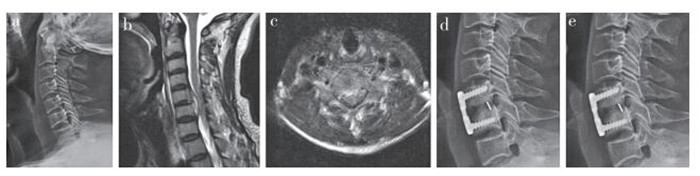
|
a:术前侧位X线片示C5/C6椎间隙略窄,相邻椎体未见明显骨质破坏b:术前矢状位T2加权MRI示C5,6椎体后方椎管内高信号占位性病灶,同平面脊髓明显受压,椎管狭窄c:术前横断面T2加权MRI示C5/C6椎间盘后方椎管内高信号占位性病灶,脊髓受压,椎管内信号不均d:术后1周侧位X线片示内固定位置良好e:术后5个月侧位X线片示内固定位置良好,植骨融合 a:Preoperative lateral roentgenograph shows narrowing of C5/C6 intervertebral space with little bone damage b:Preoperative sagittal T2-weighted MRI shows high signal occupying lesions in spinal canal of C5, 6 bodies, and spinal cord of same plane is obviously compressed and spinal stenosis c:Preoperative transverse T2-weighted MRI shows high signal occupying lesions in posterior vertebral canal of C5/C6 intervertebral disc, and spinal cord is compressed and spinal signal is uneven d:Lateral roentgenograph at postoperative 1 week shows internal fixation in good position e:Lateral roentgenograph at postoperative 5 month shows internal fixation in good position and bone graft fusion 图 1 典型病例影像学资料 Figure 1 Imaging data of a typical case |
继发于椎体或椎间盘感染的硬膜外脓肿可导致神经功能障碍,甚至引起危及生命的相关并发症,是少见而严重的一种脊柱感染类型。有报道称住院患者硬膜外脓肿的发生率为0.1%[8],金黄色葡萄球菌是最为常见的致病菌,而合并糖尿病、肾功能衰竭、肝硬化等疾病的免疫功能低下的患者是感染的高危人群,硬膜外麻醉、神经阻滞、脊柱手术或创伤等情况是硬膜外脓肿的高危因素[9-10]。
相对而言,布鲁杆菌性脊柱炎引起的硬膜外脓肿则较为少见。布鲁杆菌性脊柱炎通常表现为局灶型和播散型2种形式。局灶型常局限于终板血供最为丰富的前上部,播散型则会侵及整个椎体、邻近椎间盘及硬膜外间隙,细菌通过血管交通和韧带进行播散[1, 11-12]。就整个脊柱而言,布鲁杆菌性脊柱炎最常见于腰椎,累及颈椎较为少见,文献报道的发生率为6.6% ~ 10.5%[10, 13]。椎体的炎症可导致终板的软化,从而引起终板软骨及椎间盘的机械性不稳定。合并硬膜外脓肿的布鲁杆菌性脊柱炎,病变更为严重也更为少见,以往文献多以个案报告的形式出现[3, 8, 10-11]。布鲁杆菌病有明显的地域分布特征,笔者所在单位地处布鲁杆菌病高发地区,因此能够积攒到十余例颈椎受累病例。在这些颈椎布鲁杆菌性脊柱炎患者中,椎旁脓肿或硬膜外脓肿的发生率很高,与Colmenero等[14]的研究结果一致,颈椎椎旁脓肿或硬膜外脓肿比腰椎更常见。
布鲁杆菌性脊柱炎缺乏特异的表现和症状,对其诊断需要对所有颈椎感染的患者进行排查,特别是对从疫区来的颈部疼痛、神经根疼痛或有脊髓症状的患者进行仔细甄别。该病在临床上最容易和脊柱结核相混淆[10],需时刻提高警惕。本组12例患者病史各有长短,仅1例为当地确诊,其余11例均在本院就诊后才得到确诊。
硬膜外脓肿的治疗通常包括手术引流以及抗感染药物治疗。根据文献报道,包括抗感染药物在内的非手术治疗通常推荐作为初始治疗方案。单纯非手术治疗只适合于极少数手术风险极高、没有明显脊髓压迫或神经功能障碍以及完全性瘫痪 > 3 d的患者[13]。布鲁杆菌性脊柱炎在早期大都可以通过药物治愈,但是对于药物反应相对较差的老年患者或合并神经功能障碍的患者,疾病可能已经到了进展期,因此可能需要手术干预。通常来说,合并硬膜外脓肿的颈椎布鲁杆菌性脊柱炎均需进行手术治疗。为了避免严重的神经功能后遗症,手术时机的选择十分重要。笔者认为如果患者神经功能障碍迅速加重,短时间内即出现肢体感觉、运动功能和大小便功能障碍,即需要进行急诊手术。如果患者仅有轻度神经功能障碍且进展缓慢,则可以在药物治疗1周后,患者感染相关指标处于平台期或开始下降时进行手术。一般而言推荐早期手术治疗,可获得早期的神经减压,快速缓解症状并获得新鲜的标本以供培养或病理学检查,避免神经症状加重和全身感染的恶化。
本组患者均选择抗感染药物治疗作为初始治疗方案,即便患者神经症状较为严重,在急诊手术之前也需要进行1次抗感染药物治疗。布鲁杆菌性脊柱炎所致硬膜外脓肿通常出现于慢性布鲁杆菌病的亚急性期,虽然寒战、发热等全身中毒反应不是很常见,但仍是一种全身性的感染性疾病,因此治疗的核心仍是抗感染。
目前,对于布鲁杆菌性脊柱炎的治疗药物选择以及治疗持续时间国内外尚未达成一致。但是,由于单药治疗的复发率高达30%,研究者普遍不推荐单药治疗[8, 10]。最近的一些研究推荐复方新诺明、链霉素、利福平、多西环素以及喹诺酮类抗生素作为主要的治疗用药,对于合并硬膜外脓肿的病例,通常推荐治疗时间 > 6个月,甚至1年[10, 16]。本组病例采用甘肃省疾病预防控制中心推荐的利福平、多西环素和头孢曲松三药联合治疗方案,持续时间 > 6个月。对于治疗效果的判断使用临床症状的缓解程度、ESR变化以及影像学骨融合的情况进行综合分析,从而确定停药的时间。
手术治疗的主要目的在于清除硬膜外脓肿,从而实现脊髓的彻底减压。通常通过椎间盘切除、椎间隙减压就可以获得足够的减压范围,但是对于极少数病例可能需要进行椎体次全切除来彻底地解除神经压迫。椎体次全切除后可使用髂骨块、填充松质骨的椎间融合器或钛网以及颈前路钢板进行颈椎稳定性重建。根据本组病例的治疗结果结合本单位治疗经验,颈椎布鲁杆菌性脊柱炎的手术适应证总结如下。①硬膜外脓肿形成合并神经功能障碍;②炎性肉芽肿形成合并神经功能障碍;③椎体及椎间盘破坏造成颈椎不稳定;④椎间盘破坏后造成长期慢性疼痛。本组患者的早期治疗由于担心内固定失败多采用髂骨块填充椎间隙;后来根据文献[10, 16]的经验,对于药物治疗效果好、全身感染症状不明显的患者(6例)采用了聚醚醚酮(PEEK)椎间融合器进行椎间融合,随访中未见内固定失败病例。对于在脊柱感染的治疗中使用PEEK椎间融合器仍存在一定争议[17],一些实验研究指出,相比钛金属置入物而言,PEEK表面可能更容易形成细菌生物膜[18]。但是由于PEEK在生物力学和影像学方面具有明显的优势,一些研究者在脊柱感染病例中尝试使用PEEK椎间融合器进行椎间融合,并取得了很好的临床效果[19-21]。作为这些临床研究结果的佐证,近期的一项体外研究证实,PEEK表面细菌生物膜的形成和钛金属表面相似,甚至更少[22]。结合本研究结果,对于全身感染症状不明显、术前规范抗感染药物治疗 > 2周、ESR < 30 mm/h且骨质破坏不明显的颈椎布鲁杆菌性脊柱炎患者,使用PEEK椎间融合器治疗可以获得与使用髂骨块相似的临床效果,而椎间融合器对于维持椎间隙高度效果更好;而对于急诊手术、ESR较高或椎体破坏严重的患者,建议使用自体髂骨块进行植骨。由于本组病例数量有限,这一结论还有待于更大样本量的研究证实。
对于在疫区生活或有疑似接触史的颈椎硬膜外脓肿患者,应把布鲁杆菌病筛查作为一种常规的诊疗项目。早期的准确诊断、合理的抗感染药物使用并联合手术治疗通常能获得很好的治疗效果。对于合并严重脊髓症状的患者,医生可根据患者的症状和影像学表现采取包括急诊手术在内的个性化治疗方案。
| [1] | Tali ET, Koc AM, Oner AY. Spinal brucellosis[J]. Neuroimaging Clin N Am, 2015, 25(2): 233–245. DOI:10.1016/j.nic.2015.01.004 |
| [2] | 万超, 晋大祥. 布鲁杆菌性脊柱炎4例诊疗体会[J]. 脊柱外科杂志, 2016, 14(3): 189–192. |
| [3] | Hantzidis P, Papadopoulos A, Kalabakos C, et al. Brucella cervical spondylitis complicated by spinal cord compression:a case report[J]. Cases J, 2009, 2: 6698. DOI:10.4076/1757-1626-2-6698 |
| [4] | Izci Y. Lumbosacral spinal epidural abscess caused by Brucella melitensis[J]. Acta Neurochir(Wien), 2005, 147(11): 1207–1209. DOI:10.1007/s00701-005-0607-2 |
| [5] | Solera J, Lozano E, Martínez-Alfaro E, et al. Brucellar spondylitis:review of 35 cases and literature survey[J]. Clin Infect Dis, 1999, 29(6): 1440–1449. DOI:10.1086/313524 |
| [6] | American Spinal Injury Association. Standards for neurological classification of spinal injury patients[M]. Chicago: American Spinal Injury Association, 1992. |
| [7] | Yonenobu K, Abumi K, Nagata K, et al. Interobserver and intraobserver reliability of the Japanese Orthopaedic Association scoring system for evaluation of cervical compression myelopathy[J]. Spine(Phila Pa 1976), 2001, 26(17): 1890–1895. DOI:10.1097/00007632-200109010-00014 |
| [8] | Pina MA, Modrego PJ, Uroz JJ, et al. Brucellar spinal epidural abscess of cervical location:report of four cases[J]. Eur Neurol, 2001, 45(4): 249–253. DOI:10.1159/000052137 |
| [9] | Akalan N, Ozgen T. Infection as a cause of spinal cord compression:a review of 36 spinal epidural abscess cases[J]. Acta Neurochir(Wien), 2000, 142(1): 17–23. DOI:10.1007/s007010050002 |
| [10] | Song KJ, Yoon SJ, Lee KB. Cervical spinal brucellosis with epidural abscess causing neurologic deficit with negative serologic tests[J]. World Neurosurg, 2012, 78(3-4): 375. |
| [11] | Ekici MA, Ozbek Z, Gökoğlu A, et al. Surgical management of cervical spinal epidural abscess caused by Brucella melitensis:report of two cases and review of the literature[J]. J Korean Neurosurg Soc, 2012, 51(6): 383–387. DOI:10.3340/jkns.2012.51.6.383 |
| [12] | Koubaa M, Maaloul I, Marrakchi C, et al. Spinal brucellosis in South of Tunisia:review of 32 cases[J]. Spine J, 2014, 14(8): 1538–1544. DOI:10.1016/j.spinee.2013.09.027 |
| [13] | Tekkök IH, Berker M, Ozcan OE, et al. Brucellosis of the spine[J]. Neurosurgery, 1993, 33(5): 838–844. |
| [14] | Colmenero JD, Jiménez-Mejías ME, Sánchez-Lora FJ, et al. Pyogenic, tuberculous, and brucellar vertebral osteomyelitis:a descriptive and comparative study of 219 cases[J]. Ann Rheum Dis, 1997, 56(12): 709–715. DOI:10.1136/ard.56.12.709 |
| [15] | Görgülü A, Albayrak BS, Görgülü E, et al. Spinal epidural abscess due to Brucella[J]. Surg Neurol, 2006, 66(2): 141–146. DOI:10.1016/j.surneu.2005.10.019 |
| [16] | Kökeş F, Aciduman A, Günaydin A, et al. A rare cause of "foot drop":spinal epidural brucella granuloma[J]. Turk Neurosurg, 2007, 17(4): 255–259. |
| [17] | Valancius K, Hansen ES, Høy K, et al. Failure modes in conservative and surgical management of infectious spondylodiscitis[J]. Eur Spine J, 2013, 22(8): 1837–1844. DOI:10.1007/s00586-012-2614-3 |
| [18] | Rochford ET, Poulsson AH, Salavarrieta VJ, et al. Bacterial adhesion to orthopaedic implant materials and a novel oxygen plasma modified PEEK surface[J]. Colloids Surf B Biointerfaces, 2014, 113: 213–222. DOI:10.1016/j.colsurfb.2013.09.012 |
| [19] | Patel NB, Dodd ZH, Voorhies J, et al. Minimally invasive lateral transpsoas approach for spinal discitis and osteomyelitis[J]. J Clin Neurosci, 2015, 22(11): 1753–1757. DOI:10.1016/j.jocn.2015.03.061 |
| [20] | Tschöke SK, Fuchs H, Schmidt O, et al. Single-stage debridement and spinal fusion using PEEK cages through a posterior approach for eradication of lumbar pyogenic spondylodiscitis:a safe treatment strategy for a detrimental condition[J]. Patient Saf Surg, 2015, 9: 35. DOI:10.1186/s13037-015-0083-4 |
| [21] | Shiban E, Janssen I, da Cunha PR, et al. Safety and efficacy of polyetheretherketone(PEEK) cages in combination with posterior pedicle screw fixation in pyogenic spinal infection[J]. Acta Neurochir(Wien), 2016, 158(10): 1851–1857. DOI:10.1007/s00701-016-2924-z |
| [22] | Hahnel S, Wieser A, Lang R, et al. Biofilm formation on the surface of modern implant abutment materials[J]. Clin Oral Implants Res, 2015, 26(11): 1297–1301. DOI:10.1111/clr.2015.26.issue-11 |
 2017, Vol.15
2017, Vol.15  Issue(5): 257-261
Issue(5): 257-261


