颈椎后纵韧带骨化症(OPLL)是指由颈椎后纵韧带异位骨化造成椎管脊髓受压和神经功能损伤的疾病[1]。对于多节段OPLL,颈椎后路单开门椎管扩大椎板成形术是其主要治疗方法[2-3]。然而,传统丝线固定开门后椎板的方式存在术后开门角度丢失、椎板骨折移位、产生轴性症状等并发症[2, 4]。使用微型钛板固定开门后椎板已被证实是一种维持开门角度的有效术式[5-7],但器械费用较高。笔者使用一种改良术式的椎板悬吊单开门椎管扩大椎板成形术治疗多节段OPLL合并颈椎不稳,发现此种改良术式能够取得较好的临床疗效[8]。本研究回顾性分析2011年1月—2015年8月本院采用改良法单开门椎管扩大椎板成形术治疗的32例多节段OPLL合并颈椎不稳患者的临床资料,探讨其临床疗效。
1 资料与方法 1.1 一般资料纳入标准:患者存在颈肩部及上肢的疼痛、麻木,下肢无力,行走不稳症状;有四肢感觉、运动或括约肌功能障碍,Babinski征、Hoffman征阳性,腱反射亢进等体征;颈椎CT、MRI显示多节段(≥3个节段)OPLL,压迫脊髓,可伴有脊髓变性;过屈过伸位X线片上显示相邻椎体移位 > 3.5 mm或成角增大 > 11°;药物、理疗等非手术治疗无效。排除标准:既往有颈椎手术史和脊髓损伤史,有脑梗死、脊髓炎、脑血栓、周围神经病变等病史。所纳入的32例患者中,男19例、女13例,平均年龄55.7岁(36~69岁)。
1.2 手术方法患者全麻后取俯卧位,轻度屈颈,使用Mayfield头架固定头部。取颈后部正中切口,逐层分离,显露C3~7节段的棘突、椎板、侧块及关节突。以症状较重的一侧为开门侧,另一侧为门轴侧。缩短C3~7节段的棘突,使用超声骨刀在门轴侧和开门侧椎板进行开槽,门轴侧切断外层皮质骨,开门侧切断双层皮质骨,沿门轴小心地将椎板掀起。显露C3~7棘突、椎板、侧块及关节突关节后,于C3~7双侧置入侧块螺钉。采用Magerl侧块置钉方法,以侧块中点内上2~3 mm处为进钉点,头侧与上关节突关节面平行,向外与矢状面成25°夹角。置钉完成后安装连接棒。掀起椎板后,采用传统椎板丝线固定的改良方式。以粗丝线从门轴侧椎板的上下缘中点穿入,从椎板下缘与内缘的交界处穿出,平行于冠状面固定在门轴侧的连接棒上。对于部分病例,如果丝线无法与冠状面平行,则选择比预计钉道长2~3 mm的螺钉,钉尾保留2~3 mm不拧入侧块,以确保丝线与冠状面平行。与传统单开门丝线固定于关节囊及椎旁肌相比,使用此种改良椎板固定方法,开门椎板仅受到向外的拉力,理论上能够更好地固定椎板,减少椎板再关门(图 1)。固定开门椎板后,行椎板、关节突植骨,留置引流管,逐层关闭伤口。
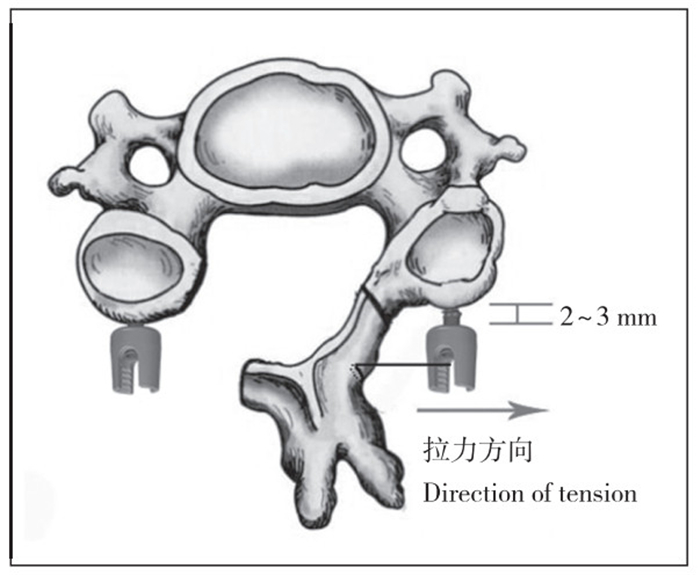
|
图 1 改良单开门椎管扩大椎板成形术 Figure 1 Modified cervical open door laminoplasty |
术后给予激素、抗炎、营养神经等治疗,术后24~48 h拔除引流管。患者于术后4~6 d佩戴颈托下床活动,出院后继续佩戴颈托10~12周。
1.3 观察指标记录手术时间、出血量、术中及术后并发症发生情况。颈椎神经功能的评估采用日本骨科学会(JOA)评分[9]。使用疼痛视觉模拟量表(VAS)评分[10]评估颈肩部疼痛。记录并比较患者术前及末次随访时的JOA、VAS评分。测量患者术前、术后1周及末次随访时颈椎Cobb角、颈椎活动度。测量患者术后1周及末次随访时颈椎开门角度。开门角度定义为横断位CT上两侧椎板缘连线与两侧关节突内侧点连线的夹角[11]。
1.4 统计学处理使用SPSS 19.0软件对数据进行统计学分析。计量资料以x±s表示,术前与术后指标的比较采用配对样本t检验,以P < 0.05为差异有统计学意义。
2 结果所有患者均顺利完成手术,手术时间(135±48)min,术中出血量(322±82)mL。22例患者固定节段为C3~7,10例为C3~6,术后1例患者出现椎管内血肿,急行颈椎C3~7全椎板切除术,术后神经功能恢复良好。术中未出现神经根和脊髓损伤、硬膜撕裂,手术切口愈合良好。
随访时间为20~63个月。患者术前颈椎JOA评分为(10.2±2.7)分,末次随访时为(14.6±4.3)分,差异有统计学意义(P < 0.05),JOA评分改善率为(64.7±24.2)%。术前颈肩部VAS评分为(6.4±2.2)分,末次随访时为(3.3±1.2)分,差异有统计学意义(P < 0.05)。
术后1周时颈椎开门角度为45.9°±7.0°,末次随访时为42.6°±6.9°,差异无统计学意义(P > 0.05)。术前颈椎Cobb角为12.4°±5.3°,术后1周时为13.6°±6.4°,末次随访时为12.5°±5.7°,差异均无统计学意义(P > 0.05)。术前颈椎ROM为43.5°±6.4°,术后1周时为28.7°±7.3°,末次随访时为27.1°±5.4°,术前与术后相比差异有统计学意义(P < 0.05),术后1周与末次随访相比差异无统计学意义(P > 0.05)。
至末次随访时,4例患者(12.5%)出现轴性症状,3例患者(9.4%)出现C5神经根麻痹。随访期间,未见内固定松动、断裂,未出现开门椎板骨折移位(图 2)。末次随访时,所有患者均获得骨性融合。
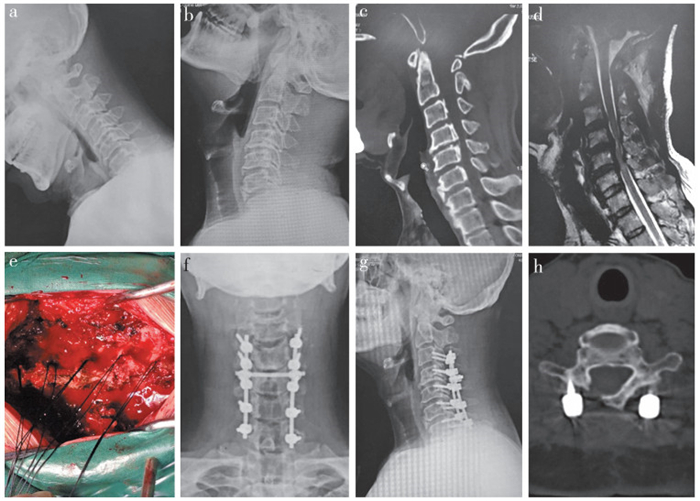
|
男,68岁,多节段OPLL合并颈椎不稳,行改良单开门椎管扩大椎板成形术联合侧块螺钉内固定术 a,b:术前颈椎过屈和过伸位X线片示颈椎退行性变,C5,6节段不稳 c,d:术前矢状位CT和MRI示多节段OPLL,脊髓受压 e:术中丝线从门轴侧椎板的上下缘中点穿入,从椎板下缘与内缘的交界处穿出 f,g:术后1周X线片示侧块螺钉位置良好 h:术后25个月CT示门轴侧骨性愈合 Male, 68 years old, multi-level OPLL and cervical instability, underwent modified open door laminoplasty with lateral mass screw fixation a, b:Preoperative dynamic roentgenographs show degenerative change and cervical instability in C5, 6 c, d:Preoperative sagittal CT and MRI show multi-level OPLL and spinal cord compression e:During surgery, suture is placed through lamina of hinge side f, g:Roentgenographs at postoperative 1 week show favorable cervical lateral mass screw fixation h:CT at postoperative 25 months shows bone fusion 图 2 典型病例影像学资料 Figure 2 Radiologic data of a typical case |
颈椎后路单开门椎管扩大椎板成形术最早由Hirabayashi等[2]报道。单开门椎管扩大椎板成形术利用颈椎生理曲度和脊髓形成的“弓弦原理”,椎板开门后,由于张力的作用,脊髓向后方移动,从而减轻来自脊髓前方的压迫,达到减压的目的。单开门椎管扩大椎板成形术可有效治疗脊髓型颈椎病、颈椎椎管狭窄症、多节段OPLL等。多项研究证实单开门椎管扩大椎板成形术治疗OPLL可充分减压,获得满意效果[12-14]。
然而,传统单开门术式治疗多节段OPLL时,用丝线将开门后的椎板固定于门轴侧关节囊、韧带上,使椎板维持一定的开门角度,这种固定属于“软性”固定,强度不够。此外,观察发现,丝线可对开门后的椎板产生向外、向前的张力,其向前的张力容易造成开门椎板的再关门及门轴侧椎板骨折移位[8]。近年来,传统单开门椎管扩大椎板成形术后发生开门角度丢失、椎板骨折移位、术后轴性症状等的报道逐渐增多[4, 15-16]。
1996年,O’Brien等[17]报道了微型钛板法固定颈椎单开门后的椎板,将开门侧的椎板断端插入钛板板嘴并固定,钛板的另一端连接侧块并固定。多项研究表明,与传统丝线术式固定相比,微型钛板固定能够更好地维持颈椎椎管容积,预防再关门现象[18-19]。Hu等[19]前瞻性比较了颈椎后路单开门丝线固定与微型钛板固定的临床疗效,结果发现手术1年后微型钛板组能更好地维持椎板开门角度,且轴性症状发生率更低。
本组研究对多节段OPLL合并颈椎不稳的患者使用改良椎板悬吊单开门椎管扩大椎板成形联合侧块螺钉内固定术[8]。侧块螺钉内固定能够获得即刻稳定性,促进植骨融合,恢复颈椎生理曲度,避免后凸畸形加重,有利于神经功能的早期康复[20]。本组患者术后Cobb角与术前相比稍有改善,末次随访时仍能较好地维持生理曲度,无后凸畸形出现。在固定开门后椎板时,本研究改变了丝线在椎板的固定部位,在门轴侧,丝线从椎板的上下缘中点穿入,从椎板下缘与内缘的交界处穿出,以平行于冠状面的方向固定在门轴侧的连接棒上。这样开门后的椎板仅受到向外的拉力,能够更好地固定椎板,减少椎板再关门发生。对于少部分病例,如果丝线不能与冠状面平行,则可选择比预计钉道长2~3 mm的螺钉,钉尾保留2~3 mm不拧入侧块,以确保丝线与冠状面平行。这种手术方式与传统单开门术式相比,能够减少术后椎板再关门及椎板骨折移位情况。对于多节段OPLL合并颈椎不稳患者,使用此种改良术式联合钉棒内固定与微型钛板联合钉棒内固定相比,能够大大减少微型钛板的器械费用。颈椎后路全椎板减压融合内固定是另一种治疗多节段OPLL的方法,但是此种术式创伤较大,切除椎板对颈椎的稳定性破坏较大,使颈椎屈曲应力增大,不利于颈椎曲度的维持;同时颈椎稳定性的破坏还可增加术后轴性症状的发生率[21]。本研究使用改良法单开门椎管扩大椎板成形术治疗颈椎多节段OPLL合并颈椎不稳保留了后方的椎板结构,较颈椎后路全椎板减压融合内固定有更好的稳定性。
本组患者术后1周的开门角度为45.9°±7.0°,末次随访时为42.6°±6.9°,表明此种术式能够有效维持椎板开门角度,防止再关门现象。本研究中,患者末次随访时的颈椎神经功能JOA评分均较术前显著提高,颈肩部疼痛VAS评分均较术前明显降低,表明此种术式能起到有效减压的效果。本研究纳入的患者中,术后有4例(12.5%)出现轴性症状。一般认为颈椎后路单开门椎管扩大椎板成形术后出现轴性症状与关节囊及局部软组织的损伤、颈椎后方肌肉复合体的损伤、颈椎稳定性降低、颈椎长时间外固定后发生软组织粘连或肌肉萎缩等有关[22-23]。本研究联合应用侧块螺钉内固定,内固定牢固,颈椎稳定性较好,同时改良单开门椎管扩大椎板成形术未损伤关节突关节囊及椎旁肌,因而术后轴性症状发生率也较低。
颈椎后路单开门椎管扩大椎板成形术后C5神经根麻痹是另一个常见并发症[18, 24],OPLL术后的C5神经根麻痹发生率为3.2%~28.6%[25],本研究中3例患者(9.4%)出现C5神经根麻痹。发生的机制与颈椎的解剖特征有关:①C5位于颈椎后路减压范围的顶点,减压后脊髓后移程度在C5水平最明显;②C5神经根及其分支比其他神经根更短;③C4,5关节突关节比其他节段更加靠前。这些解剖特征导致椎板开门后C5神经根易受损伤,造成术后C5神经根麻痹。C5神经根麻痹症状通常在2年内可自行缓解或消失[25-26]。当患者术后出现C5神经根麻痹症状时,可鼓励其加强患肢功能力量训练,适当使用营养神经的药物治疗。
综上所述,本研究通过分析改良法单开门椎管扩大椎板成形术治疗颈椎多节段OPLL合并颈椎不稳的临床疗效,发现此种术式能够起到有效减压、提高神经功能的作用。同时,此种改良术式能够较好地维持椎板开门角度,防止椎板再关门或椎板骨折移位的发生。但本研究样本量较小,且未设置对照组,所得结论仍需大样本的对照研究进一步证实。
| [1] | An HS, Al-Shihabi L, Kurd M. Surgical treatment for ossification of the posterior longitudinal ligament in the cervical spine[J]. J Am Acad Orthop Surg, 2014, 22(7): 420–429. DOI:10.5435/JAAOS-22-07-420 |
| [2] | Hirabayashi K, Watanabe K, Wakano K, et al. Expansive open-door laminoplasty for cervical spinal stenotic myelopathy[J]. Spine(Phila Pa 1976), 1983, 8(7): 693–699. DOI:10.1097/00007632-198310000-00003 |
| [3] | 臧法智, 陈华江, 王建喜, 等. T1倾斜角对颈椎后纵韧带骨化患者后路单开门椎板成形术后颈椎曲度的影响[J]. 脊柱外科杂志, 2016, 14(1): 26–29. |
| [4] | Derenda M, Kowalina I. Cervical laminoplasty-review of surgical techniques, indications, methods of efficacy evaluation, and complications[J]. Neurol Neurochir Pol, 2006, 40(5): 422–433. |
| [5] | Rhee JM, Register B, Hamasaki T, et al. Plate-only open door laminoplasty maintains stable spinal canal expansion with high rates of hinge union and no plate failures[J]. Spine(Phila Pa 1976), 2011, 36(1): 9–14. DOI:10.1097/BRS.0b013e3181fea49c |
| [6] | Jiang L, Chen W, Chen Q, et al. Clinical application of a new plate fixation system in open-door laminoplasty[J]. Orthopedics, 2012, 35(2): e225–231. |
| [7] | 张贤, 朱云荣, 汤建华, 等. Centerpiece钛板在颈椎单开门椎管扩大成形术中的应用[J]. 脊柱外科杂志, 2015, 13(2): 94–97. |
| [8] | 姜良海, 麻昊宁, 谭明生, 等. 改良椎板悬吊单开门椎管成形术与传统术式治疗颈椎病的对比研究[J]. 中国骨与关节杂志, 2016, 5(8): 627–631. |
| [9] | Fukui M, Chiba K, Kawakami M, et al. Japanese Orthopaedic Association cervical myelopathy evaluation questionnaire(JOACMEQ):Part 2. Endorsement of the alternative item[J]. J Orthop Sci, 2007, 12(3): 241–248. DOI:10.1007/s00776-007-1119-0 |
| [10] | Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127–1131. |
| [11] | Uematsu Y, Tokuhashi Y, Matsuzaki H. Radiculopathy after laminoplasty of the cervical spine[J]. Spine(Phila Pa 1976), 1998, 23(19): 2057–2062. DOI:10.1097/00007632-199810010-00004 |
| [12] | Liu X, Chen Y, Yang H, et al. Expansive open-door laminoplasty versus laminectomy and instrumented fusion for cases with cervical ossification of the posterior longitudinal ligament and straight lordosis[J]. Eur Spine J, 2017, 26(4): 1173–1180. DOI:10.1007/s00586-016-4912-7 |
| [13] | 汪文龙, 海涌, 关立, 等. 前路或后路手术治疗颈椎后纵韧带骨化症的中期疗效观察[J]. 中国脊柱脊髓杂志, 2016, 26(7): 577–584. |
| [14] | 陈欣, 庄颖峰, 孙宇, 等. 单开门颈椎管扩大椎板成形术治疗颈椎后纵韧带骨化症的中远期疗效观察[J]. 中国脊柱脊髓杂志, 2015, 25(12): 1057–1062. DOI:10.3969/j.issn.1004-406X.2015.12.01 |
| [15] | Chen H, Liu H, Zou L, et al. Effect of mini-plate fixation on hinge fracture and bony fusion in unilateral open-door cervical expansive laminoplasty[J]. Clin Spine Surg, 2016, 29(6): E288–295. |
| [16] | Lee DH, Park SA, Kim NH, et al. Laminar closure after classic Hirabayashi open-door laminoplasty[J]. Spine(Phila Pa 1976), 2011, 36(25): E1634–1640. DOI:10.1097/BRS.0b013e318215552c |
| [17] | O'Brien MF, Peterson D, Casey AT, et al. A novel technique for laminoplasty augmentation of spinal canal area using titanium miniplate stabilization. A computerized morphometric analysis[J]. Spine(Phila Pa 1976), 1996, 21(4): 474–484. DOI:10.1097/00007632-199602150-00012 |
| [18] | 于斌, 夏英鹏, 杜文军, 等. 颈椎单开门椎管成形微钛板与丝线或锚钉固定术后C5神经根麻痹的对比分析[J]. 中华骨科杂志, 2015, 35(1): 11–17. |
| [19] | Hu W, Shen X, Sun T, et al. Laminar reclosure after single open-door laminoplasty using titanium miniplates versus suture anchors[J]. Orthopedics, 2014, 37(1): e71–78. DOI:10.3928/01477447-20131219-20 |
| [20] | Duan Y, Zhang H, Min SX, et al. Posterior cervical fixation following laminectomy:a stress analysis of three techniques[J]. Eur Spine J, 2011, 20(9): 1552–1559. DOI:10.1007/s00586-011-1711-z |
| [21] | 刘正军, 姜康. 颈椎后路全椎板减压侧块螺钉内固定术治疗多节段脊髓型颈椎病的疗效[J]. 中华临床医师杂志(电子版), 2015, 9(16): 122–124. |
| [22] | Liu J, Ebraheim NA, Sanford CG Jr, et al. Preservation of the spinous process-ligament-muscle complex to prevent kyphotic deformity following laminoplasty[J]. Spine J, 2007, 7(2): 159–164. DOI:10.1016/j.spinee.2006.07.007 |
| [23] | Kowatari K, Ueyama K, Sannohe A, et al. Preserving the C7 spinous process with its muscles attached:effect on axial symptoms after cervical laminoplasty[J]. J Orthop Sci, 2009, 14(3): 279–284. DOI:10.1007/s00776-009-1331-1 |
| [24] | 周洋, 滕红林, 王靖, 等. 颈后路单开门椎板成形术后发生C5神经根麻痹的原因分析[J]. 中国骨伤, 2016, 29(11): 1011–1015. DOI:10.3969/j.issn.1003-0034.2016.11.008 |
| [25] | Sakaura H, Hosono N, Mukai Y, et al. C5 palsy after decompression surgery for cervical myelopathy:review of the literature[J]. Spine(Phila Pa 1976), 2003, 28(21): 2447–2451. DOI:10.1097/01.BRS.0000090833.96168.3F |
| [26] | 陈宇, 陈德玉, 王新伟, 等. 颈椎后纵韧带骨化症后路术后C5神经根麻痹[J]. 中国脊柱脊髓杂志, 2006, 16(11): 833–835. DOI:10.3969/j.issn.1004-406X.2006.11.008 |
 2018, Vol.16
2018, Vol.16  Issue(1): 3-7
Issue(1): 3-7


