临床上同时合并前弓和后弓骨折的寰椎骨折属不稳定性骨折[1]。此类骨折若经颅骨牵引、Halo支架固定等非手术治疗未获骨折复位和骨性愈合,则寰枕关节和寰枢关节的序列和稳定性无法恢复正常,易导致局部疼痛、活动受限,后期多需要寰枢融合或枕颈融合,造成颈椎的旋转和屈伸功能丧失过半;因此,多数学者提倡采取手术治疗[2-3]。对合并寰椎横韧带断裂者,提倡后路寰枢椎固定融合;对不合并寰椎横韧带断裂者,提倡单纯复位并固定寰椎骨折,既可从前路经口复位固定,也可从后路复位固定[4]。本研究采用单开门小钛板经口复位固定术治疗寰椎前后弓骨折患者13例,临床初步效果满意。现报告如下。
1 资料与方法 1.1 一般资料2012年11月—2015年11月,收治寰椎前后弓骨折患者13例,均有外伤史,其中男8例、女5例,年龄15~42 (33.0±8.8)岁。所有患者术前拍摄张口正位、颈椎正侧位、双斜位、动力位X线片以及进行上颈椎薄层CT扫描和三维重建,发现寰椎前后弓均存在骨折,其中前弓1处骨折并后弓1处骨折6例,前弓2处骨折并后弓1处骨折3例,前弓1处骨折并后弓2处骨折2例,前弓2处骨折并后弓2处骨折2例。术前MRI检查提示13例患者均未发生横韧带断裂或脊髓受压,均可采用单开门小钛板经口复位固定术进行治疗[4]。根据Landells等[5]提出的分型方法评估,本组13例患者均为Ⅱ型。所有患者均存在不同程度的颈项疼痛,术前视觉模拟量表(VAS)评分[6]为3~8 (6.2±1.8)分。术前按美国脊柱损伤协会(ASIA)分级法[7]分级,D级2例,E级11例。
1.2 治疗方法术前常规行心肺功能检查,确认患者可耐受手术;行颅骨牵引,牵引质量为4~10 kg;检查口腔情况,确定口咽部无感染病灶,洁牙;予浓度为0.02%的醋酸氯己定溶液漱口3~4 d,每日3~6次。留置鼻饲管,术前30 min静脉应用抗生素。
经患者鼻咽行气管插管,全身麻醉,取仰卧颈部过伸位。用碘伏、生理盐水、双氧水反复消毒口腔后铺巾,铺巾后再次消毒口腔。采用Codman器械撑开并显露口咽部,取常规咽后正中纵行切口,用小圆刀纵向切开口咽部黏膜层,再用电刀贴骨膜下切开肌层并向两侧分离,显露寰椎前结节、双侧前弓及距骨折线较近的一侧寰椎侧块,枢椎不做刻意显露,注意保留前结节和寰齿关节下方的软组织和双侧寰枢侧块关节的关节囊,完成前弓显露后用刮匙清除骨折断端间的骨痂、瘢痕等软组织。
选取合适长度的单开门小钛板(富乐科技开发有限公司,北京),将钛板预弯成弧形后附于前弓及侧块中下部表面,先用1枚自攻自钻螺钉通过最外侧的螺孔将钛板固定于距骨折线较近一侧的侧块上,然后在钛板的类长方形窗孔内置入1枚较长的螺钉于骨折的另一端,螺钉拧入前弓骨质内后确保螺钉的尾部留出约5 mm作复位用。将Kocher钳一端卡于侧块侧的螺孔内,另一端卡于复位螺钉尾部的外露部分,闭合Kocher钳,可见螺钉在长孔内滑动,骨折间隙变小,骨折复位。依次在钛板另一侧的2个螺孔及侧块一侧的另一个螺孔内拧入螺钉固定,取出长孔内用于临时复位的螺钉,完成骨折复位和钛板固定。前弓2处骨折者,先复位固定距离侧块较近的骨折,再复位固定另一处骨折。冲洗后分2层缝合咽部肌层和黏膜层,完成手术。
1.3 术后处理术后留置气管插管24~72 h,留置胃管7~10 d;口腔清洁护理,每日3次,浓度为0.02%的醋酸氯己定溶液漱口,每日6次;术后静脉应用抗生素3 d。术后第2天开始鼻饲营养,常规给予口咽部超声雾化,定时翻身叩背、吸痰,清除呼吸道分泌物;观察神经功能变化。术后采用颈托固定保护3个月。
1.4 评价指标记录术后ASIA分级及VAS评分;术后定期随访并复查X线片、CT以评价寰椎骨折复位、内固定和骨折愈合情况以及寰枢椎的稳定性。
1.5 统计学处理采用SPSS 19.0软件对数据进行统计学分析。计量资料以x±s表示,手术前后VAS评分的比较采用配对t检验,以P<0.05为差异有统计学意义。
2 结果所有患者均顺利完成手术,术中未发生脊髓及椎动脉损伤。手术时间为90~150 (110.0±18.1) min,出血量为50~250 (92.0±57.2) mL。术后1例患者诉颈部不适,1例患者诉咽喉部异物感,经对症处理后均缓解。无口咽部切口感染、不愈合、内固定外露及呼吸道感染等并发症发生。
所有患者术后颈项疼痛均明显改善,VAS评分由术前的(6.2±1.8)分降低至术后的(2.0±0.8)分,差异有统计学意义(P<0.05)。13例患者术后ASIA分级均为E级。术后张口正位、颈椎正侧位、动力位X线片及寰枢椎CT示所有患者寰椎前弓骨折端复位、闭合良好,内固定位置良好,无螺钉进入寰枕关节。术后随访3~24 (9.2±6.4)个月,X线片及CT示小钛板固定良好、无松动,骨折端均获骨性愈合,所有患者寰枢椎旋转功能、枕颈屈伸功能保持正常,动力位X线片示无寰枢椎不稳及脱位(图 1)。
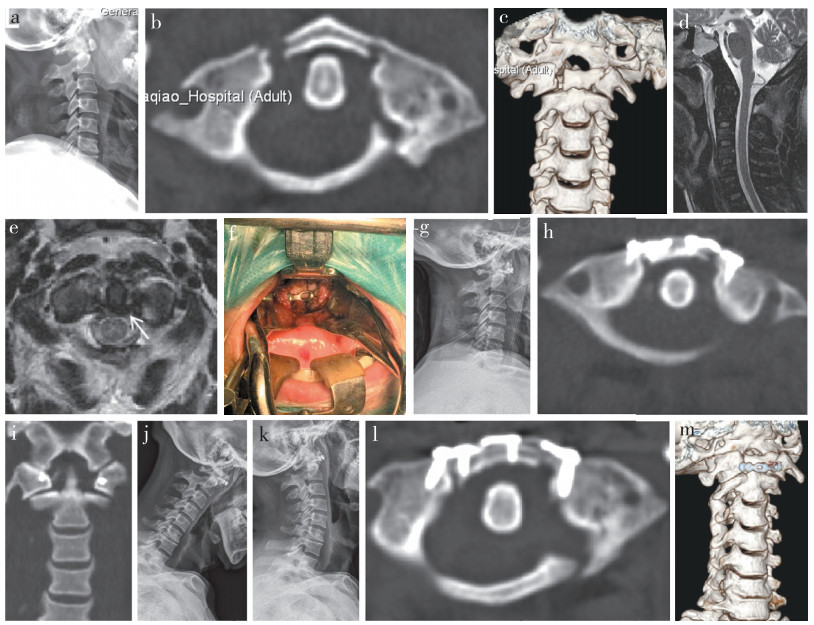
|
男,42岁 a~c:术前X线片及CT示寰椎前后弓骨折(前弓2处,后弓1处) d,e:术前MRI示脊髓未受压,寰椎横韧带未断裂(箭头) f:术中小钛板置入 g~i:术后X线片及CT示前弓骨折复位良好,小钛板位置良好,螺钉未进入寰枕关节,寰齿前间隙稍增宽 j~m:术后3个月动力位X线片及CT示寰枢椎无失稳,寰椎前弓骨折骨性愈合 Male, 42-year-old a-c: Preoperative roentgenograph and CTs show atlas anterior-posterior arch fracture (2 fractures at anterior arch and 1 fracture at posterior arch) d, e: Preoperative MRIs show no compression on spinal cord and intact transverse ligamen(t arrow) f: Placement of mini titanium plate during operation g-i: Postoperative roentgenograph and CTs show satisfactory reduction of anterior arch fracture, good location of mini titanium plate, no entrance of screws into atlanto-occipital joint and slight enlargement of atlantodental interval j-m: Three months after operation, flexionextension roentgenographs and CTs show bony union of atlas anterior arch fracture without atlantoaxial instability 图 1 寰椎前后弓骨折患者行经口小钛板复位固定术影像学资料 Figure 1 Radiologic data of a case with atlas anterior-posterior arch fracture treated with transoral reduction and fixation procedure with mini titanium plate |
以往寰椎骨折多以非手术治疗为主,但治疗周期长,要求患者必须有较好的依从性,同时也较易发生相关并发症,如吞咽和呼吸困难、颈部不适、皮肤破损感染、骨折不愈合等,严重影响患者生活质量[8-9]。随着手术内固定技术的发展,对不稳定的寰椎骨折逐渐趋向选择手术治疗,但目前尚无足够证据证明手术治疗寰椎骨折的优越性[1]。寰椎前后弓骨折,由于枕骨髁及头枕部的重力挤压作用,寰椎左右侧块大都出现向两侧移位,导致寰椎固有的环状稳定性丧失。前弓多处骨折者,即便横韧带未断裂,由于前弓不能束缚齿突前移及左右侧块向两侧分离移位牵拉横韧带,有寰椎向后脱位的可能性。也有学者提出,寰椎前后弓骨折侧块分离可导致枕寰及寰枢关节解剖对合关系异常,单纯外固定或牵引治疗很难实现寰椎骨折良好复位,故提倡手术治疗[10]。
寰椎骨折手术治疗以往多采用枕寰或寰枢椎固定融合术,导致寰枢椎的旋转功能完全丧失[3, 11]。近年来,对不合并寰椎横韧带断裂的不稳定寰椎前后弓骨折,提倡生理性固定技术,即单纯固定寰椎,保留寰枢椎的旋转功能[12-15]。对于不稳定的寰椎前后弓骨折,手术复位前弓骨折的重要性远大于后弓。前弓骨折复位后,寰齿关节、寰枕关节及寰枢侧块关节的解剖关系均可恢复正常,故手术的关键在于重建寰椎前弓的完整性。前弓骨折端骨性愈合后,即使后弓骨折复位不佳或后弓骨折未愈合,寰椎的功能和稳定性也不受影响。
现有的后路单纯固定寰椎技术需要置入寰椎椎弓根或侧块螺钉[13, 16],不仅对置钉技术的要求较高,而且对后弓发育不良或椎动脉走行异常的患者其置钉的难度更高,风险也更大[17]。更为重要的是,通过在左右2枚螺钉间置入固定棒,利用横向的加压作用来复位前弓的骨折端相对困难,常出现后弓的断端已闭合,而前弓的断端仍相距甚远的情况,造成前弓的复位效果差,尤其是在前弓的骨折间隙明显大于后弓的骨折间隙时。为此,He等[18]将后方固定棒改为可滑动的2块弧形固定板,使闭合力尽量作用于前弓;虽取得了较好的疗效,但对于≥ 2处的前弓骨折、骨折线不规则的前弓骨折、骨折时间较长者,容易出现骨折端的嵌插或软组织瘢痕阻隔而影响前弓复位和远期的骨折愈合,在此类情况下行后路固定不如直接在前弓进行复位和固定有效。经口前路Jefferson骨折复位内固定钛板(JeRP)可直接固定前弓,且钛板上设计有滑动复位孔,并配备了专门的复位钳,可确保前弓骨折端的复位闭合完全,后期骨性愈合的概率大[10, 19],但缺点是JeRP的尺寸设计偏大,术中易造成遮挡,从而很难准确判断侧块的上下缘,造成侧块上固定的螺钉容易偏上,进入寰枕关节的概率较大,可能导致寰枕活动受限和枕颈部顽固性疼痛。
本研究采用的单开门小钛板保留了JeRP能够直接从前方进行复位和固定的优势,即在使用时可将其弯成与寰椎前弓相贴附的弧度;且由于小钛板的中央本身有类长方形的窗孔,故具有类似于JeRP的滑动复位孔的作用。小钛板还克服了JeRP的不足,其尺寸规格更小,占用空间更少,对寰椎侧块的遮挡少,易于判断寰椎侧块的上下边界,可确保钛板准确置于侧块中下部,从而保证固定在侧块上的螺钉不进入寰枕关节;而且由于其尺寸小,缝合后咽后壁肌肉软组织对钛板的覆盖更好,更有利于咽后壁的切口愈合。此外,与单开门钛板配套的小钛钉为自攻自钻螺钉,术中无须开孔和攻丝,拧入固定十分方便,且牢固性更优。本组13例患者采用单开门小钛板均实现了前弓骨折端的满意复位及固定,未发生骨折复位不佳等情况。部分患者术后影像学可出现寰齿前间隙稍增宽的情况,是由于术前寰椎左右侧块向两侧分离移位,分离牵拉作用使未断裂的横韧带紧绷并导致寰椎轻度向后移位,术后寰椎获得复位而出现寰齿前间隙稍增宽[20]。所有患者末次随访时前弓骨折处均已获骨性愈合,螺钉和钛板无松动,提示此手术方法具有较高的临床可行性和可靠性,且具有操作方便、简单的特点。
虽然本组患者均取得了良好疗效,但该术式的切口经由口咽部,系Ⅱ类手术切口,存在切口感染的风险。因此,对于可从后路实现良好复位的寰椎前后弓骨折,宜首先后路复位固定寰椎;对于前弓2处骨折、前弓骨折间隙明显大于后弓骨折间隙、骨折时间>3周导致骨折间隙软组织瘢痕充填影响骨性愈合以及前弓骨折线不规则复位时易出现嵌插的患者,则宜选择经口前路复位固定寰椎。但无论是后路还是前路单纯固定寰椎技术,术前必须确认寰椎横韧带是完整的,否则宜采取寰枢椎固定融合术。
此外,虽然该术式的显露、复位和固定过程中基本不涉及硬膜,术中出现硬膜损伤造成脑脊液漏的可能性极小,但一旦出现脑脊液漏,则存在中枢感染甚至生命危险,此时应放弃经口前路复位固定,并经腰大池置管鞘内注射抗生素预防和治疗中枢感染。同时,还应强调术前充分的口腔准备,术中严格的反复消毒和精准熟练的显露、复位和固定操作,以及术后妥善的口腔护理。
总之,对于寰椎前后弓骨折,如果不合并寰椎横韧带损伤,单独固定寰椎将最大限度保留颈椎的运动功能,单独固定寰椎获得良好效果的关键是复位寰椎前弓骨折并最终获得骨性愈合,重新恢复寰椎的完整性和上颈椎的稳定性。对于是从前方还是后方复位固定寰椎前弓骨折,应结合患者的个体情况。本研究采用的经口单开门小钛板复位固定治疗寰椎前后弓骨折的初步临床效果满意,但应用病例数量有限,有待于进一步研究。
| [1] | 中国医师协会骨科医师分会, 中国医师协会骨科医师分会《成人急性寰椎骨折循证临床诊疗指南》编辑委员会. 成人急性寰椎骨折循证临床诊疗指南[J]. 中华创伤杂志, 2016, 32(7): 595–601. |
| [2] | 陈诚, 王新伟. 寰椎骨折的诊断与治疗进展[J]. 中国脊柱脊髓杂志, 2017, 27(1): 75–78. |
| [3] | Mead LB 2nd, Millhouse PW, Krystal J, et al. C1 fractures:a review of diagnoses, management options, and outcomes[J]. Curr Rev Musculoskelet Med, 2016, 9(3): 255–262. DOI:10.1007/s12178-016-9356-5 |
| [4] | 黄大耿, 贺宝荣, 郝定均, 等. 成人寰椎骨折的治疗策略[J]. 中国脊柱脊髓杂志, 2017, 27(5): 399–405. |
| [5] | Landells CD, Van Peteghem PK. Fractures of the atlas:classification, treatment and morbidity[J]. Spine(Phila Pa 1976), 1988, 13(5): 450–452. DOI:10.1097/00007632-198805000-00002 |
| [6] | Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127–1131. |
| [7] | American Spinal Injury Association. Standards for neurological classification of spinal injury patients[M]. Chicago: American Spinal Injury Association, 1992. |
| [8] | Dvorak MF, Johnson MG, Boyd M, et al. Long-term health-related quality of life outcomes following Jeffersontype burst fractures of the atlas[J]. J Neurosurg Spine, 2005, 2(4): 411–417. DOI:10.3171/spi.2005.2.4.0411 |
| [9] | Horn EM, Theodore N, Feiz-Erfan I, et al. Complications of halo fixation in the elderly[J]. J Neurosurg Spine, 2006, 5(1): 46–49. DOI:10.3171/spi.2006.5.1.46 |
| [10] | 尹庆水, 夏虹, 吴增晖, 等. 经口入路复位内固定治疗不稳定性Jefferson骨折[J]. 中国骨科临床与基础研究杂志, 2012, 4(6): 405–410. |
| [11] | 王迎松, 刘路平, 张颖, 等. C1, 2椎弓根钉棒固定治疗寰椎骨折(Jefferson骨折)疗效分析[J]. 脊柱外科杂志, 2010, 8(1): 1–3. |
| [12] | Ruf M, Melcher R, Harms J. Transoral reduction and osteosynthesis C1 as a function-preserving option in the treatment of unstable Jefferson fractures[J]. Spine(Phila Pa 1976), 2004, 29(7): 823–827. DOI:10.1097/01.BRS.0000116984.42466.7E |
| [13] | 马维虎, 许楠健, 徐荣明, 等. 经后路单纯寰椎椎弓根螺钉内固定治疗不稳定性寰椎骨折[J]. 脊柱外科杂志, 2011, 9(3): 140–143. |
| [14] | Jo KW, Park IS, Hong JT. Motion-preserving reduction and fixation of C1 Jefferson fracture using a C1 lateral mass screw construct[J]. J Clin Neurosci, 2011, 18(5): 695–698. DOI:10.1016/j.jocn.2010.08.033 |
| [15] | Abeloos L, De Witte O, Walsdorff M, et al. Posterior osteosynthesis of the atlas for nonconsolidated Jefferson fractures:a new surgical technique[J]. Spine(Phila Pa 1976), 2011, 36(20): E1360–1363. DOI:10.1097/BRS.0b013e318206cf63 |
| [16] | 韩应超, 杨明杰, 潘杰, 等. 单纯寰椎侧块螺钉固定选择性治疗不稳定寰椎骨折的生物力学分析[J]. 中国脊柱脊髓杂志, 2014, 24(1): 68–73. |
| [17] | Ma XY, Yin QS, Wu ZH, et al. Anatomic considerations for the pedicle screw placement in the first cervical vertebra[J]. Spine(Phila Pa 1976), 2005, 30(13): 1519–1523. DOI:10.1097/01.brs.0000168546.17788.49 |
| [18] | He B, Yan L, Zhao Q, et al. Self-designed posterior atlas polyaxial lateral mass screw-plate fixation for unstable atlas fracture[J]. Spine J, 2014, 14(12): 2892–2896. DOI:10.1016/j.spinee.2014.04.020 |
| [19] | 夏虹, 林宏衡, 许国庆, 等. 寰椎骨折前路复位内固定钢板置钉参数研究[J]. 中国临床解剖学杂志, 2012, 30(6): 641–645. |
| [20] | 杨惠林, 唐天驷, 费仕相, 等. 变异型Jefferson骨折(一种尚未认识的颈椎损伤)[J]. 中华外科杂志, 1995, 33(12): 707–710. |
 2018, Vol.16
2018, Vol.16  Issue(2): 66-70
Issue(2): 66-70

