寰枢椎脱位是指创伤、先天畸形、退行性变、炎症或手术等多种因素造成的寰枢椎骨关节失去正常对合关系而引起的关节功能或/和神经功能障碍[1]。由于寰枢椎的解剖结构复杂,周围有许多重要神经和血管,该部位的手术治疗难度大、风险高。颈椎后纵韧带骨化症(OPLL)是指以颈椎后纵韧带异位骨化并压迫脊髓而引起临床症状为特点的一种疾病[2]。2012年5月—2015年10月,本院手术治疗寰枢椎脱位合并颈椎OPLL患者10例。现对其临床资料及随访结果进行回顾性分析,探讨其临床疗效。
1 资料和方法 1.1 一般资料2012年5月—2015年10月,本院共收治需手术治疗的颈椎OPLL患者352例,通过以下纳入、排除标准选取本研究病例。纳入标准:①病史详细,体格检查及颈椎正侧位X线片、CT和MRI检查明确诊断为颈椎OPLL;②颈椎侧位X线片或CT测量寰齿前间隙>4 mm,或颈椎过伸过屈位X线片计算寰枢椎不稳定指数≥ 40%;③术后随访>18个月。排除标准:①既往有颈部、枕颈部外伤或手术史;②缺少术前、术后及随访期颈椎X线片、CT和MRI等影像学资料;③患者无法耐受牵引。
根据上述标准,共纳入患者10例,男8例,女2例;年龄34~76岁,平均52.3岁。2例合并高血压,2例合并类风湿性关节炎,1例合并2型糖尿病。本组患者出现临床症状至确诊时间为1~72个月,平均30.2个月。所有患者均有不同程度的颈部疼痛及肌张力增高、肌力减退、反射亢进、病理征阳性等脊髓压迫表现。
1.2 手术方法术前颈椎过伸过屈位X线片示寰枢椎解剖复位,将患者定义为易复型寰枢椎脱位[3-4]。不能复位者术前采用气管插管全身麻醉后安装头颅牵引弓,取俯卧头高脚低30°位,神经电生理监测下行颅骨牵引(起始质量为3 kg)。透视了解寰枢椎复位情况,根据复位情况逐渐增加牵引质量,最大牵引质量为10 kg。如寰枢椎解剖复位,定义为难复型寰枢椎脱位,不能复位则定义为不可复型寰枢椎脱位。对易复型寰枢椎脱位患者在俯卧位下行寰枢椎后路固定融合并颈椎后路单开门椎管扩大椎板成形术;对难复型和不可复型脱位患者,先在仰卧位行经口咽入路寰枢椎松解,后在俯卧位下行枕颈固定融合并颈椎后路单开门椎管扩大椎板成形术。
寰枢椎后路椎弓根螺钉固定融合术:患者取俯卧位,头部置于Mayfield头架上,头颈部略屈曲,常规消毒铺巾。取后正中入路,显露枕骨鳞部、枢椎椎弓,暴露寰椎后结节中线外20 mm,暴露枢椎峡部上缘和内侧缘。用神经剥离子将C2神经根和静脉丛挑起,显露枢椎椎弓峡上面,在枢椎下关节突中心点选定穿刺点。用高速磨砖开口,探路锥缓慢进入至椎体前缘,但不穿透前方皮质。确定钉道深度及方向无误后置入长度合适的万向螺钉。安装预弯连接棒复位寰枢椎,取自体髂骨剪成颗粒状,处理植骨床后植骨。
经口咽入路寰枢关节松解:患者取仰卧位持续颅骨牵引,用0.5%碘伏棉球擦拭口腔和鼻腔并消毒面部,用Codeman口腔撑开器撑开口腔及咽皱襞、软腭,用纱布填塞会咽部。再次用碘伏冲洗口腔和鼻咽腔,通过两侧鼻孔插入细硅胶导尿管,将软腭及悬雍垂缝于导尿管上,向内上翻卷悬吊,充分显露咽后壁。取咽后壁正中切口,显露寰椎前弓和枢椎侧块的前外缘,将前纵韧带和两侧头长肌、颈长肌沿寰椎前弓下缘横断,用刮勺和椎板咬骨钳去除侧块关节内的粘连组织,切除阻碍齿突复位的挛缩或异常骨化组织,借助于牵引和撬拨的力量使寰枢椎复位,逐层严密缝合。经鼻留置胃管,作术后鼻饲用,改为俯卧位进行后路手术。
枕颈固定融合术:患者取俯卧头高脚低位,继续颅骨牵引,做枕颈部正中纵行切口,显露枕骨鳞部、枢椎椎弓及枕骨大孔后缘。以与寰枢侧块钉板固定术相同的方法在枢椎椎弓峡部安置椎弓根螺钉,如枢椎峡部细小置钉困难则行C3椎弓根螺钉固定。显露侧块,取侧块的外上象限中点作为进针点,用高速磨砖开口,探路锥缓慢进入至椎体前缘。选长度合适的枕颈固定板预弯成一定的曲度,将尾端的椭圆形孔套入椎弓根钉末端的螺杆,将固定板弧形的头端用三枚短螺钉固定于枕骨鳞部。将螺母旋入椎弓根钉末端螺杆,在旋紧螺母的过程中利用固定板的预弯曲度使枕骨连同寰椎向后上方移位,使寰枢关节充分复位。取自体髂骨剪成颗粒状,处理植骨床后植骨。
颈椎后路单开门术:患者取俯卧位,逐层切开皮肤、皮下脂肪及项韧带,沿棘突剥离椎旁肌暴露C3~7棘突、椎板及侧块,咬除棘突。于左侧椎板与关节突交界处纵行开骨槽、保留内板作为“门轴”侧;于右侧椎板外缘全层咬开椎板,小心剪开黄韧带及两端棘间韧带作为“开门”侧;由开门侧向门轴侧(左侧)小心行椎板开门扩大椎管,开门角度60°~80°,采用神经剥离子解除束带状硬膜压迫。选取3块大小合适的钛板间隔放置于开门侧椎板与侧块间,螺钉固定。冲洗切口,彻底止血,放置1根负压引流管,逐层缝合切口。
1.3 术后处理术后常规使用抗生素3 d预防感染,引流管24 h引流量<50 mL或48 h后拔除,术后第2天佩戴硬颈托开始下床活动。经口咽入路患者术后1 d拔除气管导管,鼻饲营养7 d,术后口腔清洗护理。所有患者术后硬颈托固定1个月,术后每月复查颈椎正侧位X线片,显示融合骨桥时去除颈托,逐步行颈部屈伸功能锻炼。
1.4 疗效评价采用日本骨科学会(JOA)评分[5]评估患者术前、术后和末次随访时神经功能。JOA评分改善率(%) =(术后JOA评分-术前JOA评分)(/ 17-术前JOA评分) ×100%。疗效评价:JOA评分改善率≥ 75%为优,JOA评分改善率<75%且≥ 50%为良,JOA评分改善率<50%且≥ 25%为可,JOA评分改善率<25%为差。术前、术后和末次随访时测量颈椎曲度,即颈椎侧位X线片上C2~7 Cobb角(C2椎体下缘延长线与C7椎体下缘延长线夹角) [1];测量颈椎活动度(ROM),即颈椎过伸过屈侧位X线片上C2~7 Cobb角变化[1]。术前和术后在颈椎矢状位CT或MRI上分别测量椎管矢状径,矢状位CT上最狭窄水平为脊髓有效空间(SAC),并计算颈椎椎管狭窄率[6]。
1.5 统计学处理患者术后、末次随访各统计指标与术前比较采用配对t检验。采用SPSS 17.0软件对数据进行统计学分析。计量资料以x±s表示,以P<0.05为差异有统计学意义。
2 结果8例患者(陈旧性齿突骨折3例、寰椎枕骨化3例和先天性游离齿突2例)为易复型寰枢椎脱位并OPLL,2例患者(枕颈交界区畸形)为不可复型寰枢椎脱位并OPLL。
所有手术顺利完成。手术时间为1.5~4.0 h,平均2.3 h,术中出血量为100~200 mL,平均135 mL。10例患者术后随访18~42个月,平均27.3个月。术后和末次随访时颈椎JOA评分较术前明显增加(表 1),其中JOA改善率优5例,良3例,可2例,优良率为80.0%;术后及末次随访时,颈椎Cobb角及ROM下降(表 1);术后SAC较术前明显增加,椎管狭窄率较术前明显降低(表 1),差异均有统计学意义(P<0.05)。术中、术后无严重并发症发生,1例患者发生术后C5神经根麻痹,1例患者发生术后切口感染,经非手术治疗均痊愈。随访过程中无颈椎不稳、内固定松动或断钉现象发生,末次随访时所有患者均获得骨性融合。典型病例影像学资料见图 1,2。
|
|
表 1 术前及术后各时间点JOA评分、C2~7 Cobb角、C2~7 ROM、SAC和椎管狭窄率 Table 1 JOA score, C2-7 Cobb's angle, C2-7 ROM, SAC and C2-7 ROM at before and all time points after operation |
|
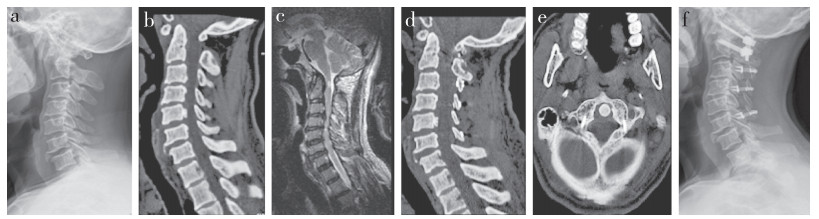
男,56岁,易复型寰枢椎脱位、寰椎枕骨化伴颈椎OPLL,行后路寰枢椎固定融合并C3~6单开门椎管扩大椎板成形术 a:术前侧位X线片示寰枢椎脱位 b:术前矢状位CT示寰枢关节半脱位并C5节段型OPLL c:MRI T2加权像示寰枢关节水平及C2~6水平椎管狭窄、脊髓受压伴寰枢关节水平脊髓信号改变 d,e:术后1 d矢状面和冠状面CT示寰枢关节复位,减压充分,内固定满意 f:术后30个月侧位X线片示内固定满意,颈椎整体序列良好 Male, 56-year-old, reducible atlantoaxial dislocation, occipitalization and cervical OPLL, underwent posterior atlantoaxial fixation and fusion with C3-6 open-door laminoplasty a: Preoperative lateral roentgenograph shows atlantoaxial dislocation b: Preoperative sagittal CT shows atlantoaxial su bluxation and segmental-type OPLL at C5 level c: T2-weighted MRI shows spinal stenosis and spinal cord compression at atlanto-axial joint and C2-6 le vel, with a high signal change at atlanto-axial joint level d, e: Sagittal and coronal CTs at postoperative 1 d show reduction of atlanto-axial joint, satisfactory neural decompression and internal fixation f: Lateral roentgenograph at postoperative 30 months shows that internal fixation is satisfactory an d whole cervical spine sequence is good 图 1 易复型寰枢椎脱位合并颈椎OPLL病例影像学资料 Figure 1 Imaging data of a typical case of reducible atlantoaxial dislocation combined with cervical OPLL |
|
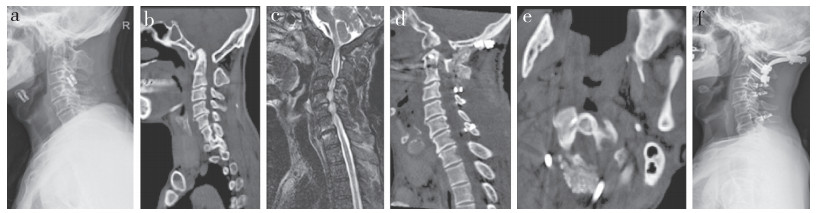
男,63岁,不可复型寰枢椎脱位、寰枕部畸形伴局灶型颈椎OPLL,行经口松解枕颈融合内固定、C1后弓切除并C3~6单开门椎管扩大椎板成形术 a:术前侧位X线片示先天性寰枕融合、寰枢椎脱位 b:术前矢状位CT示寰枢椎脱位、寰枕融合、颅底凹陷及C4,5、C5,6局灶型OPLL伴椎管狭窄 c:MRI T2加权像示颅底凹陷,寰枢关节水平及C2~6水平椎管狭窄、脊髓受压伴寰枢关节水平脊髓信号改变 d,e:术后1 d矢状面和冠状面CT示齿突部分切除后改变、寰枢椎复位 f:术后24个月侧位X线片示内固定满意,植骨融合,颈椎序列良好 Male, 63-year-old, irreducible atlantoaxial dislocation, atlanto-occipital abnormalities and circumscribed type cervical OPLL, underwent transoral decompression, C1 posterior arch resection and occipitoaxial fusion with C3-6 open-door laminoplasty a: Preoperative lateral roentgenograph shows congenital occipitalization of atlas and atlantoaxial dislocation b: Preoperative sagittal CT shows atlantoaxial dislocation, occipitalization of atlas, basilar invagination, circumscribed-type OPLL at C4, 5 and C5, 6 and multi-level cervical stenosis c: T2-weighted MRI shows basilar invagination, spinal stenosis and spinal cord compression at atlanto-axial joint and C2-6 level, with a high signal change at atlanto-axial joint level d, e: Sagittal and coronal CTs at postoperative 1 d show resection of odontoid process and reduction of atlanto-axial joint f: Lateral roentgenograph at postoperative 24 months shows that internal fixation is satisfactory, bone graft is fused, and cervical spine is good 图 2 不可复型寰枢椎脱位合并颈椎OPLL病例影像学资料 Figure 2 Imaging data of a typical case of irreducible atlantoaxial dislocation combined with cervical OPLL |
10例患者术后未发生脑脊液漏、肺栓塞、血管神经损伤等严重并发症,未发生内置物相关并发症。1例患者发生术后单侧C5神经根麻痹,经非手术治疗术后5个月痊愈。1例患者出现后路切口感染,经伤口换药后愈合。所有患者均在术后6个月内获得骨性融合,未见上颈椎失稳及复位丢失。
3 讨论寰枢椎脱位合并颈椎OPLL临床少见,截止目前该类疾病的手术疗效仍不清楚[7-9]。本研究根据寰枢椎脱位可复性将病例分类,并采用联合技术进行手术治疗,结果显示近期疗效确切,并发症发生率较低。
3.1 寰枢椎脱位合并颈椎OPLL的病因及发生机制目前寰枢椎脱位合并颈椎OPLL的病因及发生机制尚不清楚,许多学者曾提出不同的假说解释该少见疾病。Kawabori等[7]报道1例寰椎后弓发育不良导致寰枢椎脱位合并C2~4 OPLL患者,认为C2~4连续型OPLL导致该节段颈椎ROM下降,而寰枢关节ROM相对增大,寰枢关节过度活动造成寰枢关节和连接的韧带进一步损伤,最终导致寰枢椎脱位而出现一系列临床症状。Takasita等[8]报道2例寰枢椎半脱位合并颈椎OPLL患者,同样认为颈椎OPLL可改变颈椎的生物力学特性,限制中下段颈椎活动,造成寰枢关节应力集中,进而引起寰枢关节半脱位。亦有学者认为寰枢椎脱位合并颈椎OPLL仅为2种疾病同时发生在同一患者身上的少见现象。Shirado等[9]报道了1例寰枢椎脱位合并颈椎OPLL患者,认为该病的发生机制为类风湿性关节炎导致患者寰枢椎脱位,进而出现神经症状;而该患者同时合并了颈椎OPLL,两者的同时出现为偶然现象。寰枢椎脱位与颈椎OPLL两者之间是否存在联系仍有待进一步研究。
3.2 寰枢椎脱位合并颈椎OPLL的手术策略寰枢椎的解剖结构复杂,周围有许多重要神经和血管,故该部位的手术治疗难度大、风险高。对于寰枢椎脱位患者,目前外科治疗的目的是重新恢复寰枢椎正常解剖关系、脊髓减压、恢复其稳定性[10]。应依据术前颈椎过伸过屈位X线片及术中全麻下大质量颅骨牵引复位情况对寰枢椎脱位进行临床分类,并采取相应的治疗策略[3, 11-13]。既往大部分文献报道寰枢椎脱位患者的颅骨牵引是在术前患者清醒的情况下进行,但清醒牵引往往引起枕颈部疼痛、颈部活动受限、颈部肌肉紧张等症状,影响寰枢椎复位。本组病例首先在术前完善颈椎过伸过屈位X线检查,显示不能复位者在全身麻醉并使用肌松剂后采用大质量颅骨牵引;牵引同时进行术中电生理监测,透视确定寰枢椎复位情况。笔者认为该方法安全、有效,可提高患者的满意度。
目前认为,对于易复型寰枢椎脱位可行前路或后路固定融合术;难复型寰枢椎脱位则可在口咽复位后行后路固定融合术;不可复型寰枢关节脱位大多数为寰椎前脱位,影响复位的解剖结构有前纵韧带、椎前肌、挛缩的侧块关节囊和骨赘组织,可将这些结构切断,在颅骨牵引和器械撬拨下获得寰枢椎复位,然后行后路寰枢椎或枕颈固定融合术[14-16]。
颈椎OPLL的手术策略应根据颈椎的曲度、OPLL的类型、骨化物的大小以及椎管的狭窄程度来制定。手术入路包括前路、后路和前后路联合入路。多数学者认为,前路手术具有直接脊髓腹侧减压、可行植骨融合、有效恢复颈椎曲度等优势;但前路手术难度大,风险性高,容易发生各种严重手术并发症,而且当手术节段>3个时,单纯前路手术易出现植骨不融合、内固定失败等问题[17]。后路手术相对安全、手术并发症少,但不能完全解除脊髓腹侧压迫,且术后可能出现颈椎不稳、后凸畸形,进一步导致脊髓损伤[18]。前后联合入路手术可用于治疗脊髓前后方均受严重压迫、严重椎管狭窄合并OPLL和颈椎多节段OPLL合并颈椎曲度异常的患者。
既往文献报道的寰枢椎脱位合并颈椎OPLL病例均采用后路联合手术,即上颈椎手术联合后路单开门椎管扩大椎板成形术。本组病例同样采用后路手术,尽量采用单一入路进行手术,减少患者手术创伤。对不可复型脱位患者,则先行经口咽入路寰枢椎松解,再行后路枕颈固定融合并颈椎后路单开门椎管扩大椎板成形术。在手术策略制定过程中,应考虑这几点:①术前常规行椎动脉造影检查,了解有无椎动脉走行畸形,确定术中如何避免损伤。②术前完善颈椎CT和MRI等检查,严格体格检查,选取合理的单开门减压节段。③对于易复型寰枢椎脱位,前路减压相对困难,操作复杂,而且多数患者颈椎OPLL节段>3个,后路单一入路即可完成神经系统的减压、复位、植骨固定融合,椎板单开门时,应尽量采用单一切口,减小创伤。④寰枢关节复位后,需要坚固内固定,最终通过植骨融合获得三维稳定。对于寰枢椎固定融合和枕颈固定融合的选择,应首选寰枢椎固定融合,因枕颈固定融合牺牲了寰枕关节活动功能,患者术后颈椎活动功能减少得更多,势必对其生活质量造成更大程度的影响。但当寰椎椎弓根置钉困难或无法置钉时,应选择枕颈固定融合来获得三维稳定,必要时加C3侧块或椎弓根螺钉固定。
3.3 寰枢椎脱位合并颈椎OPLL的手术疗效目前多数文献报道寰枢椎脱位合并颈椎OPLL的近期手术效果满意。Takasita等[8]采用后路枕颈固定融合联合C3~7椎板成形术治疗寰枢椎脱位合并颈椎OPLL患者2例,术后随访示预后良好,神经功能改善明显。Kawabori等[7]报道1例寰椎后弓发育不良导致寰枢椎脱位合并C2~4 OPLL患者,采用后路C1~3椎板切除减压术治疗,减压效果良好,预后满意。本研究所有患者术后随访>18个月,10例患者术后颈椎JOA评分均提高,疗效优良率为80.0%。此外,所有患者未出现明显颈椎后凸和OPLL进展。
综上所述,手术治疗寰枢椎脱位合并颈椎OPLL近期疗效满意,并发症发生率低。但本研究为小样本回顾性研究,随访时间短,且未设置非手术治疗对照组,因此仍需大样本、长时间随访研究以验证其远期疗效。
| [1] | Wang S, Passias PG, Cui L, et al. Does atlantoaxial dislocation influence the subaxial cervical spine?[J]. Eur Spine J, 2013, 22(7): 1603–1607. DOI:10.1007/s00586-013-2742-4 |
| [2] | Sarkar S, Rajshekhar V. Long term sustainability of functional improvement following central corpectomy for cervical spondylotic myelopathy and ossification of posterior longitudinal ligament[J]. Spine(Phila Pa 1976), 2017. DOI:10.1097/BRS |
| [3] | 谭明生, 张光铂, 王文军, 等. 寰枢椎脱位的外科分型及其处理对策[J]. 中国脊柱脊髓杂志, 2007, 17(2): 111–115. |
| [4] | Wang S, Wang C, Yan M, et al. Novel surgical classification and treatment strategy for atlantoaxial dislocations[J]. Spine(Phila Pa 1976), 2013, 38(21): E1348–1356. DOI:10.1097/BRS.0b013e3182a1e5e4 |
| [5] | Fukui M, Chiba K, Kawakami M, et al. Japanese Orthopaedic Association cervical myelopathy evaluation questionnaire(JOACMEQ):Part 2. Endorsement of the alternative item[J]. J Orthop Sci, 2007, 12(3): 241–248. DOI:10.1007/s00776-007-1119-0 |
| [6] | Guo X, Ni B, Xie N, et al. Bilateral C1-C2 transarticular screw and C1 laminar hook fixation and bone graft fusion for reducible atlantoaxial dislocation:a sevenyear analysis of outcome[J]. PloS One, 2014, 9(1): e87676. DOI:10.1371/journal.pone.0087676 |
| [7] | Kawabori M, Hida K, Akino M, et al. Cervical myelopathy by C1 posterior tubercle impingement in a patient with DISH[J]. Spine(Phila Pa 1976), 2009, 34(19): E709–711. DOI:10.1097/BRS.0b013e3181aa26a4 |
| [8] | Takasita M, Matsumoto H, Uchinou S, et al. Atlantoaxial subluxation associated with ossification of posterior longitudinal ligament of the cervical spine[J]. Spine (Phila Pa 1976), 2000, 25(16): 2133–2136. DOI:10.1097/00007632-200008150-00019 |
| [9] | Shirado O, Azuma H, Takeda N, et al. Quadriparesis complicating atlantoaxial subluxation and ossification of the posterior longitudinal ligament in a patient with rheumatoid arthritis. A case report[J]. J Bone Joint Surg Am, 2005, 87(6): 1354–1357. DOI:10.2106/00004623-200506000-00024 |
| [10] | Yin QS, Li XS, Bai ZH, et al. An 11-year review of the TARP procedure in the treatment of atlantoaxial dislocation[J]. Spine(Phila Pa 1976), 2016, 41(19): E1151–1158. DOI:10.1097/BRS.0000000000001593 |
| [11] | Wu X, Wood KB, Gao Y, et al. Surgical strategies for the treatment of os odontoideum with atlantoaxial dislocation[J]. J Neurosurg Spine, 2018, 28(2): 131–139. DOI:10.3171/2017.5.SPINE161211 |
| [12] | 张跃辉, 邵将, 宋佳, 等. 椎弓根螺钉技术在学龄前儿童寰枢椎脱位治疗中的应用[J]. 脊柱外科杂志, 2016, 14(4): 211–215. |
| [13] | Yin Q, Ai F, Zhang K, et al. Irreducible anterior atlantoaxial dislocation:one-stage treatment with a transoral atlantoaxial reduction plate fixation and fusion. Report of 5 cases and review of the literature[J]. Spine (Phila Pa 1976), 2005, 30(13): E375–381. DOI:10.1097/01.brs.0000168374.84757.d5 |
| [14] | Ai FZ, Yin QS, Xu DC, et al. Transoral atlantoaxial reduction plate internal fixation with transoral transpedicular or articular mass screw of C2 for the treatment of irreducible atlantoaxial dislocation:two case reports[J]. Spine(Phila Pa 1976), 2011, 36(8): E556–562. DOI:10.1097/BRS.0b013e3181f57191 |
| [15] | 尹庆水, 艾福志, 章凯, 等. 经口咽前路寰枢椎复位钢板治疗难复性寰枢椎脱位[J]. 脊柱外科杂志, 2004, 2(1): 2–6. |
| [16] | 杨军, 倪斌, 周许辉, 等. 寰椎提拉螺钉术中复位治疗寰枢椎脱位[J]. 脊柱外科杂志, 2016, 14(4): 200–204. |
| [17] | Kim B, Yoon DH, Shin HC, et al. Surgical outcome and prognostic factors of anterior decompression and fusion for cervical compressive myelopathy due to ossification of the posterior longitudinal ligament[J]. Spine J, 2015, 15(5): 875–884. DOI:10.1016/j.spinee.2015.01.028 |
| [18] | Nishida N, Kanchiku T, Kato Y, et al. Cervical ossification of the posterior longitudinal ligament:factors affecting the effect of posterior decompression[J]. J Spinal Cord Med, 2017, 40(1): 93–99. DOI:10.1080/10790268.2016.1140392 |
 2018, Vol.16
2018, Vol.16  Issue(2): 86-91
Issue(2): 86-91


