2. 徐州医科大学附属连云港医院骨科, 江苏 222000
2. Department of Orthopaedics, Xuzhou Medical University Affiliated Hospital of Lianyungang, Lianyungang 222000, Jiangsu, China
峡部裂性腰椎滑脱是指腰椎椎弓上下关节突之间的峡部发生断裂后形成的椎体滑移[1],临床上一般将患者年龄 < 20岁者定义为青少年峡部裂性腰椎滑脱(ALIS)[2],其发生率为4.4% ~ 6.0%,常发生在L5/S1节段,且多为双侧。既往研究表明,ALIS是引起青少年顽固性下腰痛的常见病因[3]。多数ALIS患者并无症状,一般无需特殊处理;但对于伴有顽固性下腰痛、经非手术治疗无效或滑脱有明显进展趋势的患者,常需手术干预[4]。近年来,脊柱-骨盆矢状面形态在腰椎滑脱发生和发展中的重要作用引起了众多学者的关注。尽管脊柱-骨盆矢状面形态在腰椎滑脱发生发展中的作用已被广泛认知[4-7],但在青少年滑脱中的研究较少。与成人不同,青少年正处于快速生长期,骨骼发育尚未成熟,峡部崩裂时不稳的腰骶部可致滑脱迅速进展,严重影响患者的健康发育。杜长志等[8]对13例青少年发育不良性滑脱患者进行了系统研究,发现其矢状面形态异常,呈现出躯干显著前倾、骶骨后凸畸形等特点。目前ALIS患者的脊柱-骨盆矢状面形态特点仍不清楚。本研究回顾性分析29例ALIS患者的临床及影像学资料,分析其脊柱-骨盆矢状面形态特点,进一步探讨ALIS的发生机制。
1 资料与方法 1.1 一般资料回顾性分析2009年10月—2017年1月在本院就诊的ALIS患者的病例资料。所有患者均通过病史询问、体格检查及影像学检查等获得明确诊断。纳入标准:①年龄 < 20岁;②符合Marehetti等[9]诊断标准,存在侧位X线片所示棘突呈阶梯状分布征、椎弓根峡部断裂征或“上下关节突相吻”征等;③L5/S1滑脱。排除标准:①合并腰椎畸形、腰椎骶化、骶椎腰化或脊柱侧后凸畸形等;②合并腰椎创伤、肿瘤、炎症、结核或代谢性骨病等;③≥2个节段的腰椎滑脱;④既往有腰椎手术及支具治疗史。根据以上标准共纳入患者29例,其中男12例,女17例;年龄9 ~ 20(15.9±3.7)岁。7例仅表现为腰痛,8例仅表现为下肢痛,12例为腰痛伴下肢痛,2例为腰痛伴下肢感觉减退。体格检查发现9例患者表现出程度不等的姿势异常,6例躯干前倾,3例直立位下肢屈髋屈膝。选取来自脊柱体检门诊的30例正常青少年作为对照组,其中男17例,女13例,年龄9 ~ 19(14.5±2.6)岁。两组患者年龄、性别、体质量指数(BMI)差异均无统计学意义。
1.2 影像学测量及观察指标滑脱组及对照组均拍摄站立位全脊柱正侧位X线片,使用Surgimap Spine软件(Version:1.1.2.293,NemarisInc,New York)测量,脊柱-骨盆矢状位各参数见图 1。
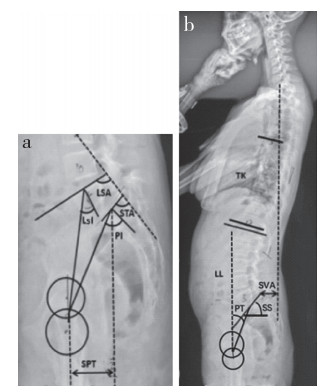
|
a:STA、LSA、L5I、PI和SPT的测量 b:LL、TK、PT、SS和SVA的测量 a:Measurement of STA, LSA, L5I, PI and SPT b:Measurement of LL, TK, PT, SS and SVA 图 1 脊柱-骨盆矢状位参数的测量 Figure 1 Measurement of spinopelvic sagittal parameters |
滑脱相关参数[10-11]:滑脱角(SA),L5下终板与S1上终板间的夹角。滑脱距离(SD),L5下终板后端与S1上终板后缘间的垂直距离。滑脱率(SP,%)= SD/S1椎体上终板长度×100%。
骨盆矢状面参数[12]:骨盆入射角(PI),经S1上终板中点做1条垂直于终板的直线,再经S1上终板的中心和股骨头中心做1条直线,2条直线间的夹角。骨盆倾斜角(PT),经过S1上终板中点和两侧股骨头中心连线中点的直线与铅垂线间的夹角。骶骨倾斜角(SS),S1上终板与水平线间的夹角。骨盆矢状面厚度(SPT),双侧股骨头中心连线的中点与S1上终板中点间的水平距离。L5入射角(L5I),L5上终板中点与双侧股骨头中心点的连线与L5上终板垂线间的夹角。
脊柱矢状面参数[13-14]:腰椎前凸角(LL),L1上终板和S1上终板间的夹角。胸椎后凸角(TK),T4上终板与T12下终板间的夹角。脊柱矢状位平衡(SVA),经C7椎体中心所作的铅垂线与S1后上缘间的水平距离,铅垂线位于S1后上缘前方为正值,反之为负值。
骶骨矢状面形态参数[15-16]:骶骨平台角(STA),S1上终板切线与骶骨后缘切线间的夹角。S1指数,S1上终板最大前后径与S1下终板最大前后径的比值。腰骶角(LSA),L5上终板切线与骶骨后缘切线间的夹角。
1.3 Meyerding滑脱分度标准[17]椎体向前滑动不超过椎体中部矢状径的1/4为Ⅰ度。超过椎体中部矢状径的1/4,但不超过1/2为Ⅱ度。超过椎体中部矢状径的1/2,但不超过3/4为Ⅲ度。超过椎体中部矢状径的3/4为Ⅳ度。
1.4 统计学处理所有参数均由同一位脊柱外科医师分2次测量,取其平均数。使用SPSS 23.0软件对数据进行统计学分析,所有参数以x±s表示。以SP的中位数为界限,将滑脱组分为低滑脱和高滑脱亚组。采用独立样本t检验比较滑脱组与对照组、低滑脱与高滑脱亚组间的差异,同时对各参数与SP的关系行Pearson相关性分析。以P < 0.05为差异有统计学意义。
2 结果 2.1 滑脱组与对照组各参数的比较滑脱组SA为-21.0° ~ 11.9°(-4.5°±9.6°),SD为2.6 ~ 16.8(7.1±3.6)mm,SP为9%~ 66%[(22.2±11.1)%]。其中MeyerdingⅠ度15例,Ⅱ度12例,Ⅱ2例。滑脱组与对照组各参数的比较见表 1。滑脱组的PI、PT、SS、SPT、LL、SVA和L5I均大于对照组,LSA、STA和S1指数均小于对照组,差异均有统计学意义(P < 0.05)。2组TK差异无统计学意义(P > 0.05)。
|
|
表 1 滑脱组与对照组脊柱-骨盆矢状面参数比较 Table 1 Comparison of spinopelvic sagittal parameters between spondylolisthesis and control groups |
低滑脱(SP≤17%)与高滑脱(SP > 17%)亚组各参数比较见表 2。低滑脱亚组14例,年龄9 ~ 20(16.1±3.5)岁,SP为9% ~ 17%[(12.8±3.0)%];高滑脱亚组15例,年龄10 ~ 20(15.6±4.0)岁,SP为18% ~ 66%[(30.8±8.3)%]。高滑脱亚组的SA、TK、LSA、STA及S1指数均显著小于低滑脱亚组,PI、PT、SS、SPT、L5I和SVA均大于低滑脱亚组,差异均有统计学意义(P < 0.05);2个亚组的LL差异无统计学意义(P > 0.05)。影像学表现见图 2。
|
|
表 2 高滑脱亚组与低滑脱亚组脊柱-骨盆矢状面参数比较 Table 2 Comparison of spinopelvic sagittal parameters between high and low grade spondylolisthesis |
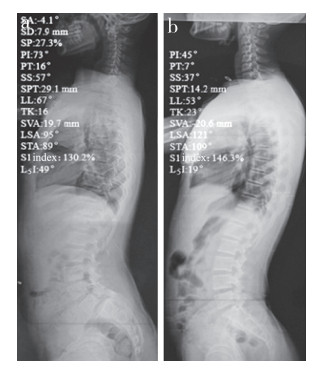
|
a:男,17岁,L5/S1峡部裂性滑脱b:男,16岁,正常 a:Male, 17-year-old, L5/S1 isthmic spondylolisthesis b:Male, 16-year-old, normal preson 图 2 典型病例影像学表现 Figure 2 Imaging findings of typical cases |
Pearson相关性分析(图 3)表明,PI(r=0.650)、PT(r=0.601)、SPT(r=0.586)、L5I(r=0.743)、LL(r=0.513)与SP呈正相关;TK(r=-0.443)、LSA(r= -0.512)、STA(r=-0.917)及S1指数(r=-0.932)与SP呈负相关;而SS(r=0.298)、SVA(r=-0.052)与SP无明显相关性。
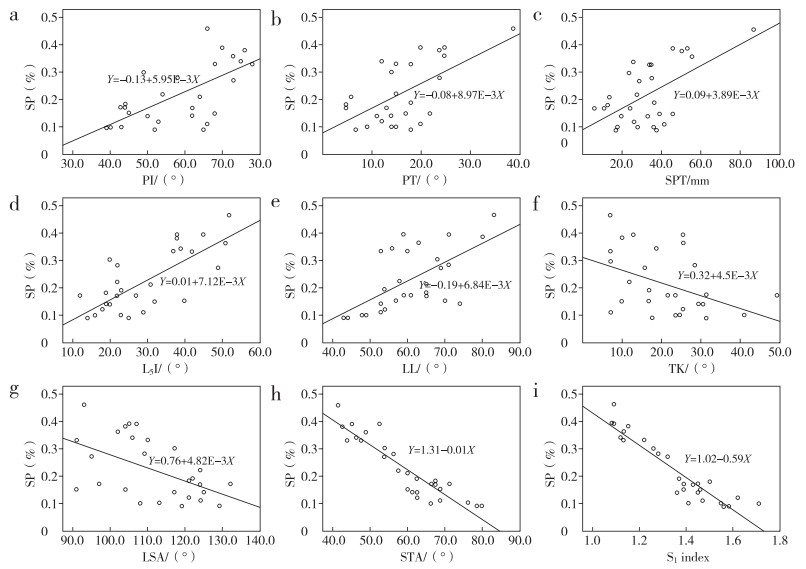
|
a:SP与PI正相关(r=0.650) b:SP与PT正相关(r=0.601) c:SP与SPT正相关(r=0.586) d:SP与L5I正相关(r=0.743) e:SP与LL正相关(r=0.513) f:SP与TK负相关(r=-0.443) g:SP与LSA负相关(r=-0.512) h:SP与STA负相关(r=-0.917) i:SP与S1指数负相关(r=-0.932) a:Positive correlation between SP and PI(r=0.650) b:Positive correlation between SP and PT(r=0.601) c:Positive correlation between SP and SPT(r=0.586) d:Positive correlation between SP and L5I(r=0.743) e:Positive correlation between SP and LL(r=0.513) f:Negative correlation between SP and TK(r=-0.443) g:Negative correlation between SP and LSA(r=-0.512) h:Negative correlation between SP and STA(r=-0.917)i:Negative correlation between SP and S1 index(r=-0.932) 图 3 各因素与SP的相关性 Figure 3 Correlation of various factors with SP |
正常情况下,机体姿势的稳定维持是脊柱、骨盆和下肢相互平衡的结果,而峡部裂性腰椎滑脱引起的腰椎不稳恰恰打破了这种平衡,使身体相应出现代偿性姿势变化,至今,关于峡部裂性腰椎滑脱发生机制的研究仍存在争议。既往研究认为,椎间盘退行性变、关节突关节形态变异或生物力学改变等都与峡部裂性腰椎滑脱密切相关[18-20]。从解剖结构分析,峡部裂性腰椎滑脱患者的L5背内侧皮质骨菲薄,且峡部大多为新月形柱,伴明显外展,如应力增加,极易造成断裂[21]。屈国林等[22]提出成人隐性峡部裂的概念,即发育成椎弓根和上关节突的骨化中心与发育成下关节突及棘突的骨化中心不融合;这种异常形态使腰椎峡部更容易发生骨折。青少年骨骼肌肉尚未发育成熟,患者峡部结构一旦中断,周围骨性结构和软组织维系力较弱,病变往往进展迅速,严重影响青少年的身心健康。迄今为止,关于ALIS发生机制的研究极少,故本研究拟通过影像学资料的回顾分析,探究其发生机制,为患者早期接受手术干预提供理论依据。
脊柱-骨盆矢状面形态在腰椎滑脱发生和发展中具有重要作用。杜长志等[8]认为,骶骨形态异常是青少年发育不良性滑脱的重要因素之一。Whitesides等[23]也发现发育不良性滑脱患者STA较正常人显著降低,且认为其评估滑脱程度的可靠性高于PI。STA、S1指数常被用于评估骶骨形态,且与骶骨发育程度呈正相关,正常人出生后其数值将不随年龄而改变[24-25]。本研究发现,ALIS患者的STA、S1指数等均低于正常青少年,且高滑脱亚组低于低滑脱亚组;表明ALIS患者很可能存在腰骶部发育不良。当STA较小时,骶骨平台往前下方倾斜,在S1上终板表面形成向前下方增大的剪切力,使作用在峡部的应力随之增加,加重了其应力疲劳骨折的风险,进一步可造成峡部裂性滑脱。同时,S1指数越小,S1上终板面积也越小,以致其不能稳定承受上方躯干重力,任何创伤和应力均可加剧滑脱的发生和发展。Oh等[26]肯定了LSA在评估腰骶后凸程度中的重要性,认为LSA减小使腰骶后凸增加,且加剧了L5/S1椎间盘退行性变。何守玉等[6]也认为,正常L5/S1椎间盘是防止L5向前滑移的主要因素。本研究中滑脱组LSA明显小于对照组,高滑脱组显著低于低滑脱组,提示ALIS患者可能存在先天腰骶后凸畸形改变,L5/S1椎间盘发生退行性变,造成椎间不稳,椎间盘对L5滑脱的限制性作用减弱,使滑脱可能性上升,且后凸畸形越明显,滑脱程度越大。本研究还发现,SP与S1指数、STA及LSA呈强负相关性,据此推测,ALIS可能是在先天骶骨发育不良及腰骶部后凸畸形的基础上,后天长期的应力疲劳骨折后形成并发展的。
PI可稳定真实地反映骨盆形态,不受姿势的影响。正常人成年后PI一般保持恒定,但青少年因其骨骼正处于生长发育高峰期,PI随年龄增长而增加,腰骶局部剪切力也不稳定增长[24]。SS则间接反映了腰椎在骶骨斜面上向前滑动的趋势,即SS越大,骨盆前倾越明显,滑脱越容易发生[5]。本研究发现,滑脱组的PI、SS均明显大于对照组,且高滑脱亚组高于低滑脱亚组,同时SP与PI呈正相关,表明ALIS的发生发展可能与高PI密切相关。该结果与Jimbo等[27]的长期随访结果一致;但SP与SS无明显相关性,分析可能原因为SS增大导致骨盆代偿机制的发生,使骨盆后旋,SS减小,此时SS与SP并不存在简单的线性相关。目前关于ALIS患者的高PI是原发性改变还是继发于腰椎滑脱仍存在很大争议。为了更好地评估腰椎滑脱的程度对脊柱-骨盆矢状面形态的影响,Labella等[28]提出了L5I的概念,其认为成年腰椎滑脱患者的L5I大于正常人,且与腰椎滑脱程度呈正相关[29]。本研究中ALIS患者的L5I的变化结果与之相符,即滑脱组L5I增大明显,高滑脱亚组L5I显著高于低滑脱亚组,且SP与L5I呈明显正相关。本研究组认为,L5I是腰椎滑脱的继发改变:当青少年发生L5/S1滑脱时,L5椎体向前滑移越大,L5椎体向前下方倾斜越明显,L5/S1椎间盘前缘塌陷,L5I随之增大;同时,L5/S1椎间隙变窄,也使LSA减小,进一步促进滑脱。因此,L5I可作为手术恢复椎间高度的重要指标,也是纠正滑脱程度的可靠参照。
当发生L5/S1峡部裂性滑脱时,脊柱-骨盆正常平衡关系被打破,不可避免地会出现适应性变化,引起一系列脊柱-骨盆代偿机制。本研究结果显示,滑脱组的LL、PT、SPT和SVA值均增大,且LL、PT、SPT与SP呈显著正相关。该结果与Stagnara等[30]和Mac-Thiong等[31]的研究结果一致。在青少年发育过程中,SS通常随着PI增大,骨盆逐渐发生前倾,一旦出现失衡,可能造成椎体滑脱、躯干重心前移或SVA增大等改变;这时,躯体为了代偿这种异常形态,邻近节段会代偿性过伸,即LL进行性增大。对ALIS患者而言,由于峡部剪切力通常较大,往往需更大的LL来代偿[33],当LL达到代偿极限时,TK相应减小,也加入此代偿机制[34]。本研究结果显示,高滑脱亚组TK显著小于低滑脱亚组,且SP与TK呈显著负相关,表明TK的减小能很好地预测滑脱程度及脊柱代偿极限;但滑脱组TK与正常组无明显差异,可能是入组样本数量的限制或测量所致误差造成。另一方面,当脊柱代偿机制不能满足脊柱矢状面平衡时,骨盆代偿机制就会出现,如臀伸肌牵拉骨盆,围绕股骨头中心后倾旋转,PT增大,同时髋关节过伸,股骨头位于骶骨平台前方,SPT增大,使躯干后移,此时SVA减小,这也是SVA与SP不存在稳定的线性相关的原因。更加严重时甚至会引起下肢代偿,如膝关节屈曲。膝关节屈曲是矢状面平衡的最后代偿机制,且其屈曲角度与LL丢失程度呈正相关[34]。因此,当患者呈现屈髋屈膝等异常姿势时,意味着躯体失平衡已不可避免,此时应尽早行手术干预。
综上所述,腰骶部先天发育不良可能是青少年L5/S1峡部裂性腰椎滑脱发生的始动因素。受滑脱程度影响,其脊柱-骨盆矢状面形态显著异常,表现出腰椎前凸增大,躯干前倾,同时骨盆后旋,屈髋屈膝等异常代偿姿势。对于此类滑脱,应严密观察,如有明显的矢状面失平衡或出现髋膝关节的屈曲畸形,应尽早行手术干预。本研究的局限性在于病例资料相对较少,更深层次的研究仍有待于病例资料的进一步积累和分析总结。
| [1] | 林云飞, 王飞, 李放. 导致腰椎峡部裂的风险因素研究现状[J]. 脊柱外科杂志, 2016, 14(3): 181–184. |
| [2] | Herman MJ, Pizzutillo PD, Cavalier R. Spondylolysis and spondylolisthesis in the child and adolescent athlete[J]. Orthop Clin North Am, 2003, 34(3): 461–467. DOI:10.1016/S0030-5898(03)00034-8 |
| [3] | Tsirikos AI, Garrido EG. Spondylolysis and spondylolisthesis in children and adolescents[J]. J Bone Joint Surg Br, 2010, 92(6): 751–759. |
| [4] | Tsirikos AI, Sud A, McGurk SM. Radiographic and functional outcome of posterolateral lumbosacral fusion for low grade isthmic spondylolisthesis in children and adolescents[J]. Bone Joint J, 2016, 98-B(1): 88–96. DOI:10.1302/0301-620X.98B1.35672 |
| [5] | Labelle H, Mac-Thiong JM, Roussouly P. Spino-pelvic sagittal balance of spondylolisthesis:a review and classification[J]. Eur Spine J, 2011, 20(Suppl 5): 641–646. |
| [6] | 何守玉, 朱锋, 邱勇, 等. 成人峡部裂性腰椎滑脱患者脊柱-骨盆矢状面参数变化及其临床意义[J]. 中国脊柱脊髓杂志, 2014, 24(2): 109–115. |
| [7] | Mac-Thiong JM, Labelle H, Roussouly P. Pediatric sagittal alignmen[J]. Eur Spine J, 2011, 20(Suppl 5): 586–590. |
| [8] | 杜长志, 孙旭, 王斌, 等. 青少年L5/S1发育不良性滑脱患者的骶骨矢状面形态[J]. 中国脊柱脊髓杂志, 2016, 26(11): 991–998. DOI:10.3969/j.issn.1004-406X.2016.11.06 |
| [9] | Marchetti PG1, Bartolozzi P, Binazzi R, et al. Preoperative reduction of spondylolisthesis[J]. Chir Organi Mov, 2002, 87(4): 203–215. |
| [10] | Hresko MT, Labelle H, Roussouly P, et al. Classification of high-grade spondylolistheses based on pelvic version and spine balance:possible rationale for reduction[J]. Spine(Phila Pa 1976), 2007, 32(20): 2208–2213. DOI:10.1097/BRS.0b013e31814b2cee |
| [11] | Hanson DS, Bridwell KH, Rhee JM, et al. Correlation of pelvic incidence with low- and high-grade isthmic spondylolisthesis[J]. Spine(Phila Pa 1976), 2002, 27(18): 2026–2029. DOI:10.1097/00007632-200209150-00011 |
| [12] | Rose PS, Bridwell KH, Lenke LG, et al. Role of pelvic incidence, thoracic kyphosis, and patient factors on sagittal plane correction following pedicle subtraction osteotomy[J]. Spine(Phila Pa 1976), 2009, 34(8): 785–791. DOI:10.1097/BRS.0b013e31819d0c86 |
| [13] | Chang KW, Cheng CW, Chen HC, et al. Closingopening wedge osteotomy for the treatment of sagittal imbalance[J]. Spine(Phila Pa 1976), 2008, 33(13): 1470–1477. DOI:10.1097/BRS.0b013e3181753bcd |
| [14] | Harrison DE, Harrison DD, Cailliet R, et al. Radiographic analysis of lumbar lordosis:centroid, Cobb, TRALL, and Harrison posterior tangent methods[J]. Spine(Phila Pa 1976), 2001, 26(11): E235–242. DOI:10.1097/00007632-200106010-00003 |
| [15] | Wang Z, Parent S, Mac-Thiong JM, et al. Influence of sacral morphology in developmental spondylolisthesis[J]. Spine(Phila Pa 1976), 2008, 33(20): 2185–2191. DOI:10.1097/BRS.0b013e3181857f70 |
| [16] | Wang Z, Parent S, de Guise JA, et al. A variability study of computerized sagittal sacral radiologic measures[J]. Spine(Phila Pa 1976), 2010, 35(1): 71–75. DOI:10.1097/BRS.0b013e3181bc9436 |
| [17] | Meyerding HW. Spondylolisthesis; surgical fusion of lumbosacral portion of spinal column and interarticular facets; use of autogenous bone grafts for relief of disabling backache[J]. J Int Coll Surg, 1956, 26(5 Part 1): 556–591. |
| [18] | Schuller S, Charles YP, Steib JP. Sagittal spinopelvic alignment and body mass index in patients with degenerative spondylolisthesis[J]. Eur Spine J, 2011, 20(5): 713–719. DOI:10.1007/s00586-010-1640-2 |
| [19] | Been E, Barash A, Pessah H, et al. A new look at the geometry of the lumbar spine[J]. Spine(Phila Pa 1976), 2010, 35(20): E1014–1017. DOI:10.1097/BRS.0b013e3181ddd433 |
| [20] | 李浩, 徐建广, 连小峰. 峡部裂型腰椎滑脱症的治疗进展[J]. 脊柱外科杂志, 2014, 12(3): 189–192. |
| [21] | 孙广林, 孙义清, 吴玉琳, 等. 后天性腰椎峡部不连发生机制的解剖学分析[J]. 中国临床解剖学杂志, 1994, 12(1): 21–23. |
| [22] | 屈国林, 刘庆东, 徐晓明, 等. 招收飞行学员中腰椎峡部裂的病因探讨[J]. 中华实用诊断与治疗杂志, 2011, 25(4): 331–333. |
| [23] | Whitesides TE Jr, Horton WC, Hutton WC, et al. Spondylolytic spondylolisthesis:a study of pelvic and lumbosacral parameters of possible etiologic effect in two genetically and geographically distinct groups with high occurrence[J]. Spine(Phila Pa 1976), 2005, 30(6 Suppl): S12–21. |
| [24] | Vialle R, Schmit P, Dauzac C, et al. Radiological assessment of lumbosacral dystrophic changes in highgrade spondylolisthesis[J]. Skeletal Radiol, 2005, 34(9): 528–535. DOI:10.1007/s00256-005-0948-1 |
| [25] | Yin J, Peng BG, Li YC, et al. Differences of sagittal lumbosacral parameters between patients with lumbar spondylolysis and normal adults[J]. Chin Med J(Engl), 2016, 129(10): 1166–1170. |
| [26] | Oh YM, Eun JP. The relationship between sagittal spinopelvic parameters and the degree of lumbar intervertebral disc degeneration in young adult patients with low-grade spondylolytic spondylolisthesis[J]. Bone Joint J, 2013, 95-B(9): 1239–1243. DOI:10.1302/0301-620X.95B9.31717 |
| [27] | Jimbo S, Kobayashi T, Aono K, et al. Epidemiology of degenerative lumbar scoliosis:a community-based cohort study[J]. Spine(Phila Pa 1976), 2012, 37(20): 1763–1770. DOI:10.1097/BRS.0b013e3182575eaa |
| [28] | Labelle H, Roussouly P, Chopin D, et al. Spino-pelvic alignment after surgical correction for developmental spondylolisthesis[J]. Eur Spine J, 2008, 17(9): 1170–1176. DOI:10.1007/s00586-008-0713-y |
| [29] | Barrey C, Jund J, Perrin G, et al. Spinopelvic alignment of patients with degenerative spondylolisthesis[J]. Neurosurgery, 2007, 61(5): 981–986. DOI:10.1227/01.neu.0000303194.02921.30 |
| [30] | Stagnara P, De Mauroy JC, Dran G, et al. Reciprocal angulation of vertebral bodies in a sagittal plane:approach to references for the evaluation of kyphosis and lordosis[J]. Spine(Phila Pa 1976), 1982, 7(4): 335–342. DOI:10.1097/00007632-198207000-00003 |
| [31] | Mac-Thiong JM, Wang Z, de Guise JA, et al. Postural model of sagittal spino-pelvic alignment and its relevance for lumbosacral developmental spondylolisthesis[J]. Spine(Phila Pa 1976), 2008, 33(21): 2316–2325. DOI:10.1097/BRS.0b013e318186b236 |
| [32] | Hresko MT, Labelle H, Roussouly P, et al. Classification of high-grade spondylolistheses based on pelvic version and spine balance:possible rationale for reduction[J]. Spine, 2007, 32(20): 2208–2213. DOI:10.1097/BRS.0b013e31814b2cee |
| [33] | Mac-Thiong JM, Labelle H, Berthonnaud E, et al. Sagittal spinopelvic balance in normal children and adolescents[J]. Eur Spine J, 2007, 16(2): 227–234. DOI:10.1007/s00586-005-0013-8 |
| [34] | 徐宝山, 马信龙. 脊柱骨盆矢状力线在脊柱疾患中的意义[J]. 中华骨科杂志, 2012, 32(1): 80–85. |
 2018, Vol.16
2018, Vol.16  Issue(3): 167-173
Issue(3): 167-173


