脊柱结核是一种最常见的肺外结核[1],常累及胸椎和腰椎,造成后凸畸形、神经功能障碍甚至瘫痪等严重后果[2]。结核病检查手段的不断优化增加了结核病的检出率,加上目前结核分枝杆菌耐药性增加、人口流动性增加及老龄化加重等问题,使得脊柱结核在老年人群中的发生率明显增高[2-3]。老年脊柱结核常起病隐匿,发热、盗汗等结核中毒症状不明显,但是局部疼痛剧烈[4-5],骨质疏松明显且椎体破坏严重,从而导致脊柱失稳及神经功能障碍[6]。本研究回顾性分析了采用3种不同入路手术治疗的48例老年胸腰椎结核患者的临床资料,以探讨老年人胸腰椎结核的手术方式及其疗效,现报告如下。
1 资料与方法 1.1 临床资料回顾性分析2010年1月—2015年1月本院采用3种不同入路手术治疗并获得完整随访的48例老年胸腰椎结核患者的临床资料,其中男27例,女21例;年龄60~80(66.9±5.56)岁;病史1~48(8.0±6.88)个月。病灶累及节段:胸椎15例、胸腰段11例、腰椎18例、腰骶段4例。病灶累及部位:T2~9 22个椎体,T10~L2 32个椎体,L3~S1 41个椎体。45例有局部疼痛、脊柱活动度受限,42例有结核中毒症状,9例有食欲减退、消瘦等营养不良表现,41例伴肢体麻木、行走困难等神经功能障碍。35例合并有其他基础疾病或既往手术病史。X线、CT等检查发现所有患者均有不同程度的椎体破坏,MRI发现33例伴寒性脓肿形成。
前路手术(A组)23例,行前路病灶清除、植骨融合、内固定术;手术节段胸椎11例,胸腰段4例,腰椎8例;术前Cobb角22.96°±4.61°;ASIA分级[7]C级4例,D级16例,E级3例。
后路手术(B组)16例,行后路病灶清除、植骨融合、内固定术;手术节段胸椎2例,腰椎9例,腰骶段4例,双节段(T11/T12及L3/L4)1例;术前Cobb角22.19°±3.67°;ASIA分级B级1例,C级2例,D级12例,E级1例。
前后路联合手术(C组)9例,行一期后路经椎弓根固定联合前路病灶清除植骨融合术。手术节段胸腰段7例,腰椎1例,多节段(T6~12)1例;术前Cobb角23.11°±4.43°;ASIA分级A级1例,B级1例,C级3例,D级3例,E级1例。
1.2 治疗方法所有患者术前行规范四联抗结核药物治疗(异烟肼、利福平、乙胺丁醇、吡嗪酰胺)2~4周,完善实验室检查及心电图、心脏B超等检查,行以病灶为中心的全脊柱正侧位X线、CT平扫+三维重建、MRI等影像学检查。嘱所有患者尽量卧床休息,其中9例营养不良患者静脉给予营养支持治疗。合并有其他基础疾病的患者经过与相关科室联合治疗,基本情况改善后方可进行手术治疗。
A组患者全麻后取侧卧位,病灶较重侧在上。胸椎和胸腰段患者经胸或胸腹联合切口行椎体结核病灶及脓肿彻底清除减压;腰椎患者经腹膜外行彻底病灶清除减压,抽吸腰大肌脓肿。同种异体三面皮质骨植骨,置入椎体螺钉并安装连接棒,适当加压或撑开,反复冲洗切口,放入链霉素粉末2~4 g,逐层关闭切口。开胸患者术中放置胸腔闭式引流管约1周。
B组患者全麻后取俯卧位,以患椎为中心行后正中切口,沿棘突骨膜下剥离椎旁肌至关节突外缘,暴露相应椎体椎弓根并置入螺钉。胸椎患者行单侧或双侧肋横突及小关节切除,腰椎和腰骶段患者采用单侧或双侧关节突关节切除。彻底清除脓肿、坏死组织、死骨片和干酪样组织,脓腔深部用生理盐水反复冲洗,骨缺损处植入相应大小的同种异体骨或自体髂骨,安置预弯的钛棒,加压并拧紧螺帽固定,冲洗切口,放入链霉素粉末2~4 g,留置负压引流管,逐层关闭切口。
C组除1例多节段脊柱结核患者行分期手术外,其余患者均行一期后路经椎弓根螺钉内固定、前路结核病灶清除植骨融合术。患者全麻后取俯卧位,选后正中切口,暴露置钉椎体椎弓根入点,如果病灶椎体残留的正常部分足够大并椎弓根完整,选用短的椎弓根螺钉置入患椎以增强固定强度。1例T1,2椎体结核患者行后路经皮椎弓根螺钉置入,安置预弯的钛棒并拧紧螺帽固定,冲洗并逐层关闭切口;然后患者体位更改为侧卧位,经前路清除坏死椎间盘、死骨、脓肿及干酪样组织,从同侧髂骨取相应大小的髂骨块或同种异体骨植入骨缺损处,反复冲洗切口,放入链霉素粉末2~4 g,关闭切口。开胸患者术中放置胸腔闭式引流管约1周。
1.3 术后处理及随访术后予患者心电监测,密切观察生命体征和四肢感觉、运动功能改善情况。14例患者因年龄大、体质弱、合并其他疾病、术后苏醒时间较长等原因转入ICU给予加强护理。术后抗生素治疗3 d,术区引流量 < 30 mL/d且引流液颜色变清后予拔出,胸腔闭式引流量 < 50 mL/d时[8]复查X线片或彩超,提示无明显胸腔积液后予拔管。1例T10,11结核患者术后5 d拔除引流管,出现憋气、干咳、呼吸困难等症状,给予雾化吸入,做床旁彩超探查胸腔积液,发现对侧中等量胸腔积液,B超定位下行胸腔穿刺置管引流后症状改善。术后5~7 d所有患者复查X线片,评估内固定物及植骨块的位置满意、脊柱稳定性良好后,嘱患者佩戴支具、腰围站立或下床进行功能锻炼。嘱术前骨质疏松严重、椎体严重破坏而术中大块植骨的患者出院后卧床制动3个月,避免负重。其余患者佩戴腰围或支具保护1~3个月[9]。
术后常规四联抗结核药治疗6个月后根据病情可停用吡嗪酰胺,再继续口服异烟肼、利福平、乙胺丁醇12~18个月[10]。术后每月复查ESR、CRP、肝肾功能及血常规,出院后1、3、6及12个月复查全脊柱X线片,必要时行CT或MRI检查。
1.4 统计学处理使用SPSS 22.0软件对数据进行统计学分析,年龄、手术时间、出血量、住院时间、Cobb角、ESR等计量资料以x±s表示,组间比较采用单因素方差分析,以P < 0.05为差异有统计学意义。
2 结果所有患者手术均顺利完成,主要临床症状基本消失,术后病理确诊均为脊柱结核。所有患者随访12~60(28.04±10.51)个月。术中未出现脊髓、神经损伤相关并发症,术后无窦道形成或结核复发。C组患者手术时间和住院时间长于A、B组,出血量多于A、B组,差异均有统计学意义(P < 0.05,表 1);A、B两组手术时间、住院时间和术中出血量比较,差异无统计学意义(P > 0.05,表 1)。3组间术前Cobb角和术前、末次随访ESR比较差异均无统计学意义(P > 0.05,表 2)。A组患者术后Cobb角矫正率小于B、C组,术后Cobb角丢失率大于B、C组,差异均有统计学意义(P < 0.05,表 2);B、C两组术后Cobb角矫正率和术后Cobb角丢失率比较差异无统计学意义(P > 0.05,表 2)。A、B组患者术前ASIA分级为B、C、D级者均恢复至E级;C组1例A级患者恢复至C级,1例B级患者恢复至D级,3例C级患者1例恢复至D级、2例恢复至E级。B组1例L4,5结核患者在手术后1个月切口渗液,经清创负压引流2周后伤口愈合。典型病例影像学资料见图 1~3。
|
|
表 1 3组手术时间、术中出血量及住院时间 Table 1 Operation time, blood loss and hospital stay in 3 groups |
|
|
表 2 3组手术前后后凸Cobb角和ESR Table 2 Cobb's angle and ESR before and after operation in 3 groups |

|
男,65岁,T9~11椎体结核,行前路手术治疗 a,b:术前X线片示T9~11椎体骨质破坏,椎间隙消失 c~e:术前CT示T9~11椎体骨质破坏、塌陷,死骨形成,破坏区有硬化 f:术前MRI示T9~11椎体破坏,椎旁脓肿形成并突入椎管内,脊髓受压 g,h:术后9个月X线片示内固定及植骨块位置满意,椎体高度理想,结核无复发迹象 Male, 65 years old, T9-11 vertebral tuberculosis treated via anterior approach a, b: Preoperative roentgenographs show T9-11 vertebral bone destruction and disappearance of intervertebral space c-e: Preoperative CTs show destruction of bone, vertebral collapse, sequestration and sclerosis f: Preoperative MRI shows paravertebral abscess formation and compression of spinal cord g, h: Roentgenographs at postoperative 9 months show position of internal fixation and bone graft is good, vertebral height is ideal, and have no evidence of tuberculosis recurrence 图 1 A组典型病例影像学资料 Figure 1 Imaging data of a typical case in group A |

|
男,60岁,L2~5椎体结核,行后路手术治疗 a:术前CT示L2~5椎体骨质破坏,死骨形成,破坏区周边硬化 b:术前MRI示L2~5椎体不均匀强化,椎体破坏,椎间隙变窄 c,d:术后6个月X线片示内固定位置良好 Male, 60 years old, L2-5 vertebral tuberculosis treated via posterior approach a: Preoperative CT shows L2-5 vertebral bone destruction, sequestration and sclerosis b: Preoperative MRI shows heterogeneous enhancement of L2-5 vertebral body, destruction of bone and narrowing of intervertebral space c, d: Roentgenographs at postoperative 6 months show internal fixation is good and stable 图 2 B组典型病例影像学资料 Figure 2 Imaging data of a typical case in group B |
|
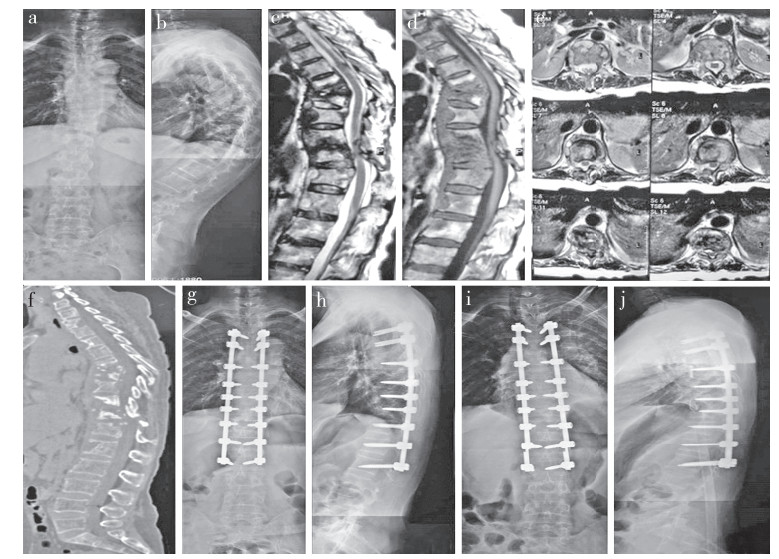
女,60岁,多节段胸椎结核,行一期前后联合入路手术 a,b:术前X线片示T6~12椎体破坏、塌陷,椎间隙消失,轻度后凸畸形 c,d:术前矢状面MRI示T7,8,10,11椎体破坏、塌陷,病灶向后突入椎管内,脊髓受压 e:术前横断面MRI示椎体破坏,椎旁及椎管内脓肿形成 f:术前CT示T7,8,10,11椎体破坏,大量死骨及后凸畸形形成 g,h:术后1个月X线片示内固定位置良好,后凸畸形矫正明显,脊柱序列恢复良好 i,j:术后12个月X线片示内固定位置良好,无结核和后凸畸形复发迹象 Female, 60 years old, multiple segmental thoracic tuberculosis treated via one-stage combined anterior and posterior approach a, b: Preoperative roentgenographs show T6-12 vertebral bone destruction, vertebral collapse, disappearance of intervertebral space and mild kyphosis c, d: Preoperative sagittal MRIs show T7, 8, 10, 11 bone destruction, lesion protruding into spinal canal and compressed spinal cord e: Preoperative transverse MRI shows paravertebral and intraspinal abscess formation f: Preoperative CT shows T7, 8, 10, 11 vertebral bone destruction, bone sequestrum and kyphosis formation g, h: Roentgenographs at postoperative 1 month show condition of internal fixation is good, and kyphosis deformity is corrected significantly, and spine sequence has recovered well i, j: Roentgenographs at postoperative 12 months show position of nternal fixation is good and no evidence of tuberculosis recurrence 图 3 C组典型病例影像学资料 Figure 3 Imaging data of a typical case in group C |
脊柱的血液供应来自终末动脉,包括椎动脉、肋间动脉和腰动脉的分支。老年人常伴血管硬化、狭窄,管壁弹性差,血流缓慢,利于结核分枝杆菌在椎体内的滞留并繁殖。胸腰椎结核是脊柱结核最常见的类型,老年患者胸腰椎结核的特点与儿童、青中年有所不同[11],其自身病情较重而症状和体征不明显或被全身情况差所掩盖,甚至误诊为肿瘤[12],因而常错过最佳治疗时机。老年人身体机能和免疫力减退,常合并有其他系统疾病及伴有严重骨质疏松症,加上结核病灶导致的骨质破坏引起病情进一步加重,增加术中置钉的难度。高龄、身体机能差及存在合并症等均增加老年患者手术难度及并发症发生的风险[13]。为避免手术风险高、并发症发生率高、低融合率及高复发率等问题,老年患者以往多采用药物治疗,但药物治疗需要患者长期卧床,同样会引起并发症并影响患者生活质量[14],且药物不良反应的发生率和死亡率高[13]。综合考虑以上因素,手术治疗对老年胸腰椎结核患者显得十分重要。本研究中41例患者出现不同程度的神经功能障碍,33例伴寒性脓肿形成,所有患者均有不同程度的椎体破坏,脊柱稳定性差,具有明显的手术指征。
老年胸腰椎结核患者手术治疗的主要目的是彻底清除病灶,解除神经、脊髓受压及刺激,重建脊柱稳定性及缓解疼痛[15-16]。常用的手术入路有单纯前路、后路及前后联合入路。脊柱结核首先累及椎体前中柱,前方的干酪样物质、肉芽组织及脓肿压迫脊髓,需采用前路手术进行病灶清除、脊髓减压、恢复脊柱稳定性[17]。前路手术多用于病灶位于椎体前方、脓肿较大、心肺功能良好的脊柱结核患者,术中暴露病变椎体可直视下操作,病灶清除彻底,植骨块放置容易,可促进植骨融合,是治疗脊柱结核的经典术式,但对伴有后凸畸形的胸腰椎结核患者的畸形矫正不理想,术后矫正度丢失率高。本研究中A组患者术后后凸Cobb角矫正率小于B、C组,末次随访时Cobb角丢失率大于B、C组。Ma等[10]采用不同术式治疗165例成人胸腰椎结核患者的研究中,前路和后路内固定术均能明显矫正后凸畸形并维持矫正率、有效清除结核病灶、充分减压脊髓,缓解疼痛。Kandwal等[17]报道单纯前路内固定不能维持脊柱机械稳定性,而且前路手术对老年胸椎结核患者的肺部刺激性大,增加术后并发症发生的风险。
老年胸腰椎结核患者常合并心血管及呼吸系统疾病,并在前路开胸手术中单肺通气[18]而增加术后并发症的发生,故越来越多的学者采用一期后路病灶清除植骨融合内固定术治疗脊柱结核[19-21]。后路手术治疗胸腰椎结核,三柱固定牢靠,符合脊柱生物力学要求,能有效矫正后凸畸形,内固定远离病灶,植骨融合率高,常用于治疗脊髓压迫主要来自椎体后方、心肺功能较差、胸腰椎结核合并较严重后凸畸形及脊柱稳定性破坏的患者[22]。本研究发现后路手术在畸形矫正率和矫正维持度方面与前后联合入路手术差异无统计学意义,但优于前路手术;而手术时间、术中出血量及住院天数等方面优于前后联合入路手术。Zhang等[18]对比单纯后路与前后联合入路手术治疗老年胸椎结核的疗效,发现后路效果更佳,认为后路手术适合于体质差、病变早期及伴有轻、中度脊柱后凸畸形的老年患者。Rath等[23]采用一期后路病灶清除植骨融合内固定术治疗伴有神经症状的成人脊柱结核患者获得良好的疗效。本研究组认为后路解剖结构简单,创伤小,可避免对纵隔或胸腔的干扰,降低老年人合并的心肺疾患加重的可能,术后并发症较少。但前方破坏严重时采用后路手术常不能彻底清除病灶,不宜进行前方大块植骨,且会增加脊髓损伤的风险。
前后联合入路手术同时具备单纯前路和后路手术的优点,主要用于椎体破坏严重、死骨较多、清除后需大块植骨者,以及较大脓肿、后凸畸形严重者。患者心肺功能不能耐受一期手术时,可考虑行分期手术。此术式对结核病灶及脓肿清除彻底,后凸畸形矫正满意,植骨较容易,维持脊柱稳定性更好,根据患者病情及术中情况选择一期或分期手术可获得满意的效果。李超铎等[24]研究认为前后联合入路手术治疗复杂性或跳跃性胸腰椎脊柱结核较后路手术有明显优势,病灶清除彻底、植骨确切、内固定可靠。病灶清除入路和内固定入路分隔开,避免内固定器械与病灶及脓腔周围接触,减少感染及结核复发。本研究对9例多个椎体严重破坏、脊柱稳定性差的患者采用后路椎弓根螺钉内固定、前路病灶清除植骨融合术,其中1例行分期手术。术后所有患者局部疼痛缓解、畸形矫正满意、脊柱稳定性良好。但前后联合入路手术创伤较大,术中需要更换体位并行2个手术切口,手术和麻醉时间均较长,出血量大,住院时间长,治疗费用增加,发生术后并发症的风险增大,全身情况差的老年患者应慎重选择此种术式[25]。
老年患者常伴有骨质疏松症,椎体破坏更为明显,三柱稳定性受到严重影响,对内固定物的把持力减弱,此时可考虑灌注骨水泥增加椎体强度再进行内固定。本研究多采用自体骨植骨,植骨块不足时可用冻干或新鲜同种异体骨。因老年人骨质疏松,植骨区域上下终板皮质骨薄、缺如,为避免塌陷,本研究中没有应用钛网和椎间融合器。近年来,微创技术逐渐成熟并应用于脊柱结核的手术治疗,在老年脊柱结核患者中具有良好的应用前景[26-27]。
总之,3种不同入路手术治疗老年胸腰椎结核均能获得良好的疗效,但前路手术对后凸畸形矫正度略差,前后联合入路手术时间和住院时间更长、出血量更大,因此需要根据患者病情和相关检查结果充分完善术前准备,选择合适的手术方式。本研究样本量较小,对3种不同入路手术的适应证选择和疗效评估仍需大样本研究进一步探讨。
| [1] | 姜棚菲, 邓亚军. 经后路椎弓根病灶清除术治疗脊柱结核[J]. 脊柱外科杂志, 2016, 14(3): 150–153. DOI:10.3969/j.issn.1672-2957.2016.03.005 |
| [2] | Peto HM, Pratt RH, Harrington TA, et al. Epidemiology of extrapulmonary tuberculosis in the United States, 1993-2006[J]. Clin Infect Dis, 2009, 49(9): 1350–1357. DOI:10.1086/599192 |
| [3] | 崔旭, 马远征, 陈兴, 等. 老年脊柱结核患者的临床特点和术式选择[J]. 中华骨科杂志, 2014, 34(2): 189–195. DOI:10.3760/cma.j.issn.0253-2352.2014.02.015 |
| [4] | 霍洪军, 邢文华, 杨学军, 等. 脊柱结核手术治疗方式的选择[J]. 中国脊柱脊髓杂志, 2011, 21(10): 819–824. DOI:10.3969/j.issn.1004-406X.2011.10.07 |
| [5] | 武士科, 高文山. CT引导经皮穿刺置管局部给药在高龄脊柱结核中的应用[J]. 中国脊柱脊髓杂志, 2011, 21(10): 875–876. DOI:10.3969/j.issn.1004-406X.2011.10.20 |
| [6] | Rasouli MR, Mirkoohi M, Vaccaro AR, et al. Spinal tuberculosis:diagnosis and management[J]. Asian Spine J, 2012, 6(4): 294–308. DOI:10.4184/asj.2012.6.4.294 |
| [7] | American Spinal Injury Association. Standards for neurological classification of spinal injury patients[M]. Chicago: American Spinal Injury Association, 1992. |
| [8] | 艾比不拉·吐尔逊, 牙克甫·阿不力孜, 苏比·亚力买买提, 等. 老年性脊柱结核手术治疗的临床疗效分析[J]. 新疆医学, 2016, 46(12): 1503–1507. DOI:10.3969/j.issn.1009-5551.2016.12.005 |
| [9] | 孙长惠, 邹灵, 陆炯, 等. 一期后路病灶清除内固定椎体间植骨治疗脊柱结核[J]. 脊柱外科杂志, 2014, 12(5): 302–304. DOI:10.3969/j.issn.1672-2957.2014.05.14 |
| [10] | Ma YZ, Cui X, Li HW, et al. Outcomes of anterior and posterior instrumentation under different surgical procedures for treating thoracic and lumbar spinal tuberculosis in adults[J]. Int Orthop, 2012, 36(2): 299–305. DOI:10.1007/s00264-011-1390-8 |
| [11] | Amanzholova LK. Tuberculous spondylitis in children and adolescents:results of treatment[J]. Tuberk Biolezni Legkih, 2009(8): 24–30. |
| [12] | 侯黎升, 何勍, 阮狄克, 等. 老年女性胸椎伴髋臼结核误诊为恶性转移瘤1例报告[J]. 第二军医大学学报, 2016, 37(12): 1582–1584. |
| [13] | Kothari MK, Shah KC, Tikoo A, et al. Surgical management in elderly patients with tuberculous spondylodiscitis:ten year mortality audit study[J]. Asian Spine J, 2016, 10(5): 915–919. DOI:10.4184/asj.2016.10.5.915 |
| [14] | Xu Z, Wang X, Shen X, et al. Posterior only versus combined posterior and anterior approaches for lower lumbar tuberculous spondylitis with neurological deficits in the aged[J]. Spinal Cord, 2015, 53(6): 482–487. DOI:10.1038/sc.2014.252 |
| [15] | Jutte PC, van Loenhout-Rooyackers JH. Routine surgery in addition to chemotherapy for treating spinal tuberculosis[J]. Cochrane Database Syst Rev, 2006(5): CD004532. |
| [16] | 周忠杰, 李涛, 宋跃明, 等. 老年脊柱结核的临床特点及手术方法研究[J]. 西部医学, 2016, 28(8): 1074–1077, 1081. DOI:10.3969/j.issn.1672-3511.2016.08.009 |
| [17] | Kandwal P, Vijayaraghavan G, Jayaswal A. Management of tuberculous infection of the spine[J]. Asian Spine J, 2016, 10(4): 792–800. DOI:10.4184/asj.2016.10.4.792 |
| [18] | Zhang HQ, Li JS, Zhao SS, et al. Surgical management for thoracic spinal tuberculosis in the elderly:posterior only versus combined posterior and anterior approaches[J]. Arch Orthop Trauma Surg, 2012, 132(12): 1717–1723. DOI:10.1007/s00402-012-1618-0 |
| [19] | Luo C, Wang X, Wu P, et al. Single-stage transpedicular decompression, debridement, posterior instrumentation, and fusion for thoracic tuberculosis with kyphosis and spinal cord compression in aged individuals[J]. Spine J, 2016, 16(2): 154–162. |
| [20] | Pang X, Wu P, Shen X, et al. One-stage posterior transforaminal lumbar debridement, 360° interbody fusion, and posterior instrumentation in treating lumbosacral spinal tuberculosis[J]. Arch Orthop Trauma Surg, 2013, 133(8): 1033–1039. DOI:10.1007/s00402-013-1751-4 |
| [21] | Li M, Du J, Meng H, et al. One-stage surgical management for thoracic tuberculosis by anterior debridement, decompression and autogenous rib grafts, and instrumentation[J]. Spine J, 2011, 11(8): 726–733. DOI:10.1016/j.spinee.2011.06.009 |
| [22] | 胡斌, 钱选昆, 王文己. 一期单纯后路和前后联合入路病灶清除植骨内固定术治疗脊柱结核的临床疗效对比[J]. 脊柱外科杂志, 2016, 14(5): 267–271. DOI:10.3969/j.issn.1672-2957.2016.05.003 |
| [23] | Rath SA, Neff U, Schneider O, et al. Neurosurgical management of thoracic and lumbar vertebral osteomyelitis and discitis in adults:a review of 43 consecutive surgically treated patients[J]. Neurosurgery, 1996, 38(5): 926–933. DOI:10.1097/00006123-199605000-00013 |
| [24] | 李超铎, 路坦, 马东院, 等. 一期后路与一期前后路手术治疗胸腰椎结核的效果比较[J]. 中国医药导报, 2015, 12(36): 70–73. |
| [25] | Zevallos M, Justman JE. Tuberculosis in the elderly[J]. Clin Geriatr Med, 2003, 19(1): 121–138. DOI:10.1016/S0749-0690(02)00057-5 |
| [26] | Garg N, Vohra R. Minimally invasive surgical approaches in the management of tuberculosis of the thoracic and lumbar spine[J]. Clin Orthop Relat Res, 2014, 472(6): 1855–1867. DOI:10.1007/s11999-014-3472-6 |
| [27] | Zhong W, Xiong G, Wang B, et al. Surgical management for thoracic spinal tuberculosis posterior only versus anterior video-assisted thoracoscopic surgery[J]. PLoS One, 2015, 10(3): e0119759. DOI:10.1371/journal.pone.0119759 |
 2018, Vol.16
2018, Vol.16  Issue(4): 206-212
Issue(4): 206-212


