脊柱结核是最常见的肺外结核,而胸椎结核的发生率在各部位脊柱结核中仅次于腰椎结核[1-2]。胸椎结核能够破坏脊柱前柱与中柱结构,引起胸椎失稳、后凸畸形,椎旁脓肿可能突破椎管引起脊髓受压,造成患者全瘫或不全瘫,大量该病患者需要行手术治疗[3]。目前胸椎结核手术在手术入路和植骨方式的选择以及内固定物的使用与否、固定节段的选择等方面并无统一标准[2-4]。手术入路分为前路、后路和前后联合入路,植骨方式包括自体髂骨块状植骨、自体肋骨块状植骨和自体骨颗粒填充钛网植骨等。脊柱外科医师一直在探索一种能彻底清除病灶、创伤小又能良好建立脊柱稳定性的手术方式[5]。2013年10月—2015年7月,本院采用后路椎板减压病灶清除钛网植骨内固定术治疗28例胸椎结核患者,取得良好效果,现报告如下。
1 资料与方法 1.1 一般资料本组28例患者,男13例,女15例;年龄28 ~ 60(48.3±8.6)岁;病程3 ~ 18(7.7±3.3)个月。所有患者均以胸腰背部疼痛或出现脊髓神经功能损伤为首发症状,其中24例患者存在午后低热、盗汗等结核全身中毒症状。术前行X线、CT、MRI等影像学检查,28例患者均累及单个胸椎椎间隙,均存在椎体破坏、椎间隙变窄、椎旁脓肿等胸椎结核感染征象且以单侧病变为主,均不存在脊柱侧凸情况。
1.2 术前准备所有患者术前常规行影像学(X线、CT、MRI)及实验室[红细胞沉降率(ESR)、C反应蛋白(CRP)]等检查,并行心电图及超声(心脏彩超、下肢深静脉彩超、颈动脉彩超)等检查,排除心、脑、肺及血管等器官手术禁忌证。排除开放性肺结核、急性粟粒性肺结核及其他部位活动性肺结核,给予患者四联抗结核药物(异烟肼、利福平、乙胺丁醇、吡嗪酰胺或链霉素)强化用药4 ~ 6周,定期复查患者肝肾功能,适当结合保肝药物缓解抗结核药物相关不良反应。待患者结核中毒症状减轻、一般状况改善、ESR及CRP逐渐下降后进行手术治疗。
1.3 手术方法患者经气管插管全身麻醉,取俯卧位。C形臂X线机透视定位病变椎体,以患椎上下相邻椎体棘突为中心做后正中切口。逐层切开皮肤、皮下组织、腰背筋膜和棘上韧带,向双侧椎板剥离椎旁肌至双侧关节突,病变较重侧继续充分暴露至横突外侧3 ~ 5 cm,暴露肋间神经、肋下神经及节段肋间血管,结扎血管,必要时可切断入路侧T11以上肋间神经,以利于术野的充分显露。患椎上下相邻拟固定节段置入椎弓根螺钉,在病变较轻侧安装一根预弯的临时固定棒进行临时固定。咬除患椎棘突、椎板,暴露椎管,保护脊髓。从病变较重侧咬除患椎上下关节突、横突及椎弓根,暴露该侧椎间隙,将病变坏死的椎间盘及受侵蚀的软骨板进行切除,沿椎体侧前方刮除死骨、干酪样坏死物及肉芽组织,冲洗、引流脓液,在保护脊髓的情况下清除对侧病灶,留取标本,常规送病理检查。在病灶清除后形成的间隙内修整好上下对应骨面,采用大量生理盐水冲洗间隙,取适宜自体骨颗粒填入大小合适的钛网,适当撑开对侧临时固定棒,扩大植骨通道后将已植骨的钛网放入病灶清除后的缺损间隙内,经C形臂X线机透视证实钛网位置理想,去除临时固定棒,于两侧上连接棒,适当加压矫正胸椎后凸畸形,探查证实脊髓无受压。用生理盐水反复冲洗术野,病灶局部放入适量链霉素。将后方附件剩余骨去皮质化,植入适量自体骨。放置引流管,逐层缝合切口。
1.4 术后处理术后密切监测患者生命体征,观察双下肢感觉及运动变化,观察引流情况,常规应用营养神经、脱水消肿、预防感染等药物治疗。术后次日晨起继续服用抗结核药物12 ~ 18个月,定期监测肝肾功能。术后24 ~ 72 h,待引流量 < 50 mL/d时拔除引流管。术后1周下床活动,并检测ESR及CRP,复查胸椎正侧位X线片等。术后佩戴支具3 ~ 6个月。术后3、6、12、18个月定期随访复查胸椎正侧位X线片,定期检测ESR及CRP。
1.5 疗效评价统计手术时间和术中出血量,密切观察围手术期有无严重并发症发生。定期随访观察患者结核中毒症状是否完全消失,观察有无内固定物松动、脱出、断裂,观察植骨是否融合。监测患者术前、术后1周、术后8周ESR及CRP变化情况,记录患者术前、术后1周、末次随访时胸腰背部疼痛视觉模拟量表(VAS)评分[6]、胸椎后凸Cobb角、脊柱矢状面偏移(SVA)、骨盆入射角(PI)、骨盆倾斜角(PT)、骶骨倾斜角(SS)变化情况,进行体格检查判断脊髓损伤Frankel分级[7]变化情况。
1.6 统计学处理应用SPSS 21.0软件对数据进行统计学分析。术前、术后1周、末次随访胸腰背部疼痛VAS评分及胸椎后凸Cobb角、SVA、PI、PT、SS的比较及术前、术后1周、术后8周ESR和CRP水平的比较采用配对设计资料的t检验,数据以x±s表示;术前、术后脊髓损伤Frankel分级比较采用Fisher确切概率法;以P < 0.05为差异具有统计学意义。
2 结果所有患者术后病理检查结果均显示为结核分枝杆菌感染。本组28例患者中4例年轻且累及中上胸椎患者采用短节段固定,其余患者均为多节段固定。手术时间145 ~ 240(194.1±27.3)min,术中出血量500 ~ 1 500(921.4±199.3)mL。所有患者均安全度过围手术期,无严重并发症发生,随访时间12~ 30(20.3±4.4)个月,切口均甲级愈合,全身结核中毒症状明显缓解,末次随访时未见内固定松动、脱出及断裂,钛网位置良好、无下沉,末次随访时植骨融合率达100%。
患者术前、术后1周、术后8周ESR分别为(48.2±20.7)mm/h、(21.7±7.8)mm/h和(9.5±2.0)mm/h;CRP分别为(32.1±17.2)mg/L、(14.4±7.8)mg/L和(4.0±2.6)mg/L;术后1周、8周ESR及CRP与术前比较差异均有统计学意义(P < 0.05),且术后8周与术后1周比较差异亦有统计学意义(P < 0.05)。VAS评分、Cobb角、SVA、PT、SS术后1周及末次随访时与术前相比差异均有统计学意义(P < 0.05,表 1),且末次随访与术后1周相比差异亦有统计学意义(P < 0.05,表 1)。典型病例影像学资料见图 1。大部分患者末次随访时脊髓损伤Frankel分级均有不同程度改善(表 2)。
|
|
表 1 各时间点VAS评分、Cobb角、SVA、PI、PT和SS Table 1 VAS score, Cobb's angle, SVA, PI, PT and SS at each time point |
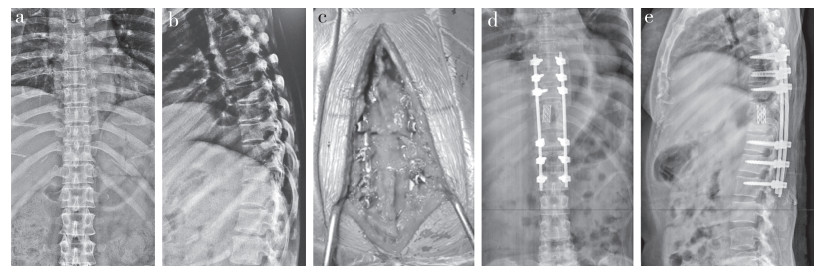
|
a,b:术前X线片示胸椎椎体骨质破坏,椎间隙变窄 c:行后路椎板减压病灶清除钛网植骨内固定术 d,e:末次随访X线片示内固定及钛网位置良好 a, b: Preoperative roentgenographs show thoracic vertebral bone destruction and intervertebral space narrowing c: Posterior decompression, debridement, bone grafting and internal fixation d, e: Roentgenographs at final follow-up show good position of internal fixation and titanium mesh 图 1 典型病例影像学资料 Figure 1 Imaging data of a typical case |
|
|
表 2 Frankel分级变化 Table 2 Change of Frankel classification |
胸椎结核的手术治疗基于脊柱的三柱理论[8],其手术入路分为前路、后路及前后联合入路[9]。脊柱结核病灶破坏主要集中在前柱、中柱,较少累及后柱,因此单纯前路手术能充分暴露病变椎体,手术视野清晰,清理病灶较彻底,不破坏椎体后方结构,不影响脊柱稳定性,且能够进行较大面积的植骨;但前路解剖结构复杂,对心肺功能影响大,术后相关并发症较多,且前路内固定直接接触病灶,后期容易发生内固定物松动、脱出、断裂等。单纯后路手术解剖结构简单,手术时间短,创伤小,术中出血量少,术后并发症少,能够在一个切口内一期完成病灶清除、脊髓减压、植骨内固定、后凸畸形矫正,钛网植骨融合联合椎弓根螺钉固定可加强脊柱三柱稳定性,且后路固定远离结核病灶,可降低结核播散、植骨溶解及后期内固定物松动、脱出、断裂的风险。前后联合入路兼具了以上2种入路的优点,理论上是胸椎结核最理想的手术方式,但手术时间长、创伤大、术中出血量大,且需要术中更换体位或行二期手术,术后并发症较多,增加了手术难度,延长了患者术后恢复时间[3-5, 8-9]。本研究中28例患者均采用单纯后路手术,术后所有患者胸腰背部疼痛明显缓解,且无严重并发症发生,随访期间所有患者切口均甲级愈合,全身结核中毒症状明显缓解。
3.2 内固定物的使用及固定节段的选择胸椎结核固定节段的选择既要保证内固定足够坚固以维持脊柱稳定性、矫正胸椎后凸畸形,又要尽可能减少对运动节段的固定以维持胸椎生理活动度。范江荣等[10]认为胸椎结核,特别是中上段胸椎,因本身活动度小,如果患者年龄 < 50岁,无明显骨质疏松,后期需一定的体力劳动,可以考虑患椎上下椎体短节段2对椎弓根螺钉进行固定。赵鑫等[11]认为累及椎体≥2个、椎体破坏严重、后凸畸形Cobb角 > 40°者短节段置钉可能出现Cobb角丢失,甚至加重脊髓损伤的情况,这时应增加健康节段固定数量,增加脊柱的稳定性。本组病例中4例年轻且累及中上胸椎患者采用了短节段固定,其余患者均采用多节段固定,随访期间未发现内固定物的松动、脱出及断裂,术后胸椎后凸Cobb角明显改善,末次随访胸椎后凸Cobb角仅轻微丢失。
3.3 椎间植骨的选择自体骨移植可提高脊柱结构的稳定性,植骨融合对病灶清除后脊柱畸形的矫正、骨缺损的修复及重建脊柱稳定性非常重要[12]。目前应用最为广泛的植骨方法包括自体髂骨块植骨、自体肋骨块植骨、自体骨颗粒填充钛网植骨。自体髂骨块为三面皮质骨,力学强度高,能在植骨融合之前在骨缺损区提供坚强的支撑,维持脊柱稳定性,且自体髂骨块融合率高、组织相容性好[13]。但自体髂骨植骨常会增加出血量,术中可发生臀上神经、臀上动脉损伤,骶髂关节穿透导致远期不稳定、输尿管损伤、动静脉瘘等,术后可出现感染、血肿、肠疝、迟发性骨折等并发症[14]。自体肋骨块获取方便,无需额外手术切口,可缩短手术时间、减小手术创伤,且肋骨具有融合快、骨生成及诱导作用强等特点[13],但单纯自体肋骨块植骨强度不足,早期易发生移位、脱落或引起骨折,难以提供足够的植骨支撑力,不利于术后脊柱后凸畸形矫正及维持。自体骨颗粒填充钛网植骨支撑力强,能降低植骨块松动、降解、滑脱及后凸矫正角度丢失等风险,加强椎体间的融合,重建脊柱的序列和稳定性,使胸椎畸形获得矫正,从而使得神经功能得到恢复,且钛网植骨能较好地对抗牵张、屈曲以及旋转应力,减少术后后凸畸形矫正的丢失,维持脊柱稳定性[15],但过多的金属置入物也有增加结核复发的可能[16]。本组28例患者均采用自体骨颗粒填充钛网进行植骨,术后胸椎后凸畸形均获得了满意的矫形效果,脊柱矢状面平衡均有所改善,神经功能均有一定程度的恢复,钛网无明显下沉,植骨融合率达100%,未见结核复发。
综上所述,后路椎板减压病灶清除钛网植骨内固定术能够彻底清除结核病灶,实现脊髓减压,矫正胸椎后凸畸形,改善神经功能,重建并维持脊柱稳定性,促进植骨融合,缓解结核症状,预防结核复发,且此术式手术时间短、术中出血量少、并发症发生率低,是治疗胸椎结核安全、有效的方法。但本研究样本量较小且术后随访时间有限,远期效果需进一步研究验证。
| [1] | Yusof MI, Hassan E, Rahmat N, et al. Spinal tuberculosis:the association between pedicle involvement and anterior column damage and kyphotic deformity[J]. Spine(Phila Pa 1976), 2009, 34(7): 713–717. DOI:10.1097/BRS.0b013e31819b2159 |
| [2] | Zhang H, Huang S, Guo H, et al. A clinical study of internal fixation, debridement and interbody thoracic fusion to treat thoracic tuberculosis via posterior approach only[J]. Int Orthop, 2012, 36(2): 293–298. DOI:10.1007/s00264-011-1449-6 |
| [3] | 包德明, 李军伟, 夏磊, 等. Ⅰ期后正中切口经肋横突入路治疗胸椎单间隙结核的疗效分析[J]. 中华全科医学杂志, 2015, 14(9): 682–685. |
| [4] | Garg B, Kandwal P, Nagaraja UB, et al. Anterior versus posterior procedure for surgical treatment of thoracolumbar tuberculosis:a retrospective analysis[J]. Indian J Orthop, 2012, 46(2): 165–170. DOI:10.4103/0019-5413.93682 |
| [5] | 欧阳北平, 李波, 周焯家, 等. 一期后路单侧病灶清除植骨融合内固定治疗胸椎结核的临床疗效[J]. 生物骨科材料与临床研究, 2015, 12(2): 17–20. DOI:10.3969/j.issn.1672-5972.2015.02.005 |
| [6] | Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127–1131. |
| [7] | Frankel HL, Hancock DO, Hyslop G, et al. The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia. Ⅰ[J]. Paraplegia, 1969, 7(3): 179–192. |
| [8] | 樊勤学, 徐江波, 瓦利斯江, 等. 后路病灶清除椎间植骨融合内固定治疗胸腰椎结核[J]. 临床骨科杂志, 2014, 17(6): 629–632. DOI:10.3969/j.issn.1008-0287.2014.06.004 |
| [9] | Cui X, Ma YZ, Chen X, et al. Outcomes of different surgical procedures in the treatment of spinal tuberculosis in adults[J]. Med Princ Pract, 2013, 22(4): 346–350. DOI:10.1159/000346626 |
| [10] | 范江荣, 郑勇, 方煌. 一期后路病灶清除植骨内固定治疗胸椎结核[J]. 颈腰痛杂志, 2014, 35(4): 279–281. DOI:10.3969/j.issn.1005-7234.2014.04.10 |
| [11] | 赵鑫, 蔡小军. 经后路侧前方减压病灶清除治疗胸椎结核疗效观察[J]. 陕西医学杂志, 2016, 45(12): 1639–1641. DOI:10.3969/j.issn.1000-7377.2016.12.034 |
| [12] | Wang Z, Ge Z, Jin W, et al. Treatment of spinal tuberculosis with ultrashort-course chemotherapy in conjunction with partial excision of pathologic vertebrae[J]. Spine J, 2007, 7(6): 671–681. DOI:10.1016/j.spinee.2006.07.016 |
| [13] | 汪翼凡, 郑琦, 刘飞, 等. 胸椎结核手术捆绑式多折段肋骨植骨和髂骨植骨比较分析[J]. 浙江中西医结合杂志, 2016, 26(6): 547–549. |
| [14] | 邱勇, 朱锋, 王斌, 等. 同种异体骨加自体肋骨治疗特发性胸椎侧凸的疗效分析[J]. 中华骨科杂志, 2004, 24(10): 581–585. DOI:10.3760/j.issn:0253-2352.2004.10.002 |
| [15] | 杨常用, 徐志刚, 刘建标. 胸椎结核后路经椎弓根入路病灶清除椎弓根钉内固定钛网植骨融合术疗效评价[J]. 临床和实验医学杂志, 2017, 16(6): 571–575. DOI:10.3969/j.issn.1671-4695.2017.06.017 |
| [16] | 周春光, 刘立岷, 宋跃明, 等. 后路手术治疗老年中下胸椎结核的疗效分析[J]. 中华老年骨科与康复电子杂志, 2016, 2(4): 193–197. |
 2018, Vol.16
2018, Vol.16  Issue(4): 222-226
Issue(4): 222-226


