2. 63767部队门诊部, 陕西 710043
2. Department of Outpatient, Clinic of 63767 Forces, Xi'an 710043, Shaanxi, China
寰枢椎结核临床少见,占脊柱结核的0.3%~1.0%[1-2]。虽然寰枢椎结核发生率不高,但结核病灶随病情发展可破坏骨质或形成椎旁脓肿,压迫周围组织出现临床症状,对患者的工作生活造成较大影响。目前,临床上对于寰枢椎结核的治疗尚无统一意见,治疗方法多种多样,以手术治疗报道居多。其治疗原则和脊柱其他部位结核相同,主要是卧床休息,抗结核药物、固定和手术治疗。对于早期诊断、无广泛椎体破坏、无神经症状体征的患者,可行药物治疗并卧床或外固定[3]。但抗结核药物治疗始终是结核治疗的基础[4],寰枢椎结核可通过规范的药物治疗治愈,避免手术,可最大限度地保持寰枢椎功能[5-6]。空军军医大学西京医院骨科对于就诊时仅有局部疼痛症状、无明显神经损伤体征及寰枢关节稳定的4例患者采用规范抗结核药物辅助局部制动的方法进行治疗,取得满意效果,现报告如下。
1 资料与方案 1.1 一般资料2010年3月—2015年10月,空军军医大学西京医院骨科收治寰枢椎结核患者4例,男女各2例;年龄24~61岁,平均41.5岁;病程1~9个月,平均6个月。所有患者就诊时均存在不同程度颈部疼痛、颈椎活动受限,但无明显神经功能受累的体征。采用疼痛视觉模拟量表(VAS)评分[7]对患者的疼痛程度进行评估(3~7分,平均4.25分),采用Nurick分级[8]测定患者的神经功能(0级1例,1级2例,2级1例)。
临床诊断:①全身骨扫描及单光子发射计算机断层成像术(SPECT)排除肿瘤性病变,考虑为感染性病变;②结核分枝杆菌T细胞斑点试验(T-SPOT.TB)结果为阳性[9];③布鲁杆菌冷凝实验结果为阴性;④红细胞沉降率(ESR)和C反应蛋白(CRP)均不同程度升高;⑤X线、CT及MRI检查示寰枢椎骨质不同程度破坏,前方或后方有脓肿形成。所有患者均无死骨及寰枢椎失稳(寰齿前间隙 < 3 mm)。1例合并下颈椎椎体后方附件结核及陈旧性肺部结核。患者一般资料见表 1。
|
|
表 1 一般资料 |
对所有患者采用异烟肼(300 mg/d)、利福平(600 mg/d)、吡嗪酰胺(750 mg/d)、乙胺丁醇(750 mg/d)规范四联化疗方案,每日晨起空腹顿服,疗程18个月。1例下颈椎结核合并肺结核病例入院后给予超声引导下穿刺排脓,局部注射异烟肼。用药期间要求患者1、3、6、12、18个月定期门诊复查,之后每6个月复查一次,根据定期复查的VAS评分、Nurick分级、ESR、CRP情况及颈椎X线片、CT及MRI资料,判断药物治疗效果。开始用药及每次复查时加强患者及家属对疾病治疗认识,明确早期、规律、适量、全程、联合用药的重要性[10],同时嘱患者维持高蛋白、高维生素、较高热量的饮食。
颈部疼痛严重者(VAS评分 > 6分)严格卧床4~6周。1例患者C1,2后方局部脓肿形成,给予超声引导下穿刺排脓、置管,每天局部注射异烟肼100 mg,连续注射3周。依据影像学复查结果,给予颈托制动3~6个月。
2 结果所有患者随访18~72个月,平均34个月,规范抗结核药物治疗18个月。随访期间无患者转手术治疗、无结核复发。所有患者颈部疼痛在治疗2~3个月后逐步缓解,末次随访时所有患者颈部疼痛症状消失,亦无神经功能受累(表 2)。末次随访时X线片示上颈椎生理曲度正常,颈部旋转活动正常;CT示正常解剖结构清晰,结核病灶愈合,部分缺损骨质修复,无脓肿及死骨形成;MRI示周围软组织无肿胀及脓肿浸润。典型病例影像学资料见图 1。
|
|
表 2 患者治疗前后评价指标 |
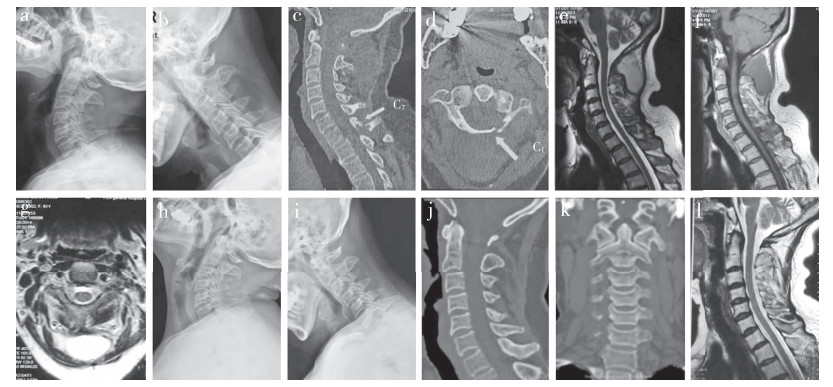
|
女,61岁,因间断性颈肩痛伴左上肢疼痛、麻木9个月入院,下颈椎结核合并肺结核,入院后给予超声引导下穿刺排脓,局部注射异烟肼 a,b:治疗前颈椎X线片示颈椎生理曲度存在,无明显不稳,寰枢椎无脱位 c,d:治疗前CT示寰枢椎局部骨质破坏,无明显寰枢椎脱位,C7椎板骨质破坏,上颈椎后方皮下脓肿形成 e ~ g:治疗前MRI示寰枢椎局部脓肿形成,脊髓无明显受压,颈后皮下巨大脓肿形成 h ~ l:治疗27个月后X线片、CT及MRI示颈椎生理曲度存在,无明显不稳,寰枢椎无脱位,寰枢椎及后方皮下脓肿吸收消失,寰枢椎骨质无明显破坏,脊髓无受压 图 1 下颈椎结核合并肺结核病例影像学资料 |
寰枢椎结核的病变特点与其他节段的脊柱结核有相似之处,亦有不同之处。相似之处在于均存在不同程度骨质破坏、脓肿形成,脊柱活动受限。不同之处:①寰枢椎骨体积小,通常无死骨形成;②椎管容积显著大于胸椎,早期脊髓受压的发生率较低;③尽管有脓肿形成,但罕见咽前壁或颈后部窦道形成。
有研究认为,通过规范抗结核治疗、局部化疗以及必要的制动措施可以治愈早期的寰枢椎结核,避免手术。Lifeso[11]依据影像学资料将寰枢椎结核病程分为3期:Ⅰ期,极少有韧带及骨质破坏,无寰枢椎破坏,治疗方法为经口病灶清除减压,支具固定;Ⅱ期,有韧带破坏,骨质破坏较少,但寰枢椎脱位,治疗方法为经口病灶清除减压,Halo固定,后期行后路寰枢椎融合;Ⅲ期,韧带及骨质破坏,寰枢椎脱位,治疗方法为经口病灶清除减压,Halo固定,后期后路从枕骨融合至C2或C3。张西峰等[12]采用局部抗结核药物治疗寰枢椎结核5例,3例疗效显著,1例疗效不明显,1例合并寰枢椎脱位者结合手术治疗后痊愈。Sridharan等[2]对于无神经压迫及寰枢椎脱位的患者采用规范抗结核药物治疗18个月,末次随访时均痊愈。2011年,韦峰等[13]对寰枢椎结核进行分级,依据病灶轻重采用不同治疗方案,骨质破坏较轻的患者采用非手术治疗,骨质破坏较重及合并神经功能障碍的患者采用手术干预,29例均疗效满意。Agarwal等[14]报道7例儿童寰枢椎结核患者均采用抗结核药物治疗,平均随访2.25年,随访过程中未出现复发、颈部疼痛及局部结构不稳等,认为对于儿童颈椎结核,即使有神经症状,药物治疗也是一种可行的方法,可获得满意疗效。Hou等[15]对11例上颈椎结核患者进行15个月规范抗结核药物治疗,其中9例因脓肿较大予CT引导下置管给药,末次随访时所有患者疗效满意。Gupta等[16]通过对51例颅颈交界结核患者的回顾性研究认为,颅颈交界区结核通过系统性抗结核治疗可治愈,手术治疗是非必须的。寰枢关节的稳定主要由前方的寰齿间韧带结构、寰枢椎关节结构及后方韧带复合体支撑。与创伤不同,因结核感染导致的前后方3个结构的破坏非常罕见[17-18]。因此,对于早期、无失稳的寰枢椎结核,笔者认为绝大多数均可采用药物治疗,优点是可最大限度地保留寰枢关节的活动度,同时减轻患者经济负担[19]。
综上,对于早期仅有局部疼痛症状、无/或轻微神经损伤体征、寰枢关节稳定的寰枢椎结核患者,采取规范抗结核治疗并局部制动的非手术治疗可获得良好的临床疗效。本组4例患者采用四联规范抗结核药物治疗,1例辅助抽脓及局部注射异烟肼,均临床治愈,无手术治疗及术后复发。但本研究病例数较少,后期需要大样本、多中心研究及进一步远期观察。
| [1] | 高延征, 邢帅, 高坤, 等. 颈前咽后入路病灶清除联合后路枕颈融合固定术治疗上颈椎结核[J]. 中国脊柱脊髓杂志, 2015, 25(7): 637–642. DOI:10.3969/j.issn.1004-406X.2015.07.12 |
| [2] | Sridharan S, Arumugam T. Atlantoaxial tuberculosis:outcome analysis[J]. Int J Mycobacteriol, 2017, 6(2): 127–131. DOI:10.4103/ijmy.ijmy_55_17 |
| [3] | 刘楠. 寰枢椎结核1例临床分析[J]. 北华大学学报(自然科学版), 2008(4): 353–355. DOI:10.3969/j.issn.1009-4822.2008.04.017 |
| [4] | 马远征. 脊柱结核的治疗原则及相关问题[J]. 中国骨伤, 2010, 23(7): 483–485. |
| [5] | 高延征, 邢帅, 高坤, 等. 颈前咽后入路病灶清除联合后路寰枢椎融合治疗寰枢椎结核的疗效观察[J]. 中华医学杂志, 2016, 96(19): 1495–1499. DOI:10.3760/cma.j.issn.0376-2491.2016.19.007 |
| [6] | Suresh NM, Khosla VK, Gupta SK, et al. Tuberculosis of the craniovertebral junction:is surgery necessary?[J]. Neurosurgery, 2006, 58(6): 1144–1150. DOI:10.1227/01.NEU.0000215950.85745.33 |
| [7] | Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127–1131. |
| [8] | Nurick S. The natural history and the results of surgical treatment of the spinal cord disorder associated with cervical spondylosis[J]. Brain, 1972, 95(1): 101–108. DOI:10.1093/brain/95.1.101 |
| [9] | 地里下提, 古甫丁, 马良. 结核感染T细胞斑点试验在脊柱结核诊断中的应用[J]. 脊柱外科杂志, 2014, 12(6): 357–359. DOI:10.3969/j.issn.1672-2957.2014.06.009 |
| [10] | 金大地. 脊柱结核治疗若干问题探讨[J]. 脊柱外科杂志, 2005(3): 186–188. DOI:10.3969/j.issn.1672-2957.2005.03.019 |
| [11] | Lifeso R. Atlanto-axial tuberculosis in adults[J]. J Bone Joint Surg Br, 1987, 69(2): 183–187. |
| [12] | 张西峰, 刘渤, 肖嵩华, 等. 局部化疗治疗寰枢椎结核的临床研究[C]. 中国中医结合学会脊柱医学专业委员会第五届年会论文文集, 2012. |
| [13] | 韦峰, 刘晓光, 刘忠军, 等. 上颈椎结核的诊断与治疗[J]. 中国脊柱脊髓杂志, 2011, 21(10): 802–806. DOI:10.3969/j.issn.1004-406X.2011.10.04 |
| [14] | Agarwal A, Kant KS, Kumar A, et al. One-year multidrug treatment for tuberculosis of the cervical spine in children[J]. J Orthop Surg(Hong Kong), 2015, 23(2): 168–173. DOI:10.1177/230949901502300210 |
| [15] | Hou K, Yang H, Zhang L, et al. Stepwise therapy for treating tuberculosis of the upper cervical spine:a retrospective study of 11 patients[J]. Eur Neurol, 2015, 74(1-2): 100–106. DOI:10.1159/000437418 |
| [16] | Gupta SK, Mohindra S, Sharma BS, et al. Tuberculosis of the craniovertebral junction:is surgery necessary?[J]. Neurosurgery, 2006, 58(6): 1144–1150. DOI:10.1227/01.NEU.0000215950.85745.33 |
| [17] | Goel A. Tuberculosis of craniovertebral junction:role of facets in pathogenesis and treatment[J]. J Craniovertebr Junction Spine, 2016, 7(3): 129–130. DOI:10.4103/0974-8237.188418 |
| [18] | Jain AK. Tuberculosis of the spine:a fresh look at an old disease[J]. J Bone Joint Surg Br, 2010, 92(7): 905–913. |
| [19] | Sinha S, Singh AK, Gupta V, et al. Surgical management and outcome of tuberculous atlantoaxial dislocation:a 15-year experience[J]. Neurosurgery, 2003, 52(2): 331–339. DOI:10.1227/01.NEU.0000043930.28934.FE |
 2018, Vol.16
2018, Vol.16  Issue(4): 231-233, 238
Issue(4): 231-233, 238


