马尾神经松弛是指腰椎椎管狭窄导致细长的马尾神经在椎管狭窄附近弯曲、匐行的现象[1],1954年Verbiest[2]首次对此现象进行了描述,1968年Cressman等[3]为其命名。随着对腰椎椎管狭窄研究的深入以及MRI技术的普及,在临床上发现不少患者腰椎MRI表现有马尾神经松弛现象,但对于该现象是否需要进一步处理,目前临床上尚无定论。本研究收集了本院2016年9月—2017年9月共486例行腰椎手术的腰椎椎管狭窄症患者的影像学资料,发现16例患者的腰椎MRI表现为马尾神经松弛征象,现将该16例病例的临床和影像学特点、腰椎后路椎板减压椎间植骨融合内固定术的治疗效果报告如下。
1 资料与方法 1.1 一般资料16例患者中男9例,女7例;年龄35~82(57.7±13.6)岁。单纯腰椎椎管狭窄13例,伴腰椎滑脱3例。所有患者腰椎MRI均可见狭窄节段上方马尾神经迂曲成团,马尾神经松弛位于L2 2例,L3 6例,L4 5例,L5 3例。所有患者均存在慢性腰腿痛病史,均有腰痛、下肢放射痛表现,且多伴有间歇性跛行;弯腰及下蹲后疼痛加重,休息后难以缓解。
1.2 手术方法所有患者均行腰椎后路椎板减压植骨融合内固定手术治疗。手术均采用全身麻醉,患者取俯卧位,术中采用C形臂X线机透视定位,充分暴露手术节段椎板及关节突,于手术节段椎弓根置入螺钉,咬除减压节段棘突、全椎板及黄韧带,使用神经根拉钩牵开一侧神经根和硬膜囊,摘除病变节段椎间盘,进行椎间植骨并置入融合器,探查减压节段两侧神经根,取合适长度的钛棒置入,钉帽固定锁紧。透视确认融合器及内固定位置良好。其中3例患者因手术不慎导致硬膜撕裂,进一步扩大裂口进行探查,肉眼下可见迂曲的马尾神经,未见硬膜内占位;使用CV-6缝线连续锁边缝合硬膜切口,用医用生物胶肌筋膜粘贴于缝合处,确认无脑脊液渗出。术后留置引流管,应用抗生素3 d,卧床2~3周。
1.3 观察指标术前采用日本骨科学会(JOA)下腰痛评分系统(满分15分)[4]评估患者主观和临床症状。记录手术时间、术中出血量、术后症状改善及并发症发生情况。术后3个月对患者进行随访,再次评估JOA评分,计算JOA评分改善率评估疗效。JOA评分改善率(%)=(术后3个月JOA评分-术前JOA评分)/(15-术前JOA评分)×100%,改善率≥75%为优,<75%且≥50%为良,<50%且≥25%为可,<25%为差。6例患者在术后3个月再次行腰椎MRI检查观察马尾神经状态。
1.4 统计学处理采用SPSS 22.0软件对数据进行统计学分析,术前及术后3个月腰椎JOA评分比较采用配对t检验。以P<0.05为差异具有统计学意义。
2 结果 2.1 手术情况及总体疗效16例患者手术时间100~180(132.0±10.7)min,术中出血量200~500(341±39)mL。术后所有患者腰痛及下肢放射痛症状均缓解,无并发症发生。3例患者因硬膜撕裂行马尾神经探查,可见迂曲成团的马尾神经,仔细探查未见硬膜内占位及粘连。所有患者术后未见明显脑脊液漏,2~3 d拔除引流管。
术后3个月,14例患者(包括3例硬膜撕裂患者)腰痛及下肢放射痛明显缓解,2例患者仍存在腰痛。存在腰痛的2例患者中,1例为70岁男性,诊断为L2/L3腰椎椎管狭窄症,JOA评分改善率为44.4%;1例为82岁女性,诊断为L3/L4腰椎椎管狭窄症,JOA评分改善率为25.0%。此2例患者腰椎正侧位X线片均显示腰椎退行性变严重,腰椎椎体透亮度增加,骨小梁减少、间隙增宽。
16例患者术后3个月JOA评分为9~14(12.56±0.75)分,较术前4~9(7.44±0.73)分明显改善,差异有统计学意义(P<0.05);JOA评分平均改善率为67.8%,优7例,良7例,优良率为87.5%。6例患者(包括2例JOA评分改善率不佳者和1例硬膜切开者)术后3个月复查腰椎MRI,均可见原有马尾神经迂曲成团现象消失。
2.2 典型病例患者女,44岁,腰痛伴右下肢放射痛1年,加重伴行走困难2个月。查右小腿后外侧感觉较对侧明显减退,右侧足底及足背外侧放射性疼痛,右足背伸肌肌力3级,右侧直腿抬高试验30°(+),腰椎正侧位X线片示腰椎退行性改变,L4椎体Ⅱ度滑脱(图 1a,b)。腰椎MRI示L3/L4/L5椎间盘突出,L4椎体Ⅱ度滑脱,L4椎体平面硬膜囊内团块状信号影(图 1c)。在全麻下行腰椎后路椎板减压椎间植骨融合内固定术(内固定节段为L3~5椎体),在减压过程中不慎造成硬膜撕裂,破口较大,修补时进行了硬膜内探查,确见硬膜内迂曲成团的马尾神经,无粘连及占位。术后患者腰痛及下肢痛症状消失。术后3个月复查腰椎正侧位X线片示内固定位置良好(图 1d,e),腰椎MRI未见明显团块状信号(图 1f)。术前JOA评分为4分,术后3个月JOA评分为13分,JOA评分改善率为81.8%。
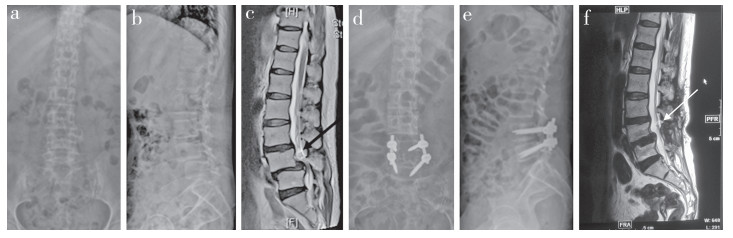
|
a,b:术前腰椎正侧位X线片示L4椎体滑脱 c:术前腰椎MRI示L4椎体滑脱,L4/L5椎管内马尾神经迂曲成团 d,e:术后腰椎正侧位X线片示内固定位置良好 f:术后3个月MRI示L4/L5椎管内马尾神经松弛消失 a, b:Preoperative anteroposterior and lateral roentgenographs show L4 spondylolisthesis c:Preoperative MRI shows L4 spondylolisthesis, tortuous formation of cauda equina nerve in L4/L5 spinal canal d, e:Postoperative anteroposterior and lateral roentgenographs show internal fixation in right position f:MRI at 3 months post-operation shows redundant nerve root of cauda equina of L4/L5 disappeared 图 1 典型病例影像学资料 Figure 1 Imaging data of a typical case |
目前认为马尾神经松弛的发生机制是后天性细长的马尾神经在狭窄的椎管内被机械捕获[1, 5-8]。椎管狭窄抑制了马尾神经的正常移动,当身体位置发生变化时(比如屈曲),神经的头侧受到牵拉,由于马尾神经在椎管狭窄处无法移动,导致狭窄上方的马尾神经被反复牵引拉伸变长,放松后变长的马尾神经就堆积在椎管狭窄的上方,形成马尾神经松弛。国外文献报道,马尾神经松弛在腰椎椎管狭窄症中的发生率为8.2%~42.0%[4, 6, 9]。本研究统计了本院近1年手术治疗的486例腰椎椎管狭窄症患者,马尾神经松弛的发生率为3.3%(16/486),低于国外文献报道。国内范大鹏等[10]报道的1 000例腰椎椎管造影病例中15例存在马尾神经松弛,李洪潮等[11]报道的250例腰椎病例中9例存在马尾神经松弛,发生率分别为1.5%和3.6%,均明显低于国外文献报道。笔者推测这可能与国内外非手术治疗时间的长短不同或人种差异有关,另外,影像学评判存在马尾神经松弛的标准不一致也可能是其中的原因之一。
马尾神经松弛诊断的金标准是椎管造影[5],表现为严重的硬膜外阻塞,以及在阻塞上方因细长的马尾神经匐行所致的充盈缺损。但由于椎管造影的有创性,现在临床上多采取腰椎MRI进行检测。腰椎MRI是检测马尾神经松弛的一个敏感工具[4, 9],主要表现为在腰椎狭窄的附近可见细长弯曲的马尾神经匐行卷曲[3, 5, 12-17]。MRI的准确度受两方面的影响:①检查时患者的体位。处于伸展位的患者检出率高于屈曲或中立位的患者[18-19]。②马尾神经松弛的形态。环形卷曲的马尾神经松弛较S形卷曲者更容易在MRI中检测到[20]。但是,在腰椎MRI上,马尾神经松弛缺少明确的影像学特征与椎管内肿物和疝入硬膜囊的椎间盘相鉴别。尤其是椎管内肿瘤,两者虽然有时候在腰椎MRI中表现相似,但是椎管内肿物却会逐渐加重患者神经功能的损伤,因此Yang等[21]提出必要时术中可进一步行硬膜切开探查排除椎管内肿瘤可能。
在临床表现方面,本研究收集的16例伴有马尾神经松弛的腰椎椎管狭窄症患者表现为腰痛、下肢放射痛及间歇性跛行等,与国内外文献[1, 9, 22]报道基本一致。针对椎管狭窄进行手术治疗后,上述症状均能得到较好的改善,术后3个月JOA评分较术前明显提高,平均改善率达到67.8%,疗效优良率达到87.5%。2例患者术后疗效不佳均为高龄患者,术后仍存在腰痛等症状,腰椎正侧位X线片示腰椎退行性变严重,腰椎椎体透亮度增加,骨小梁减少、间隙增宽。初步考虑骨质疏松、腰椎退行性变为腰痛的主要原因,之后给予口服抗骨质疏松药物及非甾体类抗炎药物治疗,定期随访发现患者腰痛症状逐步改善,复查腰椎MRI示腰椎椎管内未见明显神经压迫,马尾神经迂曲成团现象消失。值得注意的是,本组16例腰椎椎管狭窄症患者在实施腰椎后路椎板减压手术时,有3例出现了硬膜撕裂,发生率较高。据此初步推测马尾神经松弛的存在预示着腰椎椎管狭窄存在的时间较长,椎板与硬膜粘连严重,在手术操作中需要引起重视。
综上所述,马尾神经松弛不是一个新的或者单独分开的疾病,是腰椎椎管狭窄症发展进程的一部分,并不需要如一些文献所提出的行硬膜切开松解马尾神经等治疗[11],也不需要担心腰椎椎管狭窄症患者因为存在马尾神经松弛影响术后腰痛及下肢痛症状缓解,针对腰椎椎管狭窄症进行治疗即可获得较好的疗效[23]。但本研究收集的病例数较少,今后仍需扩大样本量并进一步比较伴/不伴马尾神经松弛的腰椎患者手术预后的差异。
| [1] | Hakan T, Celikoğlu E, Aydoseli A, et al. The redundant nerve root syndrome of the cauda equine[J]. Turk Neurosurg, 2008, 18(2): 204–206. |
| [2] | Verbiest H. A radicular syndrome from developmental narrowing of the lumbar vertebral canal[J]. J Bone Joint Surg B, 1954, 36-B(2): 230–237. DOI:10.1302/0301-620X.36B2.230 |
| [3] | Cressman MR, Pawl RP. Serpentine myelographic defect caused by a redundant nerve root. Case report[J]. J Neurosurg, 1968, 28(4): 391–393. DOI:10.3171/jns.1968.28.4.0391 |
| [4] | Min JH, Jang JS, Lee SH. Clinical significance of redundant nerve roots of the cauda equina in lumbar spinal stenosis[J]. Clin Neurol Neurosurg, 2008, 110(1): 14–18. DOI:10.1016/j.clineuro.2007.08.005 |
| [5] | Hacker DA, Latchaw RE, Yock DH Jr, et al. Redundant lumbar nerve root syndrome:myelographic features[J]. Radiology, 1982, 143(2): 457–461. DOI:10.1148/radiology.143.2.6280235 |
| [6] | Lee SH, Park SH, Hamm IS, et al. A case of the redundant nerve root syndrome mimicking intradural spinal tumor[J]. J Korean Neurosurg Soc, 2004, 36(2): 160–162. |
| [7] | Suzuki K, Ishida Y, Ohmori K, et al. Redundant nerve roots of the cauda equina:clinical aspects and consideration of pathogenesis[J]. Neurosurgery, 1989, 24(4): 521–528. |
| [8] | Tsuji H, Tamaki T, Itoh T, et al. Redundant nerve roots in patients with degenerative lumbar spinal stenosis[J]. Spine(Phila Pa 1976), 1985, 10(1): 72–82. DOI:10.1097/00007632-198501000-00012 |
| [9] | Ono A, Suetsuna F, Irie T, et al. Clinical significance of the redundant nerve roots of the cauda equina documented on magnetic resonance imaging[J]. J Neurosurg Spine, 2007, 7(1): 27–32. DOI:10.3171/SPI-07/07/027 |
| [10] | 范大鹏, 贾连顺, 刘洪奎. 马尾神经根松弛症的临床诊断及治疗[J]. 上海医学, 1994, 17(9): 514–517. |
| [11] | 李洪潮, 孟志斌, 李俊. 马尾神经根松弛症诊断及治疗研究[J]. 海南医学院学报, 2001, 7(1): 17–18. DOI:10.3969/j.issn.1007-1237.2001.01.006 |
| [12] | de Tribolet N, Campiche R. Redundant nerve roots of the cauda equina. A rare disease?[J]. Eur Neurol, 1982, 21(3): 169–174. DOI:10.1159/000115476 |
| [13] | Duncan AW, Kido DK. Serpentine cauda equina nerve roots[J]. Radiology, 1981, 139(1): 109–111. DOI:10.1148/radiology.139.1.7208911 |
| [14] | Fox JL. Redundant nerve roots in the cauda equine. Case report[J]. J Neurosurg, 1969, 30(1): 74–75. DOI:10.3171/jns.1969.30.1.0074 |
| [15] | Gulati DR, Rout D. Myelogramic block caused by redundant lumbar nerve root. Case report[J]. J Neurosurg, 1973, 38(4): 504–505. DOI:10.3171/jns.1973.38.4.0504 |
| [16] | Savarese LG, Ferreira-Neto GD, Herrero CF, et al. Cauda equina redundant nerve roots are associated to the degree of spinal stenosis and to spondylolisthesis[J]. Arq Neuropsiquiatr, 2014, 72(10): 782–787. DOI:10.1590/0004-282X20140135 |
| [17] | Ehni G, Moiel RH, Bragg TG. The "redundant" or "knotted" nerve root:a clue to spondylotic cauda equina radiculopathy. Case report[J]. J Neurosurg, 1970, 32(2): 252–254. |
| [18] | Murphy RW. Nerve roots and spinal nerves in degenerative disk disease[J]. Clin Orthop Relat Res, 1977(129): 46–60. |
| [19] | Yamada H, Oya M, Okada T, et al. Intermittent cauda equina compression due to narrow spinal canal[J]. J Neurosurg, 1972, 37(1): 83–88. |
| [20] | Yokoyama K, Kawanishi M, Yamada M, et al. Clinical significance of postoperative changes in redundant nerve roots after decompressive laminectomy for lumbar spinal canal stenosis[J]. World Neurosurg, 2014, 82(6): e825–830. DOI:10.1016/j.wneu.2013.09.024 |
| [21] | Yang SM, Park HK, Cho SJ, et al. Redundant nerve roots of cauda equina mimicking intradural disc herniation:a case report[J]. Korean J Spine, 2013, 10(1): 41–43. DOI:10.14245/kjs.2013.10.1.41 |
| [22] | Poureisa M, Daghighi MH, Eftekhari P, et al. Redundant nerve roots of the cauda equina in lumbar spinal canal stenosis, an MR study on 500 cases[J]. Eur Spine J, 2015, 24(10): 2315–2320. DOI:10.1007/s00586-015-4059-y |
| [23] | Savarese LG, Ferreira-Neto GD, Herrero CF, et al. Cauda equina redundant nerve roots are associated to the degree of spinal stenosis and to spondylolisthesis[J]. Arq Neuropsiquiatr, 2014, 72(10): 782–787. |
 2018, Vol.16
2018, Vol.16  Issue(5): 280-283
Issue(5): 280-283


