颈椎人工椎间盘置换术因保留置换节段活动度(ROM)及功能、降低相邻节段退行性变的发生率和保持颈椎生理曲度等特点而广泛应用于临床[1-6]。近年来,随着颈椎人工椎间盘置换技术应用的积累,其术后并发症,如异位骨化、后凸畸形等时有报道[7]。颈椎人工椎间盘置换术后异位骨化的发生会显著降低置换节段ROM[8-9],影响手术效果。因异位骨化和骨赘的形态与好发位置相同,且二者对颈椎人工椎间盘置换术后手术节段ROM的影响相同[10-11],所以异位骨化也被描述为“异位骨化或骨赘”,可统称为椎旁骨化(PO)[12]。既往文献报道颈椎人工椎间盘置换术后PO的发生率为17.8% ~ 94.1%[13],假体类型、假体位置不佳、多节段置换与远期PO的发生有关[14-15]。但目前尚无关于人工椎间盘矢状面覆盖比(SCR)对颈椎人工椎间盘置换术后远期PO形成及颈椎ROM影响的报道。因此,本研究回顾性分析2003年12月—2007年12月采用颈椎人工椎间盘置换术治疗且随访时间 > 10年的患者临床资料,探讨人工椎间盘SCR与术后远期PO形成的关系。
1 资料和方法 1.1 病例资料收集2003年12月—2007年12月行颈椎单节段Bryan人工椎间盘置换术,随访 > 10年且随访资料完整的患者临床资料。共纳入71例患者,年龄26 ~ 69(45.9±8.1)岁,男44例,女27例。所有患者均为单节段颈椎退行性疾病导致的脊髓型颈椎病和/或神经根型颈椎病,且症状、体征与影像学检查相符,在规范的非手术治疗3 ~ 6个月无效后,行单节段颈椎Bryan人工椎间盘置换术。手术节段:C3/C4 2例,C4/C5 15例,C5/C6 45例,C6/C7 9例。
1.2 观察指标测量在颈椎过伸、过屈位X线片上测量颈椎整体ROM与手术节段ROM,颈椎整体ROM为过伸、过屈位X线片上C2上终板与C7下终板间夹角的差值,置换节段ROM为过伸、过屈位X线片上置换节段上位椎体上终板与下位椎体下终板间夹角的差值。
在侧位X线片上测量人工椎间盘端板与椎体终板的比例,人工椎间盘SCR(%)=(Bryan人工椎间盘端板矢状径×2)/(置换节段上终板矢状径+置换节段下终板矢状径)×100%。
在末次随访的颈椎CT及过伸、过屈位X线片上评估PO分级。采用McAfee分型法[8]将骨化分为4级:0级为无骨化;1级为骨化未侵入椎间隙;2级为骨化侵入椎间隙;3级为骨化在相邻椎体间形成桥接,但置换节段仍保持一定ROM;4级为完全融合,且置换节段无ROM。PO 0 ~ 2级为低等级,3 ~ 4级为高等级。
影像学资料分别由2名经过专业训练的脊柱外科医师在PACS系统上采用盲法评估,对于差异较大的数据进行重新评估,结果取2次测量的平均值。
1.3 统计学处理采用SPSS 20.0软件对数据进行统计学分析,对高等级PO与低等级PO患者的年龄、性别、手术节段、术前颈椎整体ROM、术前手术节段ROM和人工椎间盘SCR等基本资料进行比较。使用多因素logistic回归法分析手术时年龄、术前手术节段ROM、人工椎间盘SCR对高等级PO形成的影响。对logistic回归分析阳性结果采用受试者工作特征曲线及曲线下面积进行检验与量化,计算SCR最佳阈值并将患者按阈值分为2组,比较2组患者PO的分级情况。分类数据采用非参数检验中的Mann-Whitney检验进行比较,连续变量使用独立样本t检验进行比较;以P < 0.05为差异有统计学意义。
2 结果 2.1 高等级PO发生的影响因素本研究中共有66例患者发生PO,发生率为92.96%(66/71)。PO分级:0级5例,1级16例,2级25例,3级7例,4级18例。高等级PO患者与低等级PO患者在年龄、性别、手术节段、术前颈椎整体ROM、术前手术节段ROM方面差异无统计学意义(P > 0.05);高等级PO患者人工椎间盘SCR小于低等级PO患者,差异有统计学意义(P < 0.05,表 1)。多因素logistic回归分析结果表明,人工椎间盘SCR是术后发生高等级PO的影响因素,且为保护性因素(表 2)。
|
|
表 1 患者基本资料 Table 1 Baseline data of patients |
|
|
表 2 术后发生高等级PO影响因素的多因素logistic回归分析 Table 2 Multivariate logistic analysis of influential factors of high grade PO |
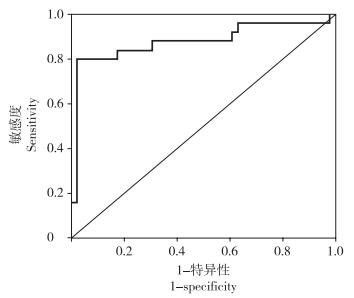
受试者工作特征曲线分析结果显示,人工椎间盘SCR预测术后发生高等级PO的曲线下面积为0.878(95%置信区间0.776 ~ 0.981),表明该因素具有较高的参考价值。计算并分析灵敏度与特异度之和的最大值,判断出人工椎间盘SCR的最佳选择阈值为95%(图 1)。
|
图 1 人工椎间盘SCR预测高等级PO的受试者工作特征曲线 Figure 1 Receiver operating characteristic curve of artificial disc SCR for predicting high grade PO |
人工椎间盘SCR < 95%的患者共22例,其中4级PO 15例,3级PO 5例,2级PO 2例。人工椎间盘SCR≥95%的患者共49例,其中4级PO 3例,3级PO 2例,2级PO 23例,1级PO 16例,0级PO 5例。与人工椎间盘SCR≥95%的患者比较,人工椎间盘SCR < 95%的患者更容易发生高等级PO。典型病例影像学资料见图 2。
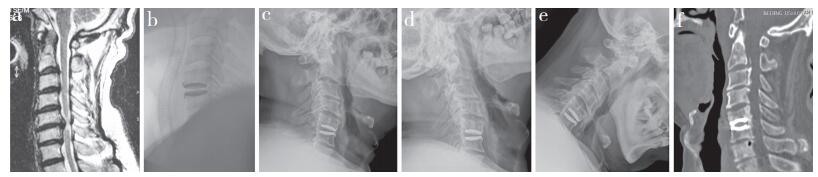
|
a:术前MRI示C5/C6节段退行性变,压迫脊髓 b:行颈椎人工椎间盘置换术,术中透视可见置入的人工椎间盘SCR较小 c ~ f:末次随访X线片和CT示置换节段出现4级PO a:Preoperative MRI shows C5/C6 degeneration with spinal cord compression b:Treatment with cervical artificial disc arthroplasty, and intra-operative fluoroscopy shows that artificial disc SCR is small c-f:Roentgenographs and CT at final follow-up show grade 4 PO at operated level 图 2 典型病例影像学资料 Figure 2 Radiologic data of a typical case |
PO是颈椎人工椎间盘置换术后常见的并发症,且会使得颈椎人工椎间盘置换术保留ROM的优势丧失[11-12]。既往研究表明,不同类型的人工椎间盘置换术后PO发生率并不一致[14]。Yi等[16]研究指出,Bryan人工椎间盘可以最好地保留手术节段ROM,术后远期PO发生率与其他类型人工椎间盘假体相比较低。有随访研究表明,Bryan人工椎间盘术后8年PO的发生率为48.1%(13/27)[17]。然而,目前关于Bryan人工椎间盘置换术后PO发生率的报道主要为中短期随访结果,对于远期PO发生情况的随访研究较少。本研究通过对71例单节段颈椎Bryan人工椎间盘置换术后 > 10年的患者进行回顾性随访研究,发现远期PO发生率为92.96%,与既往中短期随访结果进行对比,表明Bryan人工椎间盘置换术后PO是进行性发展的。
文献报道人工椎间盘置换术后PO的发生与术后随访时间、手术时年龄、人工椎间盘类型、椎间盘安放偏移程度和倾斜角度等因素有关[12, 14-15, 18],其中高等级(3 ~ 4级)PO会显著影响手术节段ROM,使颈椎人工椎间盘置换术丧失其设计优势[19]。颈椎人工椎间盘置换术后高等级PO的发生率随术后随访时间的延长而增加,1 ~ 2年随访时其发生率为10.9%,> 2年且 < 5年的随访为22.2%,5 ~ 10年随访为47.5%[7]。当高等级PO出现在椎体后缘时,不但会影响手术节段ROM,也有可能压迫脊髓。本研究结果显示,高等级PO的发生率为35.21%(25/71),且高等级PO患者的人工椎间盘SCR明显小于低等级PO患者,提示人工椎间盘SCR是术后远期形成高等级PO的保护性因素,过小的人工椎间盘SCR会导致术后远期发生高等级PO的概率增大。
尽管关于人工椎间盘置换术后PO形成的原因有许多假说,但其具体机制尚未明确。有研究指出,PO的形成可能与外在负荷有关[13],当受到压缩力时,PO大多在椎体后缘未被人工椎间盘覆盖的终板上形成[20]。诱导椎体后缘PO形成的压缩力是由手术节段上位颈椎和头部的自身重力传导至手术节段产生的。Bryan人工椎间盘由上下两侧的钛合金端板及中间由聚氨基甲酸乙酯材料所填充的人工髓核构成,其端板前侧的突出缘可以防止人工椎间盘产生向后滑移[21]。所以,当Bryan人工椎间盘比椎体终板小时,椎体后缘终板无法被人工椎间盘所覆盖,在压力的作用下可能会诱导产生PO。本研究结果显示,人工椎间盘SCR是术后高等级PO形成的一个重要影响因素,人工椎间盘过小会造成术后远期高等级PO形成的概率增大。通过受试者工作特征曲线分析验证了此因素的可信性,并计算出其最佳选择阈值为95%,且本研究中确实人工椎间盘SCR < 95%的患者PO分级更高,证实人工椎间盘SCR < 95%,术后远期发生高等级PO的风险增加。目前,Bryan人工椎间盘主要的5种规格为14、15、16、17、18 mm。然而,不同人群和不同节段终板大小并不一致,所以术中置入合适大小的人工椎间盘存在一定难度,但应尽量避免选择较小的人工椎间盘。必要时可以对终板前缘进行打磨修整,但应避免过度打磨或不对称打磨。未来可能需要设计更多型号的人工椎间盘假体以适应临床应用。
本研究的局限性:首先,本研究统计的人工椎间盘SCR为在侧位X线片上测量的数据,虽然方便术中的评估,但可能会产生误差,且未考虑人工椎间盘的三维立体覆盖情况,未来有待基于CT评估的研究进一步明确人工椎间盘三维覆盖情况对PO的影响;其次,既往研究发现PO存在一些危险因素,如年龄、性别等[12, 15],本研究的Logistic回归分析中并未发现性别、年龄等因素与PO的相关性,考虑可能与样本本身的偏倚有关,尚需大样本前瞻性随机对照研究进一步明确PO的相关因素;最后,本研究只分析了Bryan人工椎间盘SCR与术后远期PO的关系,未来有待进一步分析不同类型人工椎间盘SCR与术后PO形成的关系。
综上所述,本研究通过分析颈椎人工椎间盘置换术患者 > 10年的长期随访资料,表明PO的形成是术后远期无法避免的并发症,且具有较高的发生率。人工椎间盘SCR越小,远期随访时出现高等级PO的概率越高,临床应用中置入的人工椎间盘SCR应尽量 > 95%。
| [1] | 田伟, 阎凯, 韩骁, 等. Bryan人工间盘置换与前路减压融合治疗颈椎退行性疾病的中期随访研究[J]. 中华骨科杂志, 2013, 33(2): 97–104. DOI:10.3760/cma.j.issn.0253-2352.2013.02.001 |
| [2] | Tian W, Han X, Liu B, et al. Clinical and radiographic results of cervical artificial disc arthroplasty:over three years follow-up cohort study[J]. Chin Med J(Engl), 2010, 123(21): 2969–2973. |
| [3] | Coric D, Kim PK, Clemente JD, et al. Prospective randomized study of cervical arthroplasty and anterior cervical discectomy and fusion with long-term follow-up:results in 74 patients from a single site[J]. J Neurosurg Spine, 2013, 18(1): 36–42. DOI:10.3171/2012.9.SPINE12555 |
| [4] | Robertson JT, Papadopoulos SM, Traynelis VC. Assessment of adjacent-segment disease in patients treated with cervical fusion or arthroplasty:a prospective 2-year study[J]. J Neurosurg Spine, 2005, 3(6): 417–423. DOI:10.3171/spi.2005.3.6.0417 |
| [5] | Phillips FM, Geisler FH, Gilder KM, et al. Long-term outcomes of the US FDA IDE prospective, randomized controlled clinical trial comparing PCM cervical disc arthroplasty with anterior cervical discectomy and fusion[J]. Spine (Phila Pa 1976), 2015, 40(10): 674–683. DOI:10.1097/BRS.0000000000000869 |
| [6] | Mummaneni PV, Burkus JK, Haid RW, et al. Clinical and radiographic analysis of cervical disc arthroplasty compared with allograft fusion:a randomized controlled clinical trial[J]. J Neurosurg Spine, 2007, 6(3): 198–209. DOI:10.3171/spi.2007.6.3.198 |
| [7] | Kong L, Ma Q, Meng F, et al. The prevalence of heterotopic ossification among patients after cervical artificial disc replacement:a systematic review and meta-analysis[J]. Medicine(Baltimore), 2017, 96(24): e7163. |
| [8] | McAfee PC, Cunningham BW, Devine J, et al. Classification of heterotopic ossification(HO) in artificial disk replacement[J]. J Spinal Disord Tech, 2003, 16(4): 384–389. DOI:10.1097/00024720-200308000-00010 |
| [9] | Lee JH, Jung TG, Kim HS, et al. Analysis of the incidence and clinical effect of the heterotopic ossification in a single-level cervical artificial disc replacement[J]. Spine J, 2010, 10(8): 676–682. DOI:10.1016/j.spinee.2010.04.017 |
| [10] | Kouyoumdjian P, Bronsard N, Vital JM, et al. Centering of cervical disc replacements:usefulness of intraoperative anteroposterior fluoroscopic guidance to center cervical disc replacements:study on 20 discocerv (scient'x prosthesis)[J]. Spine (Phila Pa 1976), 2009, 34(15): 1572–1577. DOI:10.1097/BRS.0b013e3181aa1e87 |
| [11] | Sasso RC, Best NM, Metcalf NH, et al. Motion analysis of bryan cervical disc arthroplasty versus anterior discectomy and fusion:results from a prospective, randomized, multicenter, clinical trial[J]. J Spinal Disord Tech, 2008, 21(6): 393–399. DOI:10.1097/BSD.0b013e318150d121 |
| [12] | 韩骁, 田伟, 刘波, 等. 颈椎退行性疾病Bryan间盘置换术后椎旁骨化影响因素分析[J]. 山东医药, 2017, 57(4): 13–16. DOI:10.3969/j.issn.1002-266X.2017.04.002 |
| [13] | Ganbat D, Kim YH, Kim K, et al. Effect of mechanical loading on heterotopic ossification in cervical total disc replacement:a three-dimensional finite element analysis[J]. Biomech Model Mechanobiol, 2016, 15(5): 1191–1199. DOI:10.1007/s10237-015-0752-3 |
| [14] | Yi S, Kim KN, Yang MS, et al. Difference in occurrence of heterotopic ossification according to prosthesis type in the cervical artificial disc replacemen[J]. Spine (Phila Pa 1976), 2010, 35(16): 1556–1561. DOI:10.1097/BRS.0b013e3181c6526b |
| [15] | Leung C, Casey AT, Goffin J, et al. Clinical significance of heterotopic ossification in cervical disc replacement:a prospective multicenter clinical tria[J]. Neurosurgery, 2005, 57(4): 759–763. DOI:10.1227/01.NEU.0000175856.31210.58 |
| [16] | Yi S, Oh J, Choi G, et al. The fate of heterotopic ossification associated with cervical artificial disc replacement[J]. Spine(Phila Pa 1976), 2014, 39(25): 2078–2083. DOI:10.1097/BRS.0000000000000640 |
| [17] | Quan GM, Vital JM, Hansen S, et al. Eight-year clinical and radiological follow-up of the Bryan cervical disc arthroplasty[J]. Spine (Phila Pa 1976), 2011, 36(8): 639–646. DOI:10.1097/BRS.0b013e3181dc9b51 |
| [18] | 刘伟聪, 陈雄生, 周盛源, 等. 颈人工椎间盘置换治疗单节段颈椎病的中期随访研究[J]. 脊柱外科杂志, 2017, 15(2): 65–70. DOI:10.3969/j.issn.1672-2957.2017.02.001 |
| [19] | 周非非, 赵衍斌, 孙宇. 单节段Bryan人工椎间盘置换术后异位骨化形成对置换节段活动度的影响[J]. 脊柱外科杂志, 2011, 9(5): 279–282. DOI:10.3969/j.issn.1672-2957.2011.05.006 |
| [20] | Jin YJ, Park SB, Kim MJ, et al. An analysis of heterotopic ossification in cervical disc arthroplasty:a novel morphologic classification of an ossified mass[J]. Spine J, 2013, 13(4): 408–420. |
| [21] | Sekhon LH. Cervical arthroplasty in the management of spondylotic myelopathy[J]. J Spinal Disord Tech, 2003, 16(4): 307–313. DOI:10.1097/00024720-200308000-00001 |
 2019, Vol.17
2019, Vol.17  Issue(2): 79-83
Issue(2): 79-83


