在腰椎疾病的治疗中,脊柱内窥镜技术的应用日趋成熟,已逐渐成为治疗腰椎椎间盘突出症的代表性微创术式,随着相关设备及技术的不断改进,逐渐应用于腰椎椎管狭窄症(LSS)的治疗[1]。LSS按照解剖部位不同,可分为中央管狭窄、侧隐窝狭窄和椎间孔狭窄[2],导致侧隐窝狭窄的原因包括腰椎椎间盘弥漫性膨出、黄韧带肥厚、椎体骨赘、小关节突增生肥大、后纵韧带钙化等。经典的经椎间孔内窥镜脊柱系统(TESSYS)是将工作通道置于硬膜囊的前间隙,工作套管固定视野局限,对神经根的腹侧减压很充分,但对背侧的黄韧带处理不完全[3]。为了克服这一难题,闫明教授提出经椎板下内窥镜外科手术系统(ULESS),因其穿刺靶点是椎管,也称作椎管内窥镜技术[4]。ULESS的技术核心是应用偏心环锯扩大镜下视野,工作套管活动度大,可以充分减压神经根的腹背侧,是集椎间盘摘除、黄韧带切除、椎管成形等多种技术于一体的全内窥镜技术。2015年7月—2017年7月,本院采用ULESS治疗神经根腹背侧同时存在致压因素的单节段、单侧症状为主的腰椎侧隐窝狭窄症患者38例,并探讨该方法的有效性、可行性,现报告如下。
1 资料和方法 1.1 一般资料纳入标准:①诊断明确的单节段、单侧症状为主的腰椎侧隐窝狭窄症,神经根腹背侧同时存在致压因素,无发育性和/或退行性椎管狭窄因素;②下肢痛症状重于腰痛症状;③经≥3个月规范非手术治疗效果不佳,或非手术治疗有效但症状反复发作;④患者症状、体征与术前影像学、神经学检查相符;⑤自愿接受微创手术并同意定期随访。排除标准:①术前影像学检查示中央型LSS;②受累腰椎节段存在明显不稳,如腰椎滑脱等;③不能配合手术,明显精神焦虑的患者;④合并感染、肿瘤、骨折等病理状态[5]。
根据以上标准,2015年7月—2017年7月,共38例单节段、单侧症状为主腰椎侧隐窝狭窄症患者纳入本研究,其中男20例,女18例;年龄48~83(63.2±6.2)岁;病程6~71(31.0±1.5)个月;节段分布:L3/L4 5例,L4/L5 26例,L5/S1 7例;黄韧带肥厚38例,椎间盘突出18例,小关节内聚20例,纤维环或后纵韧带骨化9例。所有患者术前均行腰椎正侧位、过伸过屈位X线,CT平扫、三维重建和MRI检查,根据患者症状、体征结合影像学检查确定责任节段。
1.2 手术方法体表定位穿刺点:患者取侧卧位,患侧在上,标记棘突中线,手术节段放置克氏针向头侧倾斜15°,C形臂X线机正位透视确定穿刺方向,棘突中线旁开7~12 cm(L3/L4 10~11 cm、L4/L5 11~12 cm、L5/S1 7~9 cm)为穿刺进针点,常规皮肤消毒铺巾。
麻醉:舒芬太尼注射液5 μg,0.75%盐酸罗哌卡因注射液10 mL、2%盐酸利多卡因注射液15 mL、0.9%氯化钠注射液20 mL配成混合液,行皮肤、皮下组织和腰深筋膜浸润麻醉。
建立工作通道:18号穿刺针在已标记的穿刺点,沿标记的方向穿刺到达上关节突,行关节突周围浸润麻醉;调整穿刺针方向,侧位透视穿刺针经上关节突肩部指向下位椎体后上缘,然后将穿刺针固定于上关节突腹侧;切开皮肤7 mm,插入导丝,拔出穿刺针,逐级置入扩张管扩张软组织通道,沿导丝放置直径为2 mm的一级导棒,拔出导丝,锤击导棒砸入上关节腹侧骨质内,将导棒固定于上关节突上;用第三级环锯及第四级环锯偏心并同时调整方向环形切除骨质,扩大椎间孔;置入直径为7.5 mm的斜面工作套管,开口朝向硬膜背侧,C形臂X线机正位透视工作套管位于椎管中线,侧位在关节突腹侧缘。在操作过程中与患者充分沟通询问有无下肢放射性疼痛,避免神经损伤。
椎管减压:连接光源和显示器,打开光源调节白平衡,获得最佳显示效果。调节水压及流速,置入内窥镜,镜下射频电极止血,探查黄韧带和神经根位置,使用不同型号的髓核钳清理增生的黄韧带,充分松解显露神经根背侧。后退内窥镜从盘黄间隙处进入腹侧面,取出突出的椎间盘组织,如存在钙化可用工作套管进行旋切去除钙化组织,射频电极头镜下行纤维环成形。手术区严密止血,镜下探查确认神经根腹背侧充分松解,神经根表面受压的血管重新充盈,随呼吸搏动。手术完毕后,采用1 mL复方倍他米松注射液与生理盐水配成10 mL混合液,经工作通道注入椎管内,拔出工作套管,伤口缝合1针,用无菌敷料覆盖切口,术后复查双下肢感觉、运动是否正常。
1.3 术后处理及疗效评价术后使用激素、抑酸剂等缓解腰部疼痛不适,常规口服非甾体抗炎药、营养神经药物2周。卧床6 h后可在医护人员指导下佩戴腰围下床活动,行直腿抬高训练。相对卧床4周,避免久坐、久站及体力劳动,下床活动常规佩戴腰围,根据恢复情况,术后逐渐进行腰背肌功能锻炼。
记录手术时间、术中透视次数、术后卧床时间及住院时间。术前及术后即刻、2周、1个月、3个月、6个月、1年采用疼痛视觉模拟量表(VAS)评分[6]评价患者下肢疼痛程度,术后1年应用MacNab疗效评定标准[7]评价患者临床疗效。
1.4 统计学处理采用SPSS 21.0软件对数据进行统计学分析,数据以x±s表示,手术前后比较采用配对t检验;以P < 0.05为差异有统计学意义。
2 结果所有手术均顺利完成,术后患者症状均减轻或消失。1例患者术中硬膜囊撕裂,出现短暂颈痛症状,补液、头低位卧床休息1 d后无相关遗留症状。术中无医源性神经根或马尾神经损伤、大出血,术后无感染、硬膜外血肿等并发症发生。单节段手术时间60~120 min,平均79.5 min;术中透视13~35次,平均20.5次;术后均卧床6 h,平均住院时间5.3 d;所有患者术后随访12~30(18.35±1.49)个月。
术后即刻下肢痛VAS评分(2.72±1.38)分、术后2周(1.69±1.08)分、术后1个月(1.62±0.94)分、术后3个月(1.20±0.71)分、术后6个月(0.86±1.12)分、术后1年(0.62±1.01)分,与术前(7.31±1.14)分相比差异有统计学意义(P < 0.05)。术后1年改良MacNab疗效评定:优27例,良8例,可3例,优良率为92.1%。典型病例影像学资料见图 1。
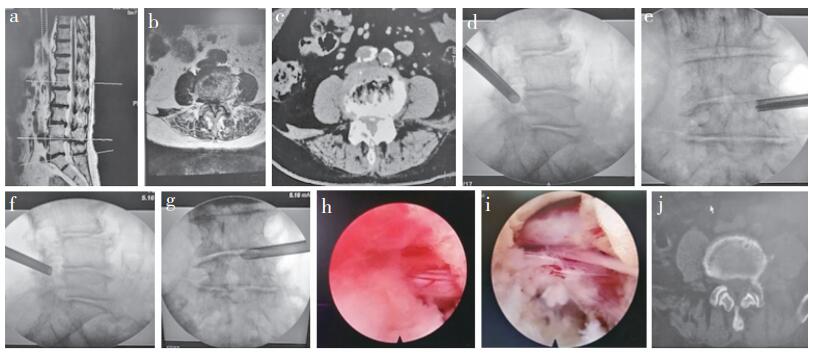
|
女,82岁,L4/L5黄韧带增生肥厚,盘黄间隙狭窄,左侧骨性侧隐窝狭窄 a:术前MRI示椎间盘突出、黄韧带增生肥厚 b:术前CT示左侧上关节突增生肥厚致侧隐窝狭窄 c,d:术中椎间孔及骨性侧隐窝区域成形 e,f:术中工作管道置入 g:术中镜下示摘除黄韧带,神经根背侧压迫解除 h:术中镜下示摘除突出的椎间盘和钙化的后纵韧带,神经根腹侧压迫解除 i:术后6个月CT示L5上关节突、L4下关节突部分成形,关节面保留,对脊柱稳定性影响小 Female, 82 years old, L4/L5 ligamentum flavum hypertrophy, disk-flavum ligamentum space narrowing, left bony lateral recess stenosis a:Preoperative MRI indicates lumbar disc herniation and flavum ligamentum hypertrophy b:Preoperative CT indicates lateral recess stenosis due to hypertrophy of left superior articular process c, d:Intervertebral foramen and bony recess stenosis decompression during operation e, f:Placement of working sheath during operation g:Intraoperative endoscopic image shows removal of flavum ligamentum and decompression of dorsal side nerve root h:Intraoperative endoscopic image shows that after removal of herniated disc and calcified posterior longitudinal ligament, ventral side of nerve root is decompressed i:CT at postoperative 6 months shows decompression of L5 superior articular process of and L4 inferior articular process, and preservation of articular surface, with little effect on spinal stability 图 1 典型病例影像学资料 Figure 1 Radiologic data of a typical case |
1991年,Kambin[8]提出椎间孔内“安全三角”的概念,为经椎间孔入路内窥镜技术的安全操作提供了理论基础。1997年,Yeung[9]研制出了Yeung脊柱内窥镜系统(YESS),这套系统是基于“安全三角”专门为椎间孔入路的手术而设计,为经椎间孔入路内窥镜技术的发展奠定了基础。2006年,Hoogland等[10]发明了Thomas-Hoogland脊柱内窥镜系统(THESSYS),极大地推动了脊柱内窥镜技术的发展。THESSYS通过椎间孔成形将工作套管置于椎管内硬膜囊前间隙,直视下行神经根减压松解,然后再进入椎间盘,即“outside-in”技术。THESSYS基本可用于治疗各种类型的腰椎椎间盘突出症,但其穿刺点靠近侧隐窝,腰椎侧隐窝狭窄症被视为禁忌证。许多学者尝试通过椎间孔扩大成形术来拓展脊柱内窥镜技术的减压范围,近几年随着脊柱内窥镜技术的完善,术者操作技能的提高,相关器械设备的改进,经椎间孔入路内窥镜技术的应用范围逐渐扩大。
3.1 ULESS操作要点ULESS穿刺点较TESSYS稍偏向背侧,应用偏心环锯将上关节突腹侧骨质去除,达到扩大侧隐窝、椎间孔的目的。熟练应用偏心环踞完成关节和椎管成形以获得更加广阔的镜下视野是ULESS的核心。使用偏心环锯需要良好的手法和手感,不熟练容易损伤神经根和硬膜囊。在椎间孔成形过程中右手要紧握环锯手柄,左手拇指指尖顶住手柄下缘向前侧用力推挤环锯尾端,左手其余四指紧握环锯体部,小指紧贴患者皮肤,小指及环指(无名指)指腹向后推挤环锯头端,谨防环锯落空和摆动。工作套管置入后,斜面朝向椎管,尾端尖端朝向腹侧,即尖端在黄韧带与椎板之间。
3.2 ULESS治疗侧隐窝狭窄症的有效性和合理性狭窄的侧隐窝压迫神经根是侧隐窝狭窄症的主要病理基础,侧隐窝狭窄的诱发既有骨性因素,又有软组织因素。就软组织因素而言,椎间盘膨出、突出,黄韧带肥厚、钙化,后纵韧带骨化等都是造成侧隐窝狭窄的因素;就骨性因素而言,主要是上关节突及椎体后缘增生等[11]。手术的目的就是去除上述病变因素,扩大侧隐窝,解除神经根的压迫。
ULESS可以去除上述2种致压因素,实现神经根的彻底减压。首先运用偏心环锯将上关节突腹侧骨质去除,达到扩大侧隐窝及椎间孔的目的。工作套管经扩大的椎间孔进入椎管,第一视野为神经根背侧的黄韧带,应用髓核钳咬除肥厚的黄韧带对神经根背侧行充分减压;后退内窥镜从盘黄间隙处进入腹侧面,取出突出的椎间盘组织;因工作套管活动度大,对骨化的后纵韧带及椎体后缘增生的骨质可以通过旋转工作套管进行旋切,再用髓核钳取出,完成对神经根腹侧的充分减压。本研究38例患者术后1年随访时MacNab评价优良率为92.1%,术中未发生医源性神经根或马尾神经损伤、大出血等,术后无感染、硬膜外血肿等并发症发生。术前VAS评分为(7.31±1.14)分,术后1年为(0.62±1.01)分,与传统手术文献报道侧隐窝狭窄的治疗有效率相近[12-15],证实了ULESS治疗侧隐狭窄症的有效性和合理性。
3.3 ULESS的优势传统常采用单侧椎板开窗减压术治疗侧隐窝狭窄症,严重者需切除部分小关节突[16]。ULESS与传统手术相比优势明显[17-18]:①不破坏背侧肌肉,不增加术后腰背痛发生率。②减少对神经的牵拉,降低神经并发症的发生率。③局部麻醉下完成手术,患者意识清醒,可以即时得到患者反馈,大大降低神经根、硬膜囊损伤的风险。尤其适用于合并症较多的老年患者。④对后部结构破坏少,更能维护脊柱稳定性。单侧椎板开窗减压术在治疗侧隐窝狭窄时切除关节突关节内侧2/3~3/4,累及关节面并破坏关节突关节,本研究患者术后上关节成形后仍有1/3骨质残留。此外,作为微创手术的共同优点,ULESS还具有手术切口小、出血量少、时间短,且患者容易接受、术后恢复快等优势。
3.4 ULESS的限制① 对术者的操作技巧要求较高,学习曲线陡峭。需要临床医师在完全掌握内窥镜治疗腰椎椎间盘突出症的基础上,熟练使用偏心环锯来完成手术。如术者不能熟练应用偏心环锯,在建立通道时容易损伤神经根及硬膜囊。②适应证较局限,神经根腹背侧同时存在致压因素的侧隐窝狭窄症是ULESS最佳适应证。③术中辐射量远高于传统开放手术。④复发率尚不明确,与术者技术水平有很高相关性。近年来随着手术量的增加,复发率呈明显下降趋势。
综上所述,治疗神经根腹背侧同时存在致压因素的单节段、单侧症状为主的侧隐窝狭窄症,ULESS短期临床疗效好,术后并发症发生率低,相比传统开放手术有诸多优势,是一种安全有效的微创手术。本研究未设对照组,且病例数量有限,尚需进一步大样本量长期随访的临床研究来证实ULESS治疗侧隐窝狭窄症的远期疗效及安全性。
| [1] | 左艮乐, 常峰. 退行性腰椎椎管狭窄症微创治疗研究进展[J]. 脊柱外科杂志, 2017, 15(6): 380–384. DOI:10.3969/j.issn.1672-2957.2017.06.014 |
| [2] | Andreisek G, Imhof M, Wertli M, et al. A systematic review of semiquantitative and qualitative radiologic criteria for the diagnosis of lumbar spinal stenosis[J]. AJR Am J Roentgenol, 2013, 201(5): 735–746. DOI:10.2214/AJR.12.10163 |
| [3] | 徐广春, 齐新生. 联合椎板间入路与后外侧入路内镜下减压治疗退变性腰椎管狭窄症的临床研究[J]. 临床外科杂志, 2018, 26(12): 946–950. DOI:10.3969/j.issn.1005-6483.2018.12.017 |
| [4] | 李全义, 闫明. 经皮脊柱内镜技术治疗腰椎疾病与创伤的方法与策略[J]. 创伤外科杂志, 2017, 19(7): 481–483. DOI:10.3969/j.issn.1009-4237.2017.07.001 |
| [5] | 陈科, 潘汉升, 黄民锋, 等. 改良TESSYS技术与MED治疗单节段腰椎侧隐窝狭窄症的疗效比较[J]. 中国疼痛医学杂志, 2018, 24(3): 229–234. DOI:10.3969/j.issn.1006-9852.2018.03.015 |
| [6] | Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127–1131. |
| [7] | MacNab I. An analysis of the causes of nerve-root involvement in sixty-eight patients[J]. J Bone Joint Surg Am, 1971, 53(5): 891–903. DOI:10.2106/00004623-197153050-00004 |
| [8] | Kambin P. Arthroscopic microdiskectomy[J]. Mt Sinai J Med, 1991, 58(2): 159–164. |
| [9] | Yeung AT. Minimally invasive disc surgery with the Yeung endoscopic spine system(YESS)[J]. Surg Technol Int, 1999, 8: 267–277. |
| [10] | Hoogland T, van den Brekel-Dijkstra K, Schubert M, et al. Endoscopic transforaminal discectomy for recurrent lumbar disc herniation:a prospective, cohort evaluation of 262 consecutive cases[J]. Spine(Phila Pa 1976), 2008, 33(9): 973–978. DOI:10.1097/BRS.0b013e31816c8ade |
| [11] | 吴晓东, 叶晓健, 王新伟, 等. 腰椎椎间孔镜手术治疗伴神经根管狭窄的腰椎椎间盘突出症[J]. 脊柱外科杂志, 2015, 13(2): 75–77. DOI:10.3969/j.issn.1672-2957.2015.02.003 |
| [12] | Lewandrowski KU. "Outside-in" technique, clinical results, and indications with transforaminal lumbar endoscopic surgery:a retrospective study on 220 patients on applied radiographic classification of foraminal spinal stenosis[J]. Int J Spine Surg, 2014, 8: 10.14444/1026. |
| [13] | Tender GC, Baratta RV, Voorhies RM. Unilateral removal of pars interarticularis[J]. J Neurosurg Spine, 2005, 2(3): 279–288. DOI:10.3171/spi.2005.2.3.0279 |
| [14] | Ruetten S, Komp M, Merk H, et al. Full-endoscopic interlaminar and transforaminal lumbar discectomy versus conventional microsurgical technique:a prospective, randomized, controlled study[J]. Spine(Phila Pa 1976), 2008, 33(9): 931–939. DOI:10.1097/BRS.0b013e31816c8af7 |
| [15] | Ruetten S, Komp M, Hahn P, et al. Decompression of lumbar lateral spinal stenosis:full-endoscopic, interlaminar technique[J]. Oper Orthop Traumatol, 2013, 25(1): 31–46. DOI:10.1007/s00064-012-0195-2 |
| [16] | Jenis LG, An HS. Spine update:lumbar foraminal stenosis[J]. Spine(Phila Pa 1976), 2000, 25(3): 389–394. DOI:10.1097/00007632-200002010-00022 |
| [17] | Choi KC, Kim JS, Ryu KS, et al. Percutaneous endoscopic lumbar discectomy for L5-S1 disc herniation:transforaminal versus interlaminar approach[J]. Pain Physician, 2013, 16(6): 547–556. |
| [18] | Ahn Y, Lee SH, Park WM, et al. Percutaneous endoscopic lumbar discectomy for recurrent disc herniation:surgical technique, outcome, and prognostic factors of 43 consecutive cases[J]. Spine(Phila Pa 1976), 2004, 29(16): E326–E332. DOI:10.1097/01.BRS.0000134591.32462.98 |
 2019, Vol.17
2019, Vol.17  Issue(2): 100-104
Issue(2): 100-104

