颈椎结核发生率较低,占脊柱结核的3% ~ 5%[1],寰枢椎结核仅占脊柱结核的0.3% ~ 1.0%[2],但其处于颅颈交界处,造成该区域骨质和韧带广泛破坏,严重者导致延髓、脊髓受压,引起神经和呼吸功能障碍[3]。上颈椎结核采取非手术治疗还是直接手术清创尚存争议。Arora等[4]对26例上颈椎结核患者采取非手术治疗,颅骨牵引时间平均为5.9周,牵引后Halo支架固定平均6.9个月,随访时神经功能均有较好恢复,但仍残留上颈椎畸形。手术缩短了制动时间,患者可以早期活动,但增加了创伤和其他感染风险。临床中多节段、大范围的脊柱结核因患者不能耐受手术,通过卧床休息、制动、抗结核药物等非手术治疗后,虽然骨质破坏遗留了严重的陈旧性后凸畸形,但椎管内外脓肿已完全吸收,说明可以通过抗结核药物控制结核发展,如再采取维持脊柱正常解剖结构的举措,就可能避免在结核治愈后出现畸形。
寰枢椎位置深在,常规病灶清除术难以彻底清除病灶,经口咽清创又容易造成混合感染及伤口愈合困难;且上颈椎椎管相对较宽,疾病早期脊髓不易受到压迫,临床上以局部症状表现为主,神经功能损伤出现时间晚且症状相对较轻,为抗结核药物治疗提供了窗口期。基于上述因素,本研究组收治7例上颈椎结核患者,在接受规范抗结核药物治疗基础上,将病灶旷置,根据寰枢椎椎体破坏程度不同,分别采取头颈胸石膏外固定(2例)、单纯后路寰枢椎内固定融合术(3例)及枕颈融合内固定融合术(2例)治疗,治愈结核的同时避免了畸形出现,疗效良好,现报告如下。
1 资料与方法 1.1 一般资料纳入标准:根据病史、临床表现、影像学检查、实验室检查及试验性抗结核治疗确诊为结核;病灶侵犯寰椎、枢椎,无其他跳跃节段病变。排除标准:四肢肌力≤3级;胸部CT检查提示活动性肺结核。根据上述标准纳入2006年1月—2016年5月收治的7例上颈椎结核患者,其中男5例、女2例,年龄8 ~ 60岁;其中寰椎2例,枢椎1例,寰枢椎4例,伴/不伴寰枢关节脱位、寰枕关节脱位。7例均存在不同程度的上颈椎疼痛,2例存在口咽部异物感、吞咽困难,4例存在上肢麻木、肌力轻度下降(≥4级)。X线片、上颈椎薄层CT三维重建及颈椎MRI增强扫描均显示椎体或侧块骨质破坏,病灶周围有明显脓肿和死骨形成,但无脊髓或延髓明显受压。红细胞沉降率(ESR)、C反应蛋白(CRP)等指标均明显升高,结核分枝杆菌T细胞斑点试验(T-SPOT.TB)均阳性,试验性抗结核治疗有效。
1.2 术前准备所有患者均采用规范四联抗结核药物治疗(利福平0.45 g,异烟肼0.3 g,乙胺丁醇0.75 g,吡嗪酰胺0.75 g)。完善影像学检查,评估枕颈关节面、寰枢椎关节面、椎弓根破坏情况以及脓肿压迫延髓或脊髓情况,制订治疗方案。头颈胸石膏固定患者四联抗结核药物治疗3个月后门诊随访;手术患者术前四联抗结核药物治疗3周。
1.3 治疗方法根据Lifeso分型[5]并加以改良后制订治疗方案:Ⅰ期(轻微韧带及骨质破坏,无寰枢椎脱位,寰齿前间距≤3 mm)患者2例,行头颈胸石膏外固定3个月;Ⅱ期(韧带破坏而骨质轻微破坏,伴寰枢椎脱位,寰齿前间距 > 3 mm)以及部分Ⅲ期(病灶未累及双侧枕颈关节面)患者3例,行单纯后路线缆或寰枢椎椎弓根螺钉内固定融合术;部分Ⅲ期(病灶累及双侧枕颈关节面,寰枕关节脱位)患者2例,行枕颈内固定融合术。
2例头颈胸石膏固定患者完成固定后出院,固定时间3个月。
5例手术患者均采用经口气管插管全身麻醉,麻醉成功后患者俯卧于石膏床上,常规术野消毒铺单。于髂后上棘处做2 cm弧形切口,暴露髂骨,用骨凿取单侧皮质骨1块,大小根据植骨范围而定,同时刮取大量松质骨,止血后关闭切口。
单纯后路线缆内固定融合术:由枕骨粗隆至C3棘突做颈后正中5 cm切口,切开皮肤、皮下组织及项韧带,沿枢椎棘突及枕骨粗隆于骨膜下剥离两侧附着的肌肉,逐步显露枕骨、寰枢椎棘突及两侧椎板和侧块,锐性分离枕寰及寰枢间隙软组织。打磨寰椎后弓、枢椎棘突及椎板上骨面植骨面,髂骨块修整为“凹”形。用线缆以Gallie法[6]将植骨块固定于寰椎后弓及枢椎棘突间,检查并透视确认寰枢椎解剖对位、对线良好,内固定及植骨块位置满意。冲洗切口,将松质骨颗粒植入寰椎后弓及枢椎棘突间,逐层关闭切口,留置引流管1根。
单纯后路寰枢椎椎弓根螺钉内固定融合术:切口、显露步骤同线缆内固定融合术。置入寰枢椎椎弓根螺钉,安装连接杆,锁紧螺帽。将双侧寰枢后弓及枢椎棘突充分显露后去皮质,将髂骨块修整为“凹”形,钻孔后丝线固定在连接杆上,检查并透视确认内固定及植骨块位置良好,松质骨颗粒植入寰椎后弓及枢椎棘突间,冲洗、关闭切口,留置引流管1根。
枕颈内固定融合术:切口同线缆内固定融合术,充分显露枕骨、寰椎后弓及枢椎椎板,置入C2~3椎弓根螺钉。安装枕骨板,打磨枕骨及枢椎椎板,将髂骨块修整为“凹”形,钻孔后丝线固定在连接杆上,检查并透视确认枕颈及寰枢椎解剖位置对位、对线良好,内固定及植骨块位置良好。冲洗切口,检查无异物残留、活动性出血,将备好的松质骨植入植骨块与枢椎后结构之间,逐层关闭切口,留置引流管1根。
1.4 术后处理与疗效观察5例手术患者术后预防性应用抗生素24 h,术后48 h在颈托保护下离床活动,术后1周复查颈椎CT及X线片,颈托外固定3个月。所有患者继续四联抗结核药物治疗3个月,复查颈椎CT及MRI后改为三联抗结核药物治疗(利福平0.45 g,异烟肼0.30 g,吡嗪酰胺0.75 g)治疗 > 15个月,定期复查肝肾功能。采用疼痛视觉模拟量表(VAS)评分[7]评估上颈椎疼痛程度;采用日本骨科学会(JOA)评分[8]评估脊髓神经功能,神经功能改善率(%)=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%;采用ESR评估结核控制情况。临床治愈标准[9-10]:①结核中毒症状、患椎疼痛缓解 > 6个月;②ESR、CRP持续正常 > 6个月;③CT显示椎间植骨融合> 6个月;④3个月四联抗结核治疗后12个月内结核病灶无复发。定期随访并复查X线片、CT评价植骨融合情况。
2 结果5例手术治疗患者手术顺利,手术时间(165±32)min,术中出血量(152±45)mL。术后随访18个月~10年,平均38.6个月。随访期间7例患者结核无复发,治疗后18个月达到治愈标准。末次随访时,VAS评分由治疗前(5.3±1.8)分降至(1.6±1.3)分,JOA评分由治疗前(13.5±2.8)分升至(15.9±0.8)分,ESR由治疗前(65.0±12.6)mm/h降至(13.0±2.6)mm/h。末次随访时所有患者均获得骨性融合,未见继发上颈椎骨性畸形。所有患者均无需前路二期清创治疗。典型病例影像学资料见图 1~3。
|
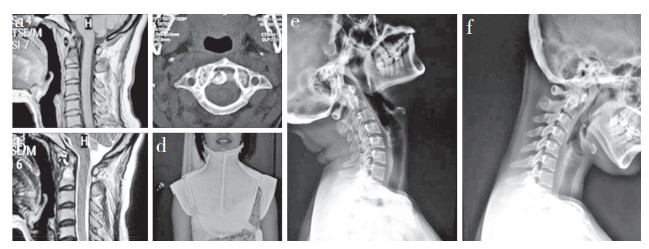
女,29岁 a ~ c:治疗前颈椎MRI及CT检查示寰枢椎呈炎性改变,寰枢椎无脱位 d:头颈胸石膏固定 e,f:治疗1年后颈椎X线片示寰枢椎无脱位 Female, 29 years old a-c:Cervical vertebra MRIs and CT before treatment show inflammatory changes in atlantoaxial and no dislocation d:Plaster fixation of head and neck e, f:Cervical roentgenographs at 1 year after treatment show no atlantoaxial dislocation 图 1 颈胸石膏固定治疗病例影像学资料 Fig. 1 Imaging data of a typical case treated with cervicothoracic plaster fixation |

|
男,8岁 a ~ d:术前影像学资料示枢椎椎体破坏,寰椎向前脱位 e:寰枢椎线缆内固定融合术后18个月X线片示寰枢椎无脱位,植骨融合 Male, 8 years old a-d:Preoperative imaging data show axial vertebral destruction and axial forward dislocation e:Roentgenograph at 18 months after atlantoaxial cable internal fixation and fusion shows no atlantoaxial dislocation with bone grafting fusion 图 2 线缆内固定融合术治疗病例影像学资料 Fig. 2 Imaging data of a typical case treated with atlantoaxial cable internal fixation and fusion |
|
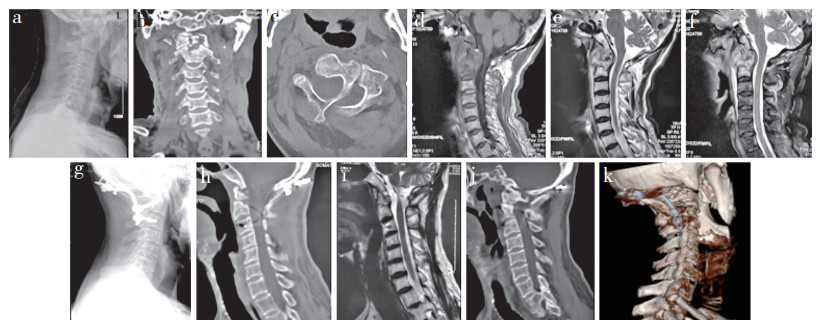
男,59岁 a ~ f:术前影像学资料示寰枢椎破坏、脱位并累及枕颈关节 g ~ k:术后13个月影像学资料示寰枕脱位纠正,脓肿吸收,椎管内无致压物,髂骨块融合 Male, 59 years old a-f:Preoperative imaging data show atlantoaxial destruction and dislocation, and involvement of occipito-cervical joint g-k:Imaging data at postoperative 13 months show correction of atlanto-occipital dislocation, abscess absorption, no compression of spinal canal, and bone grafting fusion 图 3 枕颈融合内固定术治疗病例影像学资料 Fig. 3 Imaging data of a typical case treated with occipital neck internal fixation and fusion |
Chadha等[11]回顾分析13例非手术治疗的上颈椎结核患者资料发现,仅2例出现寰枢椎脱位,认为即使有骨结构的破坏也可首选非手术治疗,手术仅适用于诊断不明或神经功能进行性加重的患者。Teegala等[12]将71例上颈椎结核患者根据颈部活动受限情况、四肢肌力及影像学表现评分分为3级(1级3 ~ 4分,2级5 ~ 6分,3级7 ~ 8分),1、2级予以非手术治疗,3级采用一期前路经口咽入路清创减压并后路固定融合术;非手术治疗患者中82%取得满意疗效,8%因寰枢椎脱位需择期手术。Avisar等[13]推荐制动联合抗结核药物作为治疗伴有神经症状的脊柱结核的主要手段,指出非手术治疗的死亡率显著低于手术治疗。上述资料显示,抗结核药物治疗联合制动可作为治疗脊柱结核的主要方法,结核病灶并不需要彻底清除,残留的结核病灶可通过抗结核药物控制。制动方法分为外固定和内固定,外固定包括Halo支架和头颈胸石膏,可360°限制颈椎活动,但易出现压疮、肌肉萎缩、颈椎僵硬等并发症,患者耐受性差;内固定器械主要有钛缆、椎弓根螺钉等,且结核分枝杆菌相较于其他病原体在金属上形成保护膜的能力较差,即使在金属存在的情况下,结核分枝杆菌对抗结核药物依然敏感[14]。
脊柱结核患者病程较长,结核分枝杆菌毒素长期消耗机体营养,甚至部分患者存在严重结核中毒症状,明显消瘦、食欲不振。实验室检查常伴贫血、低蛋白血症、ESR升高。上颈椎结核的传统手术方式为前路病灶清除并后路内固定融合术,患者接受前路清创手术,增加了创伤和手术时间,术后感染发生率明显升高。Shukla等[15]认为,经口前路手术的目的是神经减压,获取病理组织,而不是彻底清除病变组织。Mandavia等[16]通过后路手术治疗1例寰枢椎结核伴不完全瘫痪患者后认为,单纯后路手术治疗寰枢椎结核可缩短手术时间,降低出血量,减少解剖结构的破坏,并可在直视脊髓和神经根下操作。Chaudhary等[17]报道15例患者上颈椎结核引起齿突骨折,行后路枕颈或寰枢椎内固定融合术,所有患者神经功能均恢复正常。综上,先行一期后路固定融合手术,待抗结核治疗后,调整患者全身营养状况,复查颈椎MRI,如脓肿不能控制,再行前路清创手术,这样可缩短手术时间,减小手术创伤,有利于患者康复。
枕颈部结构特殊,枕骨与寰椎之间主要靠枕寰关节维持,寰枢椎之间主要靠寰枢关节和韧带维持,是颈椎中活动度最大的部位。Goel[18]将上颈椎结核分为三期,一期侵犯寰椎单侧侧块松质骨,二期侵犯单侧寰枢椎关节面,三期侵犯双侧寰枢椎关节面。如结核病灶单纯累及寰椎侧块及枢椎椎体,并未累及关节面和韧带,则上颈椎的稳定性并未破坏,可通过非手术治疗维持上颈椎稳定性;如病灶完全破坏寰齿关节和韧带,会造成寰椎前向脱位;累及寰枢椎关节面,可造成寰枢椎塌陷、旋转、畸形;累及寰枕关节面,则会影响寰枕关节的稳定性。本研究组病例中,如寰齿前间距保持正常位置(≤3 mm),选择非手术治疗,予以头颈胸石膏支具外固定;寰枢椎脱位则考虑手术。在治疗方案设计中,本研究组改良了Lifeso分类法,如结核病灶未破坏双侧枕寰关节面,予以寰枢椎线缆或椎弓根螺钉内固定融合术,如结核病灶侵犯双侧枕寰关节面则予以枕颈融合。结核病灶破坏了上下椎体终板以及关节面,最终导致关节面间骨与骨的接触,制动后关节面均获得有效融合。
综上,上颈椎结核由于发生率低但部位深在,前路病灶清除及植骨融合难度大、风险高、术后并发症多,将结核病灶旷置,通过稳定上颈椎并结合规范化抗结核药物治疗,可控制结核病灶的发展。本研究组病例均获得临床治愈,同时防止了枕颈区畸形的出现,为安全治疗上颈椎结核提供了一种新的治疗思路。
| [1] |
He M, Xu H, Zhao J, et al. Anterior debridement, decompression, bone grafting, and instrumentation for lower cervical spine tuberculosis[J]. Spine J, 2014, 14(4): 619-627. DOI:10.1016/j.spinee.2013.06.076 |
| [2] |
Edwards RJ, David KM, Crockard HA. Management of tuberculomas of the craniovertebral junction[J]. Br J Neurosurg, 2000, 14(1): 19-22. DOI:10.1080/02688690042852 |
| [3] |
韦峰, 刘晓光, 刘忠军, 等. 上颈椎结核的诊断与治疗[J]. 中国脊柱脊髓杂志, 2011, 21(10): 802-806. DOI:10.3969/j.issn.1004-406X.2011.10.04 |
| [4] |
Arora S, Sabat D, Maini L, et al. The results of nonoperative treatment of craniovertebral junction tuberculosis:a review of twenty-six cases[J]. J Bone Joint Surg Am, 2011, 93(6): 540-547. DOI:10.2106/JBJS.J.00634 |
| [5] |
Lifeso R. Atlanto-axial tuberculosis in adults[J]. J Bone Jiont Surg Br, 1987, 69(2): 183-187. |
| [6] |
Gallie WE. Fractures and dislocations of the cervical spine[J]. Am J Surg, 1939, 46(3): 495-499. DOI:10.1016/S0002-9610(39)90309-0 |
| [7] |
Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127-1131. |
| [8] |
Yonenobu K, Wada E, Tanaka T, et al. Japanese Orthopaedic Association Cervical Myelopathy Evaluation Questionnaire(JOACMEQ):Part 2. Endorsement of the alternative item[J]. J Orthop Sci, 2007, 12(3): 241-248. DOI:10.1007/s00776-007-1119-0 |
| [9] |
张宏其, 王龙杰, 唐明星, 等. 单纯后路、单纯前路或前后联合入路治疗成人胸椎结核的中期疗效分析[J]. 中华骨科杂志, 2016, 36(11): 641-650. DOI:10.3760/cma.j.issn.0253-2352.2016.11.001 |
| [10] |
郭华, 许正伟, 郝定均, 等. 合并窦道形成的复发性复杂脊柱结核的复发原因分析和临床治疗[J]. 中华骨科杂志, 2014, 34(2): 162-170. DOI:10.3760/cma.j.issn.0253-2352.2014.02.011 |
| [11] |
Chadha M, Agarwal A, Singh AP. Craniovertebral tuberculosis:a retrospective review of 13 cases managed conservatively[J]. Spine(Phila Pa 1976), 2007, 32(15): 1629-1634. DOI:10.1097/BRS.0b013e318074d41e |
| [12] |
Teegala R, Kumar P, Kale SS, et al. Craniovertebral junction tuberculosis:a new comprehensive therapeutic strategy[J]. Neurosurgery, 2008, 63(5): 946-955. DOI:10.1227/01.NEU.0000327696.77814.1E |
| [13] |
Avisar E, Smorgick Y, Mirovsky, et al. Treatment for Pott's disease with neurological complication[J]. Harefuah, 2011, 150(5): 480-483, 488-489. |
| [14] |
Oga M, Arizono T, Takasita M, et al. Evaluation of the risk of instrumention as a foreign body in spinal tuberculosis. Clinical and biological study[J]. Spine (Phila Pa 1976), 1993, 18(13): 1890-1894. DOI:10.1097/00007632-199310000-00028 |
| [15] |
Shukla D, Mongia S, Devi BI, et al. Management of craniovertebral junction tuberculosis[J]. Surg Neurol, 2005, 63(2): 101-106. DOI:10.1016/j.surneu.2004.03.019 |
| [16] |
Mandavia R, Fox R, Meir A. Atlantoaxial TB with paralysis:posterior-only cervical approach with good results[J]. JRSM Open, 2017, 8(6): 2054270417697866. |
| [17] |
Chaudhary K, Potdar P, Bapat M, et al. Structural odontoid lesions in craniovertebral tuberculosis:a review of 15 cases[J]. Spine(Phila Pa 1976), 2012, 37(14): E836-E843. DOI:10.1097/BRS.0b013e31824a4c8f |
| [18] |
Goel A. Tuberculosis of craniovertebral junction:role of facets in pathogenesis and treatment[J]. J Craniovertebr Junction Spine, 2016, 7(3): 129-130. DOI:10.4103/0974-8237.188418 |
 2019, Vol.17
2019, Vol.17  Issue(5): 324-328
Issue(5): 324-328


