2. 山东中医药大学附属医院骨科, 济南 250014
2. Department of Orthopaedics, Affiliated Hospital of Shandong University of Traditional Chinese Medicine, Jinan 250014, Shandong, China
颈椎后路椎管扩大椎板成形术在治疗多节段脊髓型颈椎病(MCSM)方面已被广大学者所接受[1-2],其通过扩大椎管使脊髓向背侧移位,达到解除脊髓压迫的目的[3]。传统的椎管扩大椎板成形术缺乏可靠的内固定,术后疗效不易维持,且轴性症状、开门侧再关门等并发症发生率较高[4]。目前椎管扩大椎板成形术合并各种内固定术,如单开门椎管扩大椎板成形术并微型钛板内固定和双开门椎管扩大椎板成形术并LA椎板夹内固定等已应用于临床。微型钛板内固定系统由O’Brien等[5]提出,适用于单开门椎管扩大椎板成形术,术中以一侧椎板为铰链,掀开另一侧并用微型钛板固定,属于偏心性扩大内固定系统;LA椎板夹内固定系统适用于椎管扩大椎板成形术[6],术中纵向劈开棘突并用LA椎板夹固定,可对称性扩大椎管。2种内固定系统均可在术后提供即刻稳定性,较传统椎管扩大椎板成形术明显降低了术后开门侧再关门率及轴性症状的发生率。本研究对2种术式治疗MCSM的临床疗效进行对比分析,以期为MCSM临床术式的选择提供参考依据。
1 资料与方法 1.1 一般资料回顾性分析2015年4月—2017年9月山东中医药大学附属医院采用后路单开门椎管扩大椎板成形术并微型钛板内固定术(31例,单开门组)和双开门椎管扩大椎板成形术并LA椎板夹内固定术(30例,双开门组)治疗的MCSM患者临床资料。所有患者术前均行颈椎正侧位和过伸过屈位X线片、CT、MRI等影像学检查,明确诊断为MCSM。2组患者术前一般资料差异无统计学意义(P > 0.05,表 1),具有可比性。单开门组年龄44 ~ 76(56.52±7.42)岁,其中男22,女9例;双开门组44 ~ 73(55.67±6.70)岁,其中男23,女7例。单开门组共91个节段行内固定,其中左侧50例,右侧41例;双开门组共87个节段行内固定。
|
|
表 1 一般资料 Tab. 1 General data |
所有手术均由同一组医师完成,患者全身麻醉后取俯卧位,Mayfield头架固定后依次切开皮肤、皮下、深筋膜,自棘突向两侧分离椎旁肌。
单开门组暴露手术部位后,用棘突咬骨剪剪除C3~7棘突。症状重侧为开门侧,对侧为铰链侧。在铰链侧小关节内缘的椎板处用超声骨刀去除椎板外层骨皮质,保留内层骨皮质,做1个纵行骨槽,开门侧在小关节内缘椎板相应位置全层切开椎板,向铰链侧小心掀开,分离硬膜与黄韧带与椎板的粘连,开门宽度10 ~ 14 mm。用钛板模具试模后选用合适长度的微型钛板(强生,美国),分别在开门侧块及椎板上置入2枚及1 ~ 2枚合适大小螺钉固定钛板,探查确认C2水平硬膜囊膨隆无卡压。C形臂X线机透视确定微型钛板位置无误后,冲洗伤口,彻底止血,置引流管,清点器械无误后逐层缝合切口。
双开门组显露C3~7椎板,咬除C3~7棘突,用超声骨刀于双侧小关节内缘磨槽至椎板内层皮质,再以超声骨刀小心自C3~7椎板正中全层切开。以双侧骨槽为门轴,将椎板向两侧打开,根据开门程度选择相应宽度的LA椎板夹(Spineart,瑞典)。再根据椎板厚度选择安置方式,薄椎板直接夹住两侧椎板并敲击固定至合适深度,厚椎板使用开路锥在椎板横断面的松质骨上打孔,形成进入通道,再将合适宽度椎板夹打入夹紧,探查确认C2水平硬膜囊膨隆无卡压。C形臂X线机透视确定内固定位置良好后,冲洗伤口,彻底止血,置引流管,清点器械无误后逐层缝合切口。
2组患者术后常规使用激素保护脊髓,48 h内拔除引流管,卧床2 d,佩戴颈托2个月。
1.3 观察指标记录2组患者手术时间、出血量及引流量,术后2 d拔除引流管后行颈椎正侧位X线及CT检查。2组患者影像学资料均由Infinitt PACS系统测量并收集,根据患者术前、术后3个月X线片,测量C2~7 Cobb角[7]及C2~7矢状位平衡(SVA)[8]。所有患者均于术后1个月、3个月、1年、2年或感觉不适时进行门诊复查,采用日本骨科学会(JOA)评分[9]改善率评价患者术后神经功能改善情况,JOA评分改善率(%)=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%,并参照曾岩等[10]提出的标准记录轴性症状及C5神经根麻痹的发生情况。
1.4 统计学处理所有影像学测量由2名骨科医师独立完成,计量数据取平均值,等级资料如评价不一致则由高年资影像学医师裁决,所有数据采用SPSS 19.0软件进行统计学分析,计量资料根据资料分布类型采用t检验或秩和检验;计数资料采用χ2检验;以P < 0.05为差异有统计学意义。
2 结果所有患者随访12 ~ 41个月,平均24.2个月。2组均未发生伤口延迟愈合、脑脊液漏、神经功能损伤等并发症,也无螺钉松动,内固定物断裂、移位等情况。双开门组出血量和引流量都明显低于单开门组,手术时间高于单开门组,差异均有统计学意义(P < 0.05,表 2)。术后2组患者神经功能均显著改善,术后3个月及末次随访时2组JOA改善率差异无统计学意义(P > 0.05,表 2)。2组患者术后C2~7 Cobb角及C2~7 SVA与术前相比,差异均无统计学意义(P > 0.05,表 2),组间比较差异也无统计学意义(P > 0.05,表 2)。单开门组发生轴性疼痛9例,后凸畸形8例,C5神经根麻痹1例,血管损伤1例。双开门组发生轴性疼痛5例,后凸畸形5例。典型病例影像学资料见图 1,2。
|
|
表 2 统计数据 Tab. 2 Statistical data |
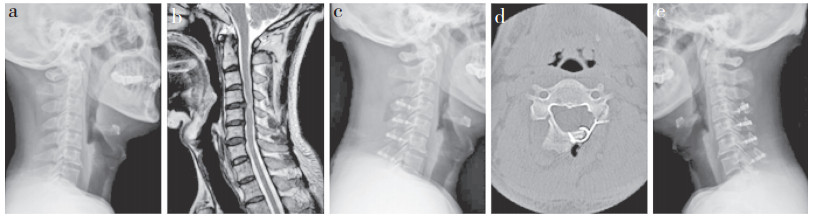
|
a:术前侧位X线片示颈椎生理曲度变直 b:术前MRI示C3~7节段椎间盘突出,压迫颈髓,C4/C5椎间盘水平处颈髓变性 c:术后3个月侧位X线片示内固定位置良好 d:术后3个月横断面CT示内固定位置良好,椎管空间扩大 e:末次随访侧位X线片示内固定位置良好 a:Preoperative lateral roentgenograph shows that cervical curvature becoming straight b:Preoperative MRI shows C3-7 segment disc herniation, compression of cervical spinal cord and degeneration of cervical spinal cord at C4/C5 disc c:Lateral roentgenograph at preoperative 3 months shows good internal fixation position d:Cross CT at preoperative 3 months shows good internal fixation position and enlarged spinal canal space e:Lateral roentgenograph at final follow-up shows good internal fixation position 图 1 单开门组典型病例影像学资料 Fig. 1 Imaging data of a typical case in single-door group |
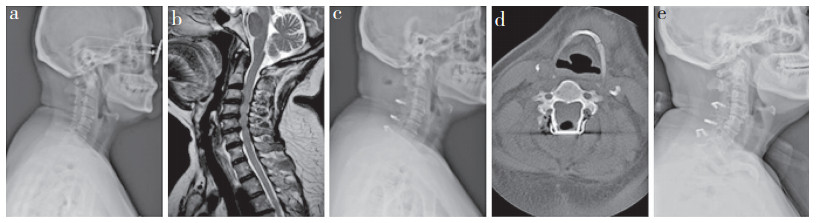
|
a:术前侧位X线片示颈椎骨质增生明显 b:术前MRI示C3~7节段椎间盘突出,压迫颈髓 c:术后3个月侧位X线片示内固定位置良好 d:术后3个月横断面CT示内固定位置良好,椎管空间扩大 e:末次随访侧位X线片示内固定位置良好 a:Preoperative lateral roentgenograph shows obvious hyperplasia of cervical vertebrae b:Preoperative MRI shows C3-7 segment disc herniation, compression of cervical spinal cord c:Lateral roentgenograph at preoperative 3 months shows good internal fixation position d:Cross CT at preoperative 3 months shows good internal fixation position and enlarged spinal canal space e:Lateral roentgenograph at final follow-up shows good internal fixation position 图 2 双开门组典型病例影像学资料 Fig. 2 Imaging data of a typical case in double-door group |
MCSM是临床常见颈椎疾患,当脊髓前方受压为主时可选择颈前路手术[10];当脊髓压迫≥3个节段且伴有椎管狭窄或跨越2个节段的连续型后纵韧带骨化时宜选择后路手术[11]。颈椎后路椎管扩大椎板成形术的操作大部分在椎管外进行,比单纯椎板切除和椎板切除并融合术安全,且并发症少,有利于维持颈椎的术后稳定性[12]。颈椎后路单开门椎管扩大椎板成形术并微型钛板内固定及双开门椎管扩大椎板成形术并LA椎板夹内固定可有效扩大椎管矢状径,解除对脊髓或神经根的压迫,并维持椎板开门状态,患者术后早期可进行功能锻炼,还可降低术后远期颈椎轴性症状发生率,是治疗MCSM的安全有效术式[6, 13]。本研究2组患者术后3个月及末次随访时JOA评分均较术前显著提高,提示2种术式均可有效扩大椎管矢状径,解除脊髓或神经压迫。
颈椎术后常出现三角肌瘫痪、肩部牵扯痛及感觉减退等C5神经根麻痹症状[14],本研究中仅单开门组发生1例C5神经根麻痹,可能与单开门术式从症状侧扩大椎管,造成脊髓不对称漂移,牵拉对侧神经根有关。有研究发现,颈椎单开门术后C5神经根麻痹大多发生在铰链侧,多与术后脊髓后移、颈神经根受牵拉卡压在小关节处导致神经根栓系有关[15]。有研究认为椎板开门变化角度控制在15° ~ 30°,不仅可获得较好的临床疗效,还可降低铰链侧C5神经根麻痹的发生率[16]。笔者认为,单开门角度可控制在20° ~ 30°,开门侧应靠近关节突内侧缘切开骨槽,这样不仅可有效减压脊髓、保护小关节稳定性,还可防止脊髓向开门侧过分斜向漂移牵拉铰链侧神经根,降低C5神经根麻痹发生率。双开门术中应适当咬除棘突,保留棘突3 ~ 5 mm,棘突保留过大易造成椎板开门角度较小,椎管扩大不明显;棘突保留过小则易造成椎板开门角度过大,椎管矢状径扩大明显,增大C5神经根麻痹的发生率。此外,还应根据术前横断面CT选择合适大小的椎板夹并在术中垂直椎板固定。
Kawaguchi等[17]发现患者在颈椎后路椎管扩大椎板成形术后常遗留长期的颈部及肩背部疼痛,并伴有酸胀、僵硬、沉重感和肌肉痉挛等轴性症状。其发生的确切机制目前尚无定论,有学者认为,后路椎管扩大椎板成形术破坏了脊柱后方的生物力学三角,影响颈椎载荷传递的功能,使头颈负重轴前移,导致颈椎生理弯曲减小或后凸畸形,发生轴性症状[18]。单开门椎管扩大椎板成形术并微型钛板内固定椎板提供了较好的初始稳定性,可有效预防术后开门角度丢失,对门轴侧起到稳定作用,可早期行颈部肌肉康复训练,减少术后轴性症状的产生[19]。双开门椎管扩大椎板成形术并LA椎板夹内固定通过将两侧椎板向两边对称外展固定获得近似于正常脊髓圆柱形减压空间,使术中剥离的不同层次的椎旁肌术后能够对称生长,有效防止瘢痕及组织间粘连,减少术后轴性症状的发生[20]。目前2种术式轴性症状的发生率报道并不一致[21-22],本研究中,2组患者术后轴性症状及后凸畸形发生率虽无明显差异,但单开门组仍较多,可能与单开门术式钛板固定后颈部肌肉不对称附着在颈椎后柱两侧且缝合时双侧肌群受力不等影响颈部后伸肌群有关;双开门组可较完整地恢复颈椎后柱双侧椎板对称度,更好地保持颈部双侧肌肉附着曲度,对颈部后伸肌群影响较小。2组术后C2~7 SVA均有增大趋势,提示2种术式均对颈部后伸肌群造成不同程度的影响,其远期矢状面不平衡及轴性症状发生率还有待进一步观察。本研究组术中发现,C3椎板大都薄弱或过于短小,无法安放适当大小的钛板并牢固固定;因此,术中尽量少剥离椎旁肌肉、保护好C3~7棘突间韧带及半棘肌附着点的同时,可切除C3症状重侧椎板或间断置板,减少出血及操作时间[23],不仅可充分减压、固定牢固、降低费用,还可尽可能保护患者颈部后伸肌群、减少术后颈部生理弯曲减小甚至后凸畸形的发生率。
有研究表明,开门铰链侧椎板的稳定及其良好的骨性愈合是维持椎板开门状态、保障神经功能恢复的重要因素[24]。如果铰链侧椎板处于不稳定状态,在外力作用及周围组织的牵拉下可能发生椎板断端向椎管内移位塌陷刺伤脊髓,或造成椎管再狭窄而压迫脊髓[25]。本研究术中发生铰链侧断裂时,均减小开门角度并牢固固定,患者术后大都无相关神经症状;虽复查时未行CT检查,无法判定最终融合情况,但患者术后神经症状均明显改善并维持良好。可能原因是微型钢板为刚性固定[26],术中可即刻稳定,断裂铰链侧在出血机化基础上形成一层纤维覆膜,既为铰链侧提供相当的稳定性,又可防止患者颈部过度屈曲运动时锐利的骨折端内陷刺伤颈部脊髓或神经根[27]。因此,当术中发现铰链侧断裂时可适当延长患者卧床时间及颈托制动的时间。
本研究表明,单开门较双开门术式有更多的出血量及引流量,且术后轴性症状及后凸畸形发生率较高。但双开门术式复杂,手术操作时间较长,且费用昂贵,这也限制了该术式在临床的应用。临床应结合患者病情及术者手术熟练程度选择最为适宜的手术方案。另外,本研究为回顾性研究,且样本量少,随访时间短,JOA评分及矢状位参数远期变化趋势还需进一步临床观察研究。
| [1] |
Hirabayashi K, Miyakawa J, Satomi K, et al. Operative results and postoperative progression of ossification among patients with ossification of cervical posterior longitudinal ligament[J]. Spine(Phila Pa 1976), 1981, 6(4): 354-364. DOI:10.1097/00007632-198107000-00005 |
| [2] |
Chiba K, Ogawa Y, Ishii K, et al. Long-term results of expansive open-door laminoplasty for cervical myelopathy-average 14-year follow-up study[J]. Spine (Phila Pa 1976), 2006, 31(26): 2998-3005. DOI:10.1097/01.brs.0000250307.78987.6b |
| [3] |
Suda K, Abumi K, Ito M, et al. Local kyphosis reduces surgical outcomes of expansive open-door laminoplasty for cervical spondylotic myelopathy[J]. Spine (Phila Pa 1976), 2003, 28(12): 1258-1262. |
| [4] |
Matsumoto M, Watanabe K, Tsuji T K, et al. Risk factors for closure of lamina after open-door laminoplasty[J]. J Neurosurg Spine, 2008, 9(6): 530-537. DOI:10.3171/SPI.2008.4.08176 |
| [5] |
O'Brien MF, Peterson D, Casey AT, et al. A novel technique for laminoplasty augmentation of spinal canal area using titanium miniplate stabilization. A computerized morphometric analysis[J]. Spine(Phila Pa 1976), 1997, 21(4): 474-483. |
| [6] |
辛健, 薛海鹏, 徐展望. 颈椎后路双开门椎板成形术LA椎板夹的临床应用[J]. 中国脊柱脊髓杂志, 2015, 25(1): 88-89. DOI:10.3969/j.issn.1004-406X.2015.01.15 |
| [7] |
王涛, 周理乾, 孙孟锟, 等. 6种颈椎曲度测量方法的可信度及可重复性比较[J]. 中国脊柱脊髓杂志, 2015, 25(4): 323-327. DOI:10.3969/j.issn.1004-406X.2015.04.07 |
| [8] |
赵文奎, 于淼, 韦峰, 等. 无症状成人颈椎矢状位曲度分析及其与全脊柱矢状位参数的关系[J]. 中国脊柱脊髓杂志, 2015, 25(3): 231-238. DOI:10.3969/j.issn.1004-406X.2015.03.08 |
| [9] |
Yonenobu K, Abumi K, Nagata K, et al. Interobserver and intraobserver reliability of the Japanese Orthopaedic Association scoring system for evaluation of cervical compression myelopathy[J]. Spine(Phila Pa 1976), 2001, 26(17): 1890-1895. DOI:10.1097/00007632-200109010-00014 |
| [10] |
曾岩, 党耕町, 马庆军. 颈椎前路术后融合节段曲度变化与轴性症状和神经功能的相关性研究[J]. 中国脊柱脊髓杂志, 2004, 14(9): 8-11. |
| [11] |
袁文, 徐盛明, 王新伟, 等. 前路分节段减压植骨融合术治疗多节段颈椎病的疗效分析[J]. 中国脊柱脊髓杂志, 2006, 16(2): 95-98. DOI:10.3969/j.issn.1004-406X.2006.02.003 |
| [12] |
Labelle H, Mac-Thiong JM, Roussouly P. Spino-pelvic sagittal balance of spondylolisthesis:a review and classification[J]. Eur Spine J, 2011, 20(Suppl 5): 641-646. |
| [13] |
张贤, 朱云荣, 汤建华, 等. Centerpiece钛板在颈椎单开门椎管扩大成形术中的应用[J]. 脊柱外科杂志, 2015, 13(2): 94-97. DOI:10.3969/j.issn.1672-2957.2015.02.008 |
| [14] |
何高, 张建湘, 申才良, 等. 颈椎病术后第5颈椎神经根麻痹的临床研究[J]. 中华外科杂志, 2005, 43(12): 781-783. DOI:10.3760/j:issn:0529-5815.2005.12.006 |
| [15] |
Hasegawa K, Homma T, Chiba Y. Upper extremity palsy following cervical decompression surgery results from a transient spinal cord lesion[J]. Spine (Phila Pa 1976), 2007, 32(6): E197-E202. DOI:10.1097/01.brs.0000257576.84646.49 |
| [16] |
孙天威, 张杭, 卢守亮, 等. 颈椎单开门椎管扩大成形术椎板开门角度对脊髓型颈椎病疗效的影响[J]. 中国脊柱脊髓杂志, 2012, 22(1): 8-13. DOI:10.3969/j.issn.1004-406X.2012.01.02 |
| [17] |
Kawaguchi Y, Kanamori M, Ishihara H, et al. Minimum 10-year followup after en bloc cervical laminoplasty[J]. Clin Orthop Relat Res, 2003(411): 129-139. |
| [18] |
Hashimoto M, Mochizuki M, Aiba A, et al. C5 palsy following anterior decompression and spinal fusion for cervical degenerative diseases[J]. Eur Spine J, 2010, 19(10): 1702-1710. DOI:10.1007/s00586-010-1427-5 |
| [19] |
郑博隆, 郝定均, 杨小彬, 等. 单开门椎板成形术和椎板切除并侧块螺钉内固定术治疗颈椎后纵韧带骨化症的疗效比较[J]. 脊柱外科杂志, 2018, 16(1): 14-21. DOI:10.3969/j.issn.1672-2957.2018.01.004 |
| [20] |
Lin Q, Zhou X, Wang X, et al. A comparison of anterior cervical discectomy and corpectomy in patients with multilevel cervical spondylotic myelopathy[J]. Eur Spine J, 2012, 21(3): 474-481. DOI:10.1007/s00586-011-1961-9 |
| [21] |
陶裕川. 颈椎后路单开门与双开门椎管扩大成形术治疗多节段脊髓压迫症临床疗效对比分析[J]. 临床和实验医学杂志, 2015, 14(5): 403-405. DOI:10.3969/j.issn.1671-4695.2015.05.024 |
| [22] |
王玺, 李钦亮, 刘艺, 等. 颈椎后路单、双开门椎管成形术治疗多节段脊髓型颈椎病的临床比较[J]. 颈腰痛杂志, 2012, 33(2): 88-91. DOI:10.3969/j.issn.1005-7234.2012.02.002 |
| [23] |
李仁春, 金耀清, 张宠惠, 等. 颈椎椎管扩大术椎内静脉丛出血问题分析(附5例报告)[J]. 中华骨科杂志, 1995, 15(3): 185. DOI:10.3760/j.issn:0253-2352.1995.03.007 |
| [24] |
Komagata M, Inahata Y, Nishiyama M, et al. Treatment of myelopathy due to cervicothoracic OPLL via open door laminoplasty[J]. J Spinal Disord Tech, 2007, 20(5): 342-346. DOI:10.1097/BSD.0b013e31802dc5a0 |
| [25] |
Lee DH, Park SA, Kim NH, et al. Laminar closure after classic Hirabayashi open-door laminoplasty[J]. Spine (Phila Pa 1976), 2011, 36(25): E1634-E1640. DOI:10.1097/BRS.0b013e318215552c |
| [26] |
Woods BI, Hohl J, Lee J, et al. Laminoplasty versus laminectomy and fusion for multilevel cervical spondylotic myelopathy[J]. Clin Orthop Relat Res, 2011, 469(3): 688-695. DOI:10.1007/s11999-010-1653-5 |
| [27] |
陈华, 刘浩, 邹黎, 等. 不同固定方法对颈椎单开门椎管扩大成形术铰链侧骨断端愈合的影响[J]. 中国脊柱脊髓杂志, 2013, 23(7): 599-605. DOI:10.3969/j.issn.1004-406X.2013.07.05 |
 2019, Vol.17
2019, Vol.17  Issue(5): 329-334
Issue(5): 329-334


