2. 海军军医大学附属长征医院骨科, 上海 200003;
3. 台州市第一人民医院骨科, 台州 318020
2. Department of Orthopaedics, Changzheng Hospital, Navy Medical University, Shanghai 200003, China;
3. Department of Orthopaedics, Taizhou First People's Hospital, Taizhou 318020, Zhejiang, China
融合术是治疗腰椎退行性疾病的常用方法,广泛应用于临床。为了提高椎间融合率及减少术后并发症,融合术从传统的后路腰椎椎间融合术(PLIF)和经椎间孔入路腰椎椎间融合术(TLIF),逐渐向微创化发展,包括微创经椎间孔入路腰椎椎间融合术(MIS-TLIF)、侧方腰椎椎间融合术(LLIF)和斜侧方入路腰椎椎间融合术(OLIF)等[1]。
LLIF避免了PLIF、TLIF和MIS-TLIF等对腰椎后方结构的破坏及对硬膜囊、神经根的干扰,但经腰大肌入路操作显著增加了腰大肌及腰丛神经损伤的风险[2-5]。OLIF从左侧腰大肌和腹主动脉之间进入椎体侧方,安放工作通道,手术创伤小、恢复快,适用于腰椎退行性疾病等需行前方减压融合的情况[6]。各种术式均有其各自的优缺点,临床上应根据患者的病变特点,严格掌握手术适应证,选择最佳的手术方式,以期获得最大的疗效。
本研究为比较OLIF与TLIF治疗DLS的近期疗效,回顾性分析2018年1月—2018年6月海军军医大学附属长征医院收治的30例采用OLIF/TLIF治疗的DLS病例临床资料,现报告如下。
1 资料与方法 1.1 一般资料纳入标准:①L3~5Ⅰ度DLS,有腰痛病史,动力位X线片示腰椎不稳,伴/不伴包容性椎间盘突出、黄韧带肥厚或椎管狭窄;②OLIF拟融合节段横断位MRI示腰大肌与大血管距离 > 1 cm。排除标准:①椎间盘脱出、游离、钙化,黄韧带钙化等引起骨性椎管、椎间孔狭窄及后方小关节融合等;②发育性椎管狭窄;③骨质疏松(骨密度T值< -2.5);④病态肥胖,体质量指数(BMI) > 35 kg/m2;⑤脊柱畸形;⑥既往腹部手术史,左侧腹膜后区有较大的瘢痕形成。
根据以上标准共纳入患者30例,其中采用OLIF治疗15例(OLIF组)、采用TLIF治疗15例(TLIF组)。所有患者均行单节段融合并钉棒系统内固定。2组一般临床资料差异无统计学意义(P > 0.05),具有可比性(表 1)。
|
|
表 1 一般资料 Tab. 1 General information |
患者全身麻醉后取右侧卧位,左侧在上,右下肢伸直,左下肢屈髋屈膝,放松腰大肌。在标准侧方固定体位下用C形臂X线机定位椎体及椎间隙,体表标记解剖结构及手术切口。消毒铺单后,椎间盘中点腹侧4 ~ 6 cm处做纵切口,长约4 cm。切开皮肤、皮下组织及腹外斜肌筋膜,沿腹外斜肌、腹内斜肌及腹横肌肌纤维方向由浅入深钝性分离,进入腹膜后间隙,可用示指沿腹壁内侧向后探及腰大肌,用示指或钝性器械分离腹膜组织,包括在腹膜上形成反折的输尿管和椎体前方腰大肌前部的腹膜后脂肪,小心将探针插入椎间隙,在导丝或初始扩张器在位并嵌入套管牢固固定后,再次透视确认定位无误后使用扩张器套件序贯撑开腹部肌肉纤维,选择安装合适的扩张通道,切开纤维环,去除髓核,处理终板软骨,切断对侧纤维环,安装试模。透视确定Cage大小及位置后置入椎间融合器,透视确认Cage位置居中,椎间隙部分撑开,生理曲度部分恢复,滑脱复位。在上下椎体各置入1枚螺钉,双皮质固定,透视确认螺钉位置良好,逐层闭合伤口。
1.2.2 TLIF患者全身麻醉后取俯卧位,在病变椎间隙做后正中切口,由浅入深逐层分离,按照人字嵴定位方法确定进钉点。依次用尖锥开口,开路器开路,探子探查椎弓根四壁完整后,置入合适直径及长度椎弓根螺钉,用C形臂X线机透视,确认满意后,用骨刀将部分下椎板、下关节突及部分上关节突尖部离断,充分减压椎间孔;切除上关节时应注意避免损伤上位出口神经根,视椎管狭窄程度咬除上下椎板边缘,清除椎管背侧黄韧带,充分减压椎管。用剥离子将硬膜囊及行走根向内侧牵开,电凝止血充分显露后方纤维环及突出椎间盘,尖刀切开纤维环,依次使用椎间撑开器及刮刀清除突出的椎间盘组织,终板刮勺刮除终板,测量椎间高度,将咬除的椎板、关节突做成颗粒状填入椎间隙及融合器,压紧骨松质,置入椎间融合器,后方用椎弓根钉棒系统内固定,在剥离硬膜囊、探查神经根时要严密保护,避免损伤,术中重点探查行走根松紧度,确保行走根减压充分,神经根处于松弛状态。本组根据患者病变特点选择单侧或双侧椎管减压,大量生理盐水冲洗后放置引流管,逐层缝合切口。
2组手术均由同一手术组完成。
1.3 术后处理术后预防性使用抗生素≤48 h。OLIF术后1 d可佩戴腰围下床活动,TLIF术后2 d拔除引流管后佩戴腰围下床活动,腰围佩戴3个月。术后1 d及1、3、6、12个月复查腰椎正侧位X线片,末次随访时行CT检查。
1.4 观察指标记录2组手术时间、术中出血量。在末次随访CT上观察内固定有无松动、移位、断裂,椎间融合器有无下沉等。椎间融合标准为冠状面及矢状面CT可见融合器与上下终板接触部位融合,上下终板线消失。由2名医师在术前、术后1 d和末次随访影像学资料上测量椎间高度及椎间孔高度,结果取二者平均值;椎间高度为侧位X线片上椎体前、后缘及椎体中间三者高度平均值。术前、术后1 d和末次随访时采用疼痛视觉模拟量表(VAS)评分[7]评估腰腿疼痛程度,采用Oswestry功能障碍指数(ODI)[8]评估术后功能恢复情况。
1.5 统计学处理采用SPSS 18.0软件对数据进行统计学分析,计量资料用x±s表示,2组患者手术时间、术中出血量、VAS评分、ODI采用独立样本t检验,手术前后VAS评分、ODI采用配对t检验;以P < 0.05为差异有统计学意义。
2 结果所有手术顺利完成。所有患者随访(8.5±2.3)个月,末次随访时OLIF组均获得椎间融合,TLIF组1例未完全融合。OLIF组手术时间、术中出血量均低于TLIF组,差异有统计学意义(P < 0.05,表 2)。2组术后1 d及末次随访VAS评分、ODI均较术前显著改善,差异有统计学意义(P < 0.05,表 2);术后1 d及末次随访VAS评分组间相比差异无统计学意义(P > 0.05,表 2);OLIF组术后1 d及末次随访ODI优于TLIF组,差异有统计学意义(P < 0.05,表 2)。2组术后1 d及末次随访椎间孔高度及椎间高度均较术前明显改善,且术后1 d时OLIF组优于TLIF组,差异均有统计学意义(P < 0.05,表 2)。
|
|
表 2 临床疗效 Tab. 2 Clinical efficacy |
OLIF组发生交感干损伤1例,术后出现下肢痛温觉改变,术后3个月完全恢复。TLIF组术中发生行走根牵拉性损伤1例,出现相应支配节段麻木加重,术后2个月恢复;术后伤口浅表感染1例,予以抗感染治疗后痊愈;术后1个月复查时发现椎间融合器下沉1例。末次随访时,所有患者影像学检查未见内固定松动。2组患者典型病例影像学资料见图 1,2。
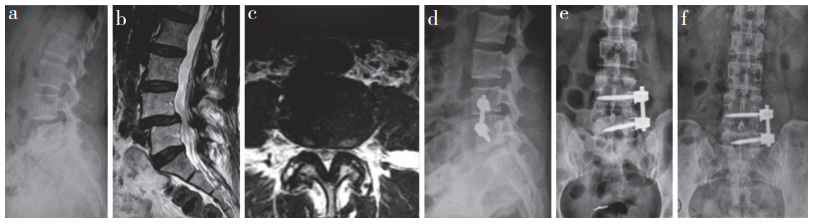
|
a:术前侧位X线片示L4Ⅰ度滑脱 b:术前矢状位MRI示L4Ⅰ度滑脱,后方黄韧带肥厚,相应节段椎管狭窄 c:术前横断面MRI示L4节段椎管狭窄,椎体前缘左侧腰大肌与腹主动脉间距 > 1 cm d,e:术后1 d正侧位X线片示椎间高度恢复,滑脱复位,融合器位置良好,侧方皮质螺钉过双侧皮质,长度及位置良好 f:术后6个月正位X线片示椎间融合 a:Preoperative lateral roentgenograph shows L4 I degree spondylolisthesis b:Preoperative sagittal MRI shows L4 I degree spondylolisthesis, posterior ligamentum flavum hypertrophy and corresponding spinal stenosis c:Preoperative cross-sectional MRI shows L4 stenosis and interval between left psoas major muscle and abdominal aorta at anterior edge of vertebral body > 1 cm d, e:Anteroposterior and lateral roentgenographs at postoperative 1 d show that intervertebral height has been restored, spondylolisthesis reduced, Cage is in good position, and lateral cortical screw passes through bilateral cortex with good length and position f:Lateral roentgenograph at postoperative 6 months shows intervertebral fusion 图 1 OLIF组典型病例影像学资料 Fig. 1 Imaging data of a typical case in OLIF group |
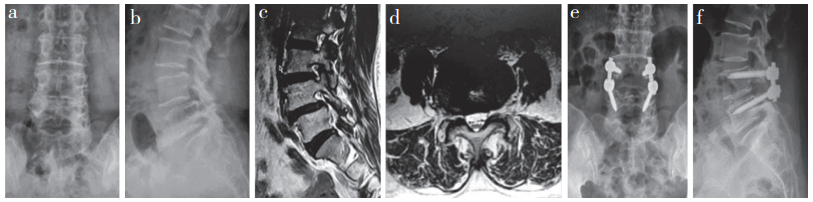
|
a,b:术前正侧位X线片示L4Ⅰ度滑脱 c,d:术前MRI示L4Ⅰ度滑脱,椎间盘突出,右侧椎管及椎间孔狭窄 e,f:术后1 d正侧位X线片示融合器位置良好,椎间高度恢复,钉棒系统位置佳 a, b:Preoperative anteroposterior and lateral roentgenographs show L4 I degree spondylolisthesis c, d:Preoperative MRIs show L4 I degree spondylolisthesis, disc herniation, right spinal canal and foramen stenosis e, f:Anteroposterior and lateral roentgenographs at postoperative 1 d show that Cage is in good position, intervertebral height has been restored, and screw rod system is in good position 图 2 TLIF组典型病例影像学资料 Fig. 2 Imaging data of a typical case in TLIF group |
OLIF作为一种新型的微创手术,在腰大肌和腹主动脉血管间隙操作,无需分离和牵拉腹腔大血管,理论上,避免了LLIF直接经腰大肌入路造成的对大血管、腰大肌和腰丛神经损伤的风险,避免了TLIF造成的腰椎后方结构破坏和椎管内组织损伤等并发症。但是,OLIF属于间接减压,临床上常见的合并骨性椎管、神经根管狭窄及严重滑脱等并非OLIF手术适应证;TLIF属于直接减压,通过后正中切口暴露术野,术中切除部分上下椎板、上关节突及全部下关节突,通过椎间孔入路完成椎间盘的摘除减压、Cage的置入及植骨融合,手术过程中直视下探查、减压行走根,可以最大限度地保护行走根,可采用神经根探子探查出口根确认椎间孔减压程度。TLIF特别适用于既往曾行单侧椎板切除、椎间盘切除、单侧神经根症状的患者及粘连较重、椎间盘钙化、骨性椎管狭窄及小关节融合等不适合采用OLIF治疗的患者。二者各有利弊,TLIF可很好地弥补OLIF适应证不足的缺点。
OLIF相对于TLIF具有天然的入路优势及近期手术疗效优势。OLIF经后腹膜间隙可直接到达椎间盘,不仅创伤小,而且同一解剖间隙即可完成多节段融合,因此,OLIF手术时间较TLIF明显缩短。本研究中,所有患者均行单节段融合并钉棒系统内固定,OLIF组手术时间少于TLIF组,其主要原因为所有的OLIF钉棒系统内固定均采用侧方单边双皮质固定,充分利用了原手术入路,避免了患者术中翻身改变体位。本研究中OLIF组术中出血量少于TLIF组,且OLIF组术后未放置引流管,而TLIF组术后放置引流管,因此,TLIF组实际出血量相对更大。
Ohtori等[9]报道35例椎管狭窄症患者采用OLIF治疗,术后下肢疼痛VAS评分显著改善。张建锋等[10]报道采用OLIF治疗36例腰椎退行性疾病患者,术后VAS评分及ODI均显著改善。Ohtori等[11]报道采用OLIF治疗12例腰椎退行性后凸畸形患者,术后VAS评分及ODI均显著改善。本研究结果显示,2组术后1 d及末次随访VAS评分、ODI均较术前显著改善,且OLIF组术后1 d及末次随访ODI优于TLIF组。考虑原因可能为TLIF破坏腰椎后方肌肉软组织和椎管内组织等,造成患者末次随访时腰背部手术区域不适感及活动后加重等主诉较多。
关于椎间撑开高度及融合器大小选择,有些学者认为要尽量撑开,尽可能恢复椎间高度,尽量置入尺寸大的融合器。本研究组在临床上发现过度撑开椎间隙的患者腰背部术后轴性疼痛发生率明显高于自然高度融合患者,且过度撑开增加融合器对上下椎板损伤概率,故笔者认为恢复自然椎间高度即可。神经根探子术中探查出口根及走行根彻底减压至松弛状态至关重要,若术中探查走行根张力较大,应予以相应节段椎间适度加压内固定,恢复走行根的自然松弛状态。
Abe等[6]对155例采用OLIF治疗患者的并发症进行了报道,75例发生并发症(48.3%),最常见为终板骨折与Cage下沉(18.7%),其次为腰部乏力与大腿麻木(13.5%)、节段性动脉损伤(2.6%);这些并发症大部分是暂时的,但3例患者出现永久性损伤(1例输尿管损伤,2例神经功能损伤)。本研究OLIF组患者均顺利完成手术,未出现大血管损伤、输尿管损伤、神经根损伤或硬膜囊破裂;1例发生交感干损伤,术后出现下肢痛温觉改变,术后3个月时完全恢复。术中通道较为狭窄时,可向前推移交感链以预防交感神经链损伤。TLIF组发生行走根牵拉性损伤1例,出现相应支配节段麻木加重,术后2个月时恢复;术后伤口浅表感染1例,予以抗感染治疗后痊愈;术后1个月发现终板骨折1例,椎间融合器下沉。与相关的文献报道[6, 12]相似,都有终板骨折并发症发生,提示术中终板处理时需更加轻柔小心,严重骨质疏松患者不宜行OLIF/TLIF。TLIF术后较少出现行走根牵拉性损伤,提示OLIF术中神经根拉钩牵拉行走根时要轻柔。
综上,2种术式治疗DLS近期临床疗效良好,且OLIF创伤小,ODI、椎间和椎间孔高度恢复优于TLIF。但本研究样本量偏小,仍需要大样本量、多中心的前瞻性对照研究,对手术并发症的发生率、融合率等进行进一步分析。随着材料、器械的不断发展,对疾病认识深度及治疗观点、理念的不断更新,微创手术将会使越来越多的患者受益。
| [1] |
Silvestre C, Mac-Thiong JM, Hilmi R, et al. Complications and morbidities of mini-open anterior retroperitoneal lumbar interbody fusion:oblique lumbar interbody fusion in 179 patients[J]. Asian Spine J, 2012, 6(2): 89-97. |
| [2] |
Berjano P, Balsano M, Buric J, et al. Direct lateral access lumbar and thoracolumbar fusion:preliminary results[J]. Eur Spine J, 2012, 21(Suppl 1): S37-S42. |
| [3] |
Ozgur BM, Agarwal V, Nail E, et al. Two-year clinical and radiographic success of minimally invasive lateral transpsoas approach for the treatment of degenerative lumbar conditions[J]. SAS J, 2010, 4(2): 41-46. |
| [4] |
Pimenta L, Oliveira L, Schaffa T, et al. Lumbar total disc replacement from an extreme lateral approach:clinical experience with a minimum of 2 years' follow-up[J]. J Neurosurg Spine, 2011, 14(1): 38-45. |
| [5] |
轩安武, 于海龙, 谢雁春, 等. 微创经椎间孔入路与极外侧入路腰椎椎间融合术治疗短节段腰椎退行性疾病的近期疗效比较[J]. 脊柱外科杂志, 2019, 17(2): 84-89. |
| [6] |
Abe K, Orita S, Mannoji C, et al. Perioperative complications in 155 patients who underwent oblique lateral interbody fusion surgery:perspectives and indications from a retrospective, multicenter survey[J]. Spine(Phila Pa 1976), 2017, 42(1): 55-62. |
| [7] |
Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127-1131. |
| [8] |
Fairbank JC, Couper J, Davies JB, et al. The Oswestry low back pain disability questionnaire[J]. Physiotherapy, 1980, 66(8): 271-273. |
| [9] |
Ohtori S, Orita S, Yamauchi K, et al. Mini-open anterior retroperitoneal lumbar interbody fusion:oblique lateral interbody fusion for lumbar spinal degeneration disease[J]. Yonsei Med J, 2015, 56(4): 1051-1059. |
| [10] |
张建锋, 范顺武, 方向前, 等. 斜外侧椎间融合术在单节段腰椎间盘退行性疾病中的应用[J]. 中华骨科杂志, 2017, 37(2): 80-88. |
| [11] |
Ohtori S, Mannoji C, Orita S, et al. Mini-open anterior retroperitoneal lumbar interbody fusion:oblique lateral interbody fusion for degenerated lumbar spinal kyphoscoliosis[J]. Asian Spine J, 2015, 9(4): 565-572. |
| [12] |
杨立进, 陈博来, 杨一帆, 等. 微创斜外侧腰椎椎间融合术治疗腰椎融合术后邻近节段退行性变[J]. 脊柱外科杂志, 2019, 17(1): 18-24. |
 2019, Vol.17
2019, Vol.17  Issue(6): 369-373, 393
Issue(6): 369-373, 393


