随着抗结核药物的使用,大多数结核患者得到了有效的救治,但结核的发生率依然很高。2016年,全球新发结核患者超过1 000万,病例数最多的国家为印度、印度尼西亚和中国[1]。颈椎结核在脊柱结核中发生率虽然最低,但其危害最为严重,病灶容易压迫颈脊髓引起瘫痪,甚至死亡。由于颈椎活动度大、颈脊髓周围空间小,颈椎结核常伴随颈脊髓受压和颈椎后凸畸形,在抗结核药物治疗基础上往往需要手术进行病灶清除、神经减压和颈椎稳定性重塑[2]。本研究回顾性分析2010年1月—2017年12月在本院接受前路病灶清除自体髂骨植骨融合内固定术联合抗结核药物治疗的下颈椎结核患者资料,总结和探讨下颈椎结核的诊断、手术指征、病灶清除范围、手术入路及预后等,现报告如下。
1 资料与方法 1.1 一般资料纳入标准:①术前影像学检查、实验室检查提示结核;②影像学资料示单纯下颈椎结核。排除标准:①经胸部X线片及CT扫描诊断为肺部血行播散性肺结核等活动性结核;②存在心肺等全身功能障碍,不能耐受手术。
根据以上标准,共纳入下颈椎结核患者25例,其中男16例、女9例,年龄为29 ~ 71(45.3±12.1)岁。23例涉及2个椎体,2例涉及3个椎体。病灶位置:C3,4 2例,C4,5 7例,C5,6 10例,C6,7 4例,C4~6 1例,C5~7 1例。
1.2 术前准备术前颈托制动,抗结核药物治疗2周以上,待红细胞沉降率(ESR) < 50 mm/h后进行手术治疗。抗结核治疗方案为利福平、异烟肼、吡嗪酰胺和乙胺丁醇四联用药。治疗期间如出现神经症状进行性加重时行急诊手术。嘱患者高蛋白饮食,纠正贫血和低蛋白血症。
1.3 手术方法患者全身麻醉取仰卧位,采用颈椎右前方入路。术中可见组织水肿,椎前筋膜下和椎旁脓液形成及坏死组织,清除脓液、坏死物、椎间盘等病变组织。于骨质正常的椎体置入椎体撑开钉,适当撑开,暴露病变椎体和椎间盘并矫正颈椎后凸。清除椎管内病变组织、后纵韧带,对颈脊髓进行充分减压。于髂前上嵴取大小合适的三面皮质骨根据缺损大小修剪成适当形状后植入椎间隙,选择合适长度的钛板行前路固定,局部放入链霉素粉。透视确认颈椎序列和内置物位置满意后放入引流管,逐层缝合切口。术毕病灶组织等标本常规送病理和结核Xpert检查。
1.4 术后处理术后引流量 < 30 mL时拔除引流管。抗生素使用到引流管拔除为止。引流管拔除后拍摄颈椎正侧位X线片。术后继续口服四联抗结核药物规范治疗12 ~ 18个月,辅助使用护肝药物,对于出现腹胀、呕吐或食欲不佳的患者可以加用促进胃肠道动力药物。术后1 d在颈托保护下下床活动。对于有瘫痪症状的患者加强康复锻炼。术后1、3、6、12个月门诊复查ESR、C反应蛋白(CRP)、肝肾功能、颈椎正侧位X线片和CT,评估日本骨科学会(JOA)评分[3]、疼痛视觉模拟量表(VAS)评分[4]、病变节段后凸Cobb角、C2~7 Cobb角及植骨融合情况;之后每6个月门诊随访一次。
1.5 统计学处理采用SPSS 17.0软件对数据进行统计学分析,计量资料以x±s表示,配对设计资料采用t检验,检验水准值取双侧α=0.05;以P < 0.05为差异有统计学意义。
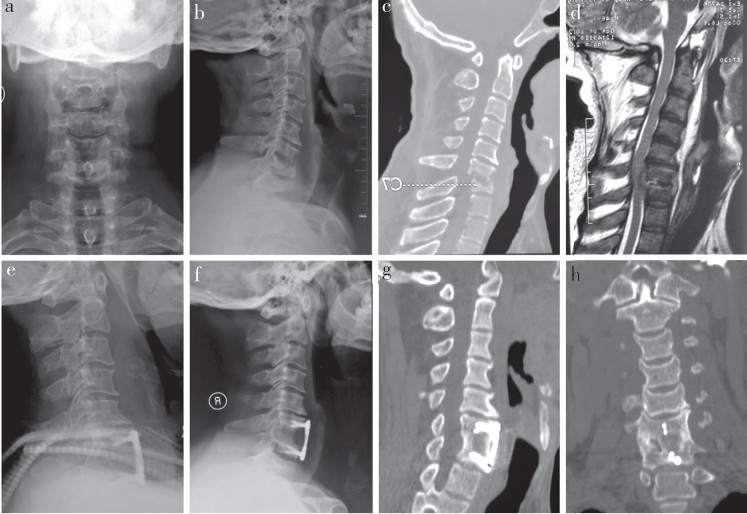
2 结果所有手术均顺利完成,患者随访18 ~ 45个月,平均30个月。手术时间为(89.4±48.8)min,术中出血量为(168.7±51.2)mL,引流管拔除时间为(3.6±1.8)d。所有患者术后临床症状均明显改善,末次随访时颈部疼痛VAS评分、JOA评分、下颈椎局部后凸Cobb角、C2~7 Cobb角、ESR及CRP均较术前明显改善,差异有统计学意义(P < 0.05,表 1)。本组患者术中无气管、食管损伤,无大血管及神经损伤。1例术后伤口不愈,形成窦道,配合抗结核药物治疗加局部换药2个月后愈合。术后出现取骨区疼痛3例,伤口愈合不良2例,经换药后愈合。术后发生声音嘶哑2例,喝水呛咳1例,吞咽不适3例,术后1个月随访时症状均明显缓解。末次随访时所有患者病灶区域植骨均完全融合,无内固定松动断裂。典型病例影像学资料见图 1。
|
|
表 1 25例患者临床指标 Tab. 1 Clinical parameters of 25 patients |
|
男,54岁,C6~7结核并不全瘫痪a ~ c:术前正侧位X线片、矢状位CT二维重建示C6下半部分、C7上半部分破坏明显,C6/C7局部后凸d:术前矢状位MRI示C6~7水平结核病灶侵犯椎管,脊髓受压明显e:术后2 d侧位X线片示C6/C7高度恢复f ~ h:末次随访时侧位X线片、矢状位和冠状位CT重建示C6/C7局部后凸纠正,植骨融合良好 Male, 54 years old, C6-7 tuberculosis and incomplete paralysis a-c: Preoperative anteroposterior and lateral roentgenographs and sagittal two-dimensional reconstruction CT show significant destruction of lower half of C6 and upper half of C7, and C6/C7 local kyphosis d: Preoperative sagittal MRI shows tuberculosis lesions invading spinal canal at C6-7 level and spinal cord compression e: Lateral roentgenograph at postoperative 2 d shows recovery of C6/C7 intervertebral height f-g: Lateral roentgenograph, sagittal and coronal reconstruction CTs at final follow-up show C6/C7 kyphosis is corrected and bone grafting is well integrated 图 1 典型病例影像学资料 Fig. 1 Imaging data of a typical case |
脊柱结核发生于颈椎者较少,文献报道为3% ~ 5%[5-6]。但由于颈椎椎体较小,活动度大,一旦发生结核则破坏快且严重,易侵犯椎管,压迫颈脊髓而引起瘫痪,应引起高度重视,以免引起严重后果。早期患者颈部疼痛多为轻微钝痛,休息时缓解,劳累时加重,夜间多不影响睡眠,易被忽视。本组病例术前VAS评分为(5.9±2.5)分,早期行X线检查时多无明显异常,容易漏诊,MRI检查有助于发现早期病例。结合既往结核病史、血常规、ESR、CRP、结核抗体及结核菌素试验(PPD)等多可诊断。对于诊断存在困难的病例还可配合诊断性抗结核治疗进行诊断。需要手术治疗的病例,术中标本进行病理检查、结核核酸检查和结核分枝杆菌培养等可以明确诊断。
3.2 颈椎结核的治疗、手术适应证和术前准备受医疗水平和生活水平的影响,既往颈椎结核的治疗时间长,导致患者发生脊柱畸形和终身瘫痪,甚至死亡。颈椎结核治疗的目的不仅是治愈结核,还应挽救神经功能,预防和纠正颈椎畸形,并使患者尽早地恢复生活和工作[7-8]。非手术治疗适用于早期没有明显骨质破坏的病例,治疗的关键是抗结核药物的使用。目前常用的方案为利福平、异烟肼、吡嗪酰胺、乙胺丁醇四联用药,治疗周期为12 ~ 18个月,停药标准为ESR、CRP连续正常3个月以上。治疗期间还应关注肝肾功能等指标,辅助护肝药物的使用;对于出现腹胀、呕吐或食欲不佳的患者可加用促进胃肠道动力药物。而对使用以上一线抗结核药物治疗效果不佳或无法耐受的患者,可调用二线抗结核药物,如卡那霉素、卷曲霉素、丁胺卡那、喹诺酮类药物等[9]。在药物治疗基础上还须配合颈部制动、加强营养和休息。
手术适应证:①较大脓肿;②病灶内有死骨或空洞;③合并窦道经久不愈;④脊髓受压;⑤颈椎序列不稳。本组25例患者均有不同程度的椎体骨质破坏、椎间隙塌陷、颈椎局部后凸畸形、硬膜受压、神经功能受损及椎旁脓肿。
此外,颈椎结核围手术期的综合治疗对于保证手术的远期疗效具有重要意义[10-11]。术前规范抗结核药物治疗2 ~ 4周,待ESR明显下降(≤50 mm/h)、结核中毒症状减轻、一般情况改善、血红蛋白 > 100 g/L、脓肿不再增大、窦道分泌物减少及混合感染得到控制时,方可手术。对于因脊髓受压出现急性脊髓损伤表现或神经症状加重的患者应尽早进行手术治疗。
3.3 下颈椎结核的手术操作下颈椎手术入路的选择有前路和前后联合入路。颈椎结核病灶通常位于椎体部位,为了便于对病灶的清除,前路是常用入路。本组25例患者均采用前路手术。手术的目的在于清除病灶、恢复颈椎曲度和重建稳定性。在手术显露的过程中,由于结核脓肿对椎前组织的侵袭,导致解剖结构不清、组织脆性大,手指钝性分离有利于保护病灶周围神经、血管和食管。在病灶清除过程中,应该先处理血供少的脓肿和椎间盘区域,再处理病变的椎体区域,病变上下椎体刮出新鲜血液即可,对病灶清除后的骨槽适当修整有利于植骨材料的置入和稳定。配合适当撑开的椎体撑开钉有助于椎体内部病灶的显露和清除,并可纠正颈椎后凸、恢复生理曲度。对于植骨材料,自体髂骨因其良好的生物活性和安全性是大多数术者的选择。术后取骨区的疼痛和伤口的不良愈合为主要并发症,本组3例出现取骨区疼痛不适,2例伤口愈合不良,经长时间换药后愈合。术中取骨应选用未被结核病灶污染的工具并选择合适的位置和范围。Koptan等[12]报道了钛笼和自体髂骨的对照研究,发现钛笼组可获得更好的颈椎矢状位序列,从而更好地纠正颈椎后凸。但是越来越多的长期随访发现,钛笼会发生移位,进而引起颈椎曲度的丢失[13],颈椎结核患者使用钛笼应谨慎。
前路钛板的使用能起到即刻稳定脊柱并恢复颈椎曲度的作用,也可使患者尽早地恢复活动。尽管既往的理论认为,内固定的表面会形成生物膜,不利于感染的控制,但目前的观点认为,抗结核药物能有效杀灭内固定物表面的结核分枝杆菌,不必担心生物膜的形成[14]。由于椎体骨质的破坏,颈椎稳定性显著下降,即使做了结构性支撑和内固定,其稳定性也远不及采用植骨融合术治疗的颈椎退行性疾病患者,因此,患者术后需要佩戴颈托或支具,佩戴的时间因人而异,通常建议佩戴3个月。
也有不少术者采用前后路联合手术治疗颈椎结核。王辉等[11]及Luk等[15]认为,结核病变范围超过2个椎体、前方重建范围跨过3个椎间隙时,建议采用分期后前路联合手术,一期行后方固定减压,二期行前方减压重建固定。后路手术的目的是通过后路钉棒系统增强颈椎的稳定性并恢复颈椎曲度,但是,结核患者身体营养状况和一般情况均不佳,前后路联合手术较大的创伤将进一步增加手术的难度和风险,在选择时应慎重。
3.4 前路手术预后前路病灶清除植骨融合内固定术后早期有声音嘶哑、喝水呛咳、吞咽不适等常见并发症发生,通常情况下均可自行恢复[16]。本组病例术后出现声音嘶哑2例,喝水呛咳1例,吞咽不适3例,术后1个月随访时均明显缓解。颈椎结核患者四肢的瘫痪通常发展较为缓慢,且多为不全瘫,通过术中神经充分减压和康复治疗,神经功能通常可恢复,预后较好。出现神经症状甚至不全瘫的患者,应及早手术,避免进一步发展为全瘫[17]。前路病灶清除植骨融合内固定术配合规范的抗结核药物治疗能有效去除病灶和杀灭病灶中的结核分枝杆菌,治愈结核。髂骨植骨配合坚固内固定,术后4 ~ 6个月可获得良好的植骨融合。本组25例患者末次随访时结核病灶均已治愈,且植骨完全融合。
综上,颈椎结核患者需要得到及时有效的治疗,根据病情采取非手术治疗或手术治疗。对于具有手术适应证的患者,前路病灶清除自体髂骨植骨融合内固定配合抗结核药物治疗能有效治疗下颈椎结核。
| [1] |
Floyd K, Glaziou P, Zumla A, et al. The global tuberculosis epidemic and progress in care, prevention, and research: an overview in year 3 of the End TB era[J]. Lancet Respir Med, 2018, 6(4): 299-314. DOI:10.1016/S2213-2600(18)30057-2 |
| [2] |
Dunn RN, Ben Husien M. Spinal tuberculosis: review of current management[J]. Bone Joint J, 2018, 100-B(4): 425-431. DOI:10.1302/0301-620X.100B4.BJJ-2017-1040.R1 |
| [3] |
Yonenobu K, Abumi K, Nagata K, et al. Interobserver and intraobserver reliability of the Japanese Orthopaedic Association scoring system for evaluation of cervical compression myelopathy[J]. Spine(Phila Pa 1976), 2001, 26(17): 1890-1895. DOI:10.1097/00007632-200109010-00014 |
| [4] |
Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127-1131. |
| [5] |
Wu W, Li Z, Lin R, et al. Anterior debridement, decompression, fusion and instrumentation for lower cervical spine tuberculosis[J]. J Orthop Sci, 2020, 25(3): 400-404. DOI:10.1016/j.jos.2019.06.008 |
| [6] |
Wang H, Li C, Wang J, et al. Characteristics of patients with spinal tuberculosis: seven-year experience of a teaching hospital in southwest China[J]. Int Orthop, 2012, 36(7): 1429-1434. DOI:10.1007/s00264-012-1511-z |
| [7] |
陈兴, 马远征, 薛海滨, 等. 前路病灶切除椎间植骨内固定治疗颈椎结核[J]. 中国防痨杂志, 2003, 25(3): 136-139. DOI:10.3969/j.issn.1000-6621.2003.03.003 |
| [8] |
王延国, 宫庆娜, 周忠水, 等. 一期病灶清除并植骨内固定术治疗颈椎结核[J]. 脊柱外科杂志, 2017, 15(2): 94-99. DOI:10.3969/j.issn.1672-2957.2017.02.006 |
| [9] |
中国防痨协会. 耐药结核病化学治疗指南(2015)[J]. 中国防痨杂志, 2015, 37(5): 421-469. DOI:10.3969/j.issn.1000-6621.2015.05.001 |
| [10] |
Qu JT, Jiang YQ, Xu GH, et al. Clinical characteristics and neurologic recovery of patients with cervical spinal tuberculosis: should conservative treatment be preferred? A retrospective follow-up study of 115 cases[J]. World neurosurg, 2015, 83(5): 700-707. DOI:10.1016/j.wneu.2015.01.015 |
| [11] |
王辉, 薛睿, 吴璐梅, 等. 病灶清除椎体重建内固定治疗颈椎结核并后凸畸形[J]. 中华灾害救援医学, 2018, 6(6): 324-328. |
| [12] |
Koptan W, Elmiligui Y, Elsharkawi M. Single stage anterior reconstruction using titanium mesh cages in neglected kyphotic tuberculous spondylodiscitis of the cervical spine[J]. Eur Spine J, 2011, 20(2): 308-313. DOI:10.1007/s00586-010-1537-0 |
| [13] |
Ji C, Yu S, Yan N, et al. Risk factors for subsidence of titanium mesh cage following single-level anterior cervical corpectomy and fusion[J]. BMC Musculoskelet Disord, 2020, 21(1): 32. DOI:10.1186/s12891-019-3036-8 |
| [14] |
Ha KY, Chung YG, Ryoo SJ. Adherence and biofilm formation of Staphylococcus epidermidis and Mycobacterium tuberculosis on various spinal implants[J]. Spine(Phila Pa 1976), 2005, 30(1): 38-43. DOI:10.1097/01.brs.0000147801.63304.8a |
| [15] |
Luk KD. Commentary: instrumentation in the treatment of spinal tuberculosis, anterior or posterior?[J]. Spine J, 2011, 11(8): 734-736. DOI:10.1016/j.spinee.2011.07.024 |
| [16] |
李兴艳, 程浩, 李锋, 等. 不同手术入路治疗外伤性下颈椎骨折脱位的疗效比较[J]. 骨科, 2014, 5(2): 80-83. DOI:10.3969/j.issn.1674-8573.2014.02.005 |
| [17] |
沈兴利, 张子凡, 孙柏峰, 等. 脊柱结核手术治疗研究进展[J]. 脊柱外科杂志, 2018, 16(4): 253-257. DOI:10.3969/j.issn.1672-2957.2018.04.014 |
 2021, Vol.19
2021, Vol.19  Issue(2): 105-109
Issue(2): 105-109


