2. 首都医科大学附属北京朝阳医院骨科, 北京 100020
2. Department of Orthopaedics, Beijing Chao-yang Hospital, Capital Medical University, Beijing 100020, China
腰椎椎管狭窄症(LSS)是影响老年人身体健康和生活质量的“隐形杀手”,可引起患者腰腿痛和神经功能障碍,严重者甚至完全丧失正常生活能力[1]。目前LSS最有效的治疗方法仍是手术治疗[2],脊柱-骨盆参数作为反映躯体平衡形态的指标,对腰椎融合术后的疗效具有预测价值[3],可指导腰椎生理曲度的重建。本研究回顾性分析了接受腰椎后路减压植骨融合内固定术治疗的63例LSS患者手术前后脊柱-骨盆矢状位参数的变化,并与健康成年志愿者进行对比,为指导手术治疗提供参考。
1 资料与方法 1.1 一般资料纳入标准:①年龄30 ~ 80岁;②有严重腰部和下肢放射性疼痛、麻木及间歇性跛行症状,症状持续时间超过6个月;③无痛步行距离 > 15 m,能够维持站立时间≥20 min;④术前影像学检查确诊为L5节段单纯LSS,冠状面侧凸角 < 15°,矢状面胸椎后凸角 < 60°[4];⑤术前、末次随访(术后2年)时全脊柱站立侧位X线片、腰椎三维CT等影像学资料完整。排除标准:①合并腰椎活动性感染、马尾综合征;②腰椎滑脱程度≥Ⅰ度,或腰椎侧凸畸形中度及以上;③髋关节畸形、驼背、强直性脊柱炎;④既往腰椎手术史。
根据上述标准,纳入2015年1月—2015年7月在北京朝阳医院骨科接受腰椎后路减压植骨融合内固定术治疗的L5节段单纯LSS患者63例,其中男25例、女38例,年龄为31 ~ 72(47.53±8.06)岁。所有患者均伴有不同程度的腰腿痛、麻木或间歇性跛行等症状。选取同期60名健康成年志愿者作为对照组,其中男29名、女31名,年龄为34 ~ 73(45.93±8.36)岁。2组性别、年龄差异无统计学意义(P > 0.05),具有可比性。
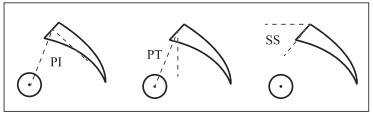
1.2 脊柱-骨盆矢状位参数测量采用Surgimap Spine软件(Nemaris,美国)在全脊柱站立侧位X线片上测量以下参数。①骨盆入射角(PI),双侧股骨头中心和骶骨终板中点的连线与垂直于骶骨终板并穿过骶骨终板中点的垂线间的夹角(图 1),如双侧股骨头不重合,可取2个股骨头中心连线的中点作为双侧股骨头中心[5]。②骨盆倾斜角(PT),双侧股骨头中心和骶骨终板中点的连线与重力垂直线间的夹角(图 1)。③骶骨倾斜角(SS),骶骨上终板与水平线间的夹角[6](图 1)。④腰椎前凸角(LL),L1上终板与S1上终板延长线间的夹角。⑤胸椎后凸角(TK),T1上终板与L1上终板延长线间的夹角[5]。⑥矢状位垂直轴(SVA),C7中心铅垂线距S1后上角的距离,若铅垂线位于S1后上角前方为正值,否则为负值,SVA值在-5 ~ 5范围内定义为脊柱矢状位平衡,否则为脊柱矢状位失衡[7]。
|
图 1 骨盆矢状位参数测量 Fig. 1 Measurement of sagittal pelvic parameters |
术前、末次随访时采用疼痛视觉模拟量表(VAS)评分[8]和Oswestry功能障碍指数(ODI)[9]评估LSS患者疼痛和骨盆功能改善情况。VAS评分改善率(%)=(术前VAS评分-末次随访时VAS评分)/术前VAS评分×100%。ODI改善率(%)=(术前ODI-末次随访时ODI)/术前ODI×100%。
1.4 统计学处理采用SPSS 20.0软件对数据进行统计学分析。计数资料以例数和百分数表示,组间比较采用χ2检验;计量资料以x±s表示,组间比较采用独立样本t检验,手术前后数据比较采用配对t检验;采用Pearson相关分析探讨参数之间的相关性;以P < 0.05为差异有统计学意义。
2 结果末次随访时LSS患者VAS评分和ODI均较术前明显改善,差异有统计学意义(P < 0.05)。VAS评分由术前(7.02±1.42)分降至(1.01±0.90)分,改善率为(86.2±12.1)%;ODI由术前(59.16±13.29)%降至(12.96±11.08)%,改善率为(78.3±17.5)%。
LSS患者术前PT和SVA高于对照组,SS、LL、TK低于对照组,差异均有统计学意义(P < 0.05,表 1),PI差异无统计学意义(P > 0.05);末次随访时LSS患者PT、SS、LL、SVA和TK均较术前改善,差异有统计学意义(P < 0.05,表 1),PI无明显变化。末次随访时LSS患者各项指标与对照组相比,差异均无统计学意义(P > 0.05,表 1)。LSS患者无论术前还是末次随访,PI分别与PT(r=0.679,0.717)、SS(r=0.672,0.666)、LL(r=0.646,0.692)及TK(r=0.484,0.641)呈正相关,与SVA(r=0.086,0.002)无相关性。
|
|
表 1 2组脊柱-骨盆矢状位参数 Tab. 1 Sagittal spinopelvic parameters of 2 groups |
LSS是造成腰腿痛的常见病因之一,近年研究发现,LSS患者多伴有脊柱-骨盆矢状位参数的特征性变化,而脊柱-骨盆矢状位参数又与脊柱矢状面平衡密切相关[10],Park等[11]认为,脊柱-骨盆矢状位参数的恢复有助于改善脊柱矢状位平衡。了解手术治疗前后脊柱-骨盆矢状位参数的变化有助于指导手术,评估术后疗效。
健康状态下脊柱曲度良好,仅消耗少量能量便可维持脊柱的平衡,若腰椎出现椎管狭窄或滑脱等病理变化,脊柱为代偿失衡而发生曲度变化,从而出现腰腿痛等症状[12]。本研究结果显示,术前LSS患者PT、SVA均高于对照组,而SS、LL和TK低于对照组,提示矢状位失衡促使骶骨后倾以维持站立姿势(PT增加),而此时L5和S1相互作用减弱,L5对骶骨的限制降低,导致骶骨后倾,因此PT增加而SS降低[13-14];相应地,骶骨后倾又会导致L5/S1节段后凸畸形加剧,腰骶角增加,以代偿前移的身体重心。末次随访时,LSS患者VAS评分和ODI均显著下降,提示手术疗效良好,且所有脊柱-骨盆矢状位参数与对照组差异均无统计学意义,提示手术治疗后可恢复脊柱矢状位平衡,使患者术后站立时无需骨盆过度代偿,减少应力集中,符合生物力学规律[15-16]。
在脊柱-骨盆矢状位参数中,PI不随人体的体位变化而改变,能较好地反映骨盆形态,且在一定程度上影响SS和LL的变化,因此,了解PI与其他参数的相关性对治疗效果预测有一定的临床价值。Schwab等[17]推算正常人理想LL的计算公式为LL=PI+9°,且LL与腰痛、神经源性跛行等密切相关,在骨盆-脊柱的矢状位平衡中有至关重要的作用。另外,PI与脊柱矢状位序列密切相关,骨盆可通过2个机制代偿脊柱矢状位平衡,一是通过改变PT来改变躯干重心;二是通过调整SS来改变腰椎曲度。有研究[18]显示,脊柱侧凸患者TK与LL之间存在独特的相互作用机制,而PI控制着SS,继而决定了LL。本研究结果显示,无论术前还是末次随访时,LSS患者PI与PT、SS、LL和TK均呈正相关,提示随着PI增大,该4项参数也会出现不同程度增大,与既往研究结果一致[18]。SVA是广泛用于反映LSS患者脊柱-骨盆矢状位整体平衡状况的参数,本研究结果显示,术前及末次随访时,LSS患者SVA与PI无明显相关性,可能原因:①SVA测量容易受体位、上下肢屈曲因素的影响;②SVA作为一个距离参数在X线片上测量本身就需要进行校正,在校正过程中可能会出现误差[19]。
综上所述,手术治疗可改善LSS患者PT、SS、LL、SVA和TK等参数,改善脊柱-骨盆曲度和生理功能,缓解疼痛症状。PI是解剖学参数,不受手术影响且与PT、SS、LL呈正相关,术前可通过PI值预估PT、SS、LL的理想矫正范围,制订更详细的手术计划,以恢复脊柱-骨盆矢状面失衡,获得更好的疗效。
| [1] |
张磊, 方向前. 退变性腰椎管狭窄症微创化治疗策略研究进展[J]. 浙江医学, 2018, 40(12): 1404-1409. DOI:10.12056/j.issn.1006-2785.2018.40.12.2017-2771 |
| [2] |
唐果, 薛锋, 潘明芒, 等. 退变性腰椎管狭窄症的治疗研究进展[J]. 山东医药, 2016, 56(32): 101-103. DOI:10.3969/j.issn.1002-266X.2016.32.037 |
| [3] |
刘玉增, 海涌, 关立, 等. 手术治疗老年人退变性腰椎滑脱症对骨盆参数及脊柱矢状面平衡的影响[J]. 中华老年医学杂志, 2015, 34(11): 1182-1185. DOI:10.3760/cma.j.issn.0254-9026.2015.11.009 |
| [4] |
黄保华, 钟远鸣, 陈远明, 等. 椎间孔入路完全脊柱内镜治疗腰椎管狭窄症的早期疗效[J]. 中国现代医学杂志, 2018, 28(16): 96-101. DOI:10.3969/j.issn.1005-8982.2018.16.020 |
| [5] |
李彦明, 李明, 杨长伟. 退行性脊柱侧凸患者冠状面和矢状面影像学参数分析[J]. 中国脊柱脊髓杂志, 2016, 26(12): 1093-1098. DOI:10.3969/j.issn.1004-406X.2016.12.07 |
| [6] |
Kim JK, Moon BG, Kim DR, et al. Postoperative flat back: contribution of posterior accessed lumbar interbody fusion and spinopelvic parameters[J]. J Korean Neurosurg Soc, 2014, 56(4): 315-322. DOI:10.3340/jkns.2014.56.4.315 |
| [7] |
Ailon T, Scheer JK, Lafage V, et al. Adult spinal deformity surgeons are unable to accurately predict postoperative spinal alignment using clinical judgment alone[J]. Spine Deform, 2016, 4(4): 323-329. DOI:10.1016/j.jspd.2016.02.003 |
| [8] |
Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127-1131. |
| [9] |
Fairbank JC, Couper J, Davies JB, et al. The Oswestry low back pain disability questionnaire[J]. Physiotherapy, 1980, 66(8): 271-273. |
| [10] |
王亮, 卢旭华, 王海滨, 等. 退变性腰椎侧凸脊柱-骨盆参数测量及临床意义[J]. 脊柱外科杂志, 2016, 14(1): 39-43. DOI:10.3969/j.issn.1672-2957.2016.01.009 |
| [11] |
Park SJ, Lee CS, Chung SS, et al. Postoperative changes in pelvic parameters and sagittal balance in adult isthmic spondylolisthesis[J]. Neurosurgery, 2011, 68(2 Suppl Operative): 355-363. |
| [12] |
杨曦, 孔清泉, 宋跃明, 等. 重度L5椎体峡部裂型滑脱症患者脊柱-骨盆矢状位曲度参数分析[J]. 中国修复重建外科杂志, 2016, 30(1): 65-71. |
| [13] |
张林林, 孟斌, 杨惠林. 成人平衡型L5-S1Ⅲ度峡部裂型腰椎滑脱后路复位对骨盆平衡的影响[J]. 中华医学杂志, 2016, 96(23): 1811-1814. DOI:10.3760/cma.j.issn.0376-2491.2016.23.004 |
| [14] |
Shin EK, Kim CH, Chung CK, et al. Sagittal imbalance in patients with lumbar spinal stenosis and outcomes after simple decompression surgery[J]. Spine J, 2017, 17(2): 175-182. DOI:10.1016/j.spinee.2016.08.023 |
| [15] |
兰家平, 汤逊, 徐永清, 等. 退变性腰椎侧凸合并多节段腰椎管狭窄的手术治疗[J]. 中国矫形外科杂志, 2017, 25(3): 204-208. |
| [16] |
周金军, 邓琳, 张烽. 仰卧位腰椎MRI小关节积液对症状性腰椎管狭窄微创减压手术效果的影响[J]. 实用医学杂志, 2018, 34(14): 2374-2376, 2380. DOI:10.3969/j.issn.1006-5725.2018.14.023 |
| [17] |
Schwab F, Lafage V, Patel A, et al. Sagittal plane considerations and the pelvis in the adult patient[J]. Spine(Phila Pa 1976), 2009, 34(17): 1828-1833. DOI:10.1097/BRS.0b013e3181a13c08 |
| [18] |
尹佳, 张珂, 马骁, 等. 成人脊柱侧凸患者长时间行走后矢状面失平衡的动态评估[J]. 第二军医大学学报, 2020, 41(3): 248-253. |
| [19] |
曾昌淳, 朱泽章, 王斌, 等. 经骶2骶髂螺钉固定的退变性侧后凸畸形患者骨盆入射角变化及其生活质量评估[J]. 中华骨科杂志, 2019, 39(16). |
 2021, Vol.19
2021, Vol.19  Issue(2): 116-119
Issue(2): 116-119


