腰椎椎管狭窄症(LSS)是一种常见的脊柱外科疾病,是指由先天或后天因素所致的腰椎中央椎管、侧隐窝或椎间孔狭窄,进而引起腰椎神经组织受压、血液循环障碍,出现臀部或下肢疼痛、神经源性跛行、伴/不伴腰痛症状的综合征[1]。LSS的典型表现是神经源性间歇性跛行,部分患者有马尾神经综合征(CES)的表现。急性CES大多发生于中央型腰椎椎间盘突出症(LDH)患者[2],慢性CES多继发于LSS,最常见的表现为小便功能异常[3]。流行病学调查发现,LDH及LSS是引起CES的常见原因[4],其发生率不一,为1% ~ 16%[5-8]。LSS患者中有7.7% ~ 21.0%存在小便功能障碍,5.8% ~ 6.6%存在性功能障碍[9-12];下腰痛患者中CES的发生率为0.27%[13]。CES可表现为会阴、肛周及生殖器的感觉减退、二便功能障碍及性功能障碍,可伴/不伴下肢的放射痛。Barbaro等[14]认为阴茎异常勃起也是CES的一种少见临床表现。
阴茎异常勃起是指与性欲和性刺激无关、持续超过4 h的阴茎持续勃起状态,即使在性高潮后这种勃起状态也可持续存在,并可伴有性器官的疼痛。阴茎异常勃起是较少见的一种病理性勃起状态,通常须急诊治疗,包括物理治疗、药物治疗及手术治疗[15-16],其潜在的致病因素包括镰状细胞疾病、慢性粒细胞白血病、肿瘤、内分泌及代谢性疾病、药物滥用等[17]。除以上因素,LSS也是引起阴茎异常勃起的原因之一。LSS引起的阴茎异常勃起是一种间歇性勃起,通常在行走或改变体位时出现,即间歇性阴茎异常勃起(IP)。IP发生率相对较低,其临床表现一直未引起脊柱外科医师及泌尿外科医师的重视,相关报道也较少,对其临床表现、神经体征、治疗措施和效果及发生机制认识不足。为了进一步认识LSS引发的IP的临床表现,评估手术效果,探讨其可能的发生机制,本研究回顾性分析了本院收治的1例LSS引发IP患者的临床资料,通过总结诊疗过程并结合相关文献分析,以期对该疾病有更深入的了解,为后期LSS引发IP的治疗提供参考。
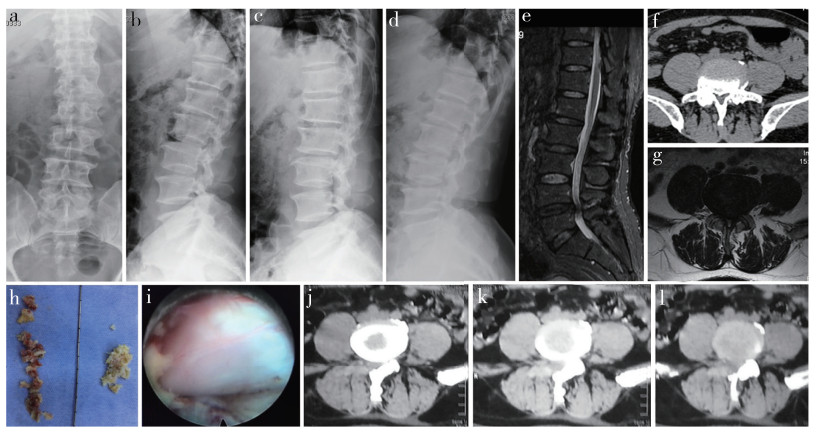
1 病例资料患者,男,53岁,因腰痛伴间歇性跛行3个月并逐渐加重于2019年10月18日入院。患者自述3个月前无明显诱因出现腰痛,活动后加重,行走约50 m出现间歇性跛行症状。追问病史,患者描述行走较短距离后会出现阴茎异常勃起并伴有疼痛,症状的出现和性刺激无关,停止行走及稍事休息后症状消失,这种勃起状态无法正常完成性生活。患者发病以来无二便功能障碍,既往无血液系统、内分泌、代谢性疾病或肿瘤史,无药物滥用史,疼痛视觉模拟量表(VAS)评分[18]为8分。入院后完善相关检查,体格检查示腰椎屈伸活动略受限,腰背部无明显压痛或放射痛,双下肢肌力、感觉、肌张力正常,会阴区及肛周皮肤感觉正常,肛门括约肌收缩正常,双侧股神经牵拉试验(-),双侧直腿抬高试验80°(-),双侧膝腱反射(-),双侧跟腱反射(-),双侧髌阵挛(-),双侧踝阵挛(-),双侧病理征(-)。腰椎正侧位及动力位X线片未见明显腰椎滑脱或不稳(图 1a~d),腰椎CT及MRI示L4/L5节段椎间盘突出、黄韧带增生肥厚、关节突增生内聚,腰椎中央椎管狭窄(图 1e~g)。结合患者症状、体征及影像学检查,诊断为LSS。
|
图 1 病例影像学资料 a ~ d:术前腰椎正侧位及动力位X线片未见腰椎不稳或滑脱 e ~ g:术前CT及MRI示L4,5节段椎管狭窄、椎间盘突出、黄韧带增生肥厚、关节突关节退行性变 h:术中去除的骨性结构及黄韧带 i:减压完成后可见硬膜显露充分,减压彻底 j ~ l:术后3 d CT示椎管减压充分 |
在局部麻醉下行经椎间孔入路内窥镜下腰椎椎管减压术。患者取俯卧位,C形臂X线机透视定位责任椎间隙,设计穿刺路径。以棘突旁10 cm为进针点,沿设计好的路径置入穿刺针,透视确认位置满意后依次放置导丝、软组织扩张通道及工作套筒。再次透视确认工作套筒位置满意后,安装并连接内窥镜工作系统,利用镜下环锯去除部分关节突及部分硬膜背侧骨性结构进行骨性减压,显露黄韧带后将右侧黄韧带去除(图 1h),并经棘突下将对侧黄韧带去除[19]。更换工作通道探查到椎间盘后将突出椎间盘组织取出,完成背侧及腹侧软组织减压。椎管减压完成后见硬膜搏动良好,减压充分(图 1i)。术后未放置引流管,术后6 h患者在腰围保护下下床活动。患者自述腰痛、IP及间歇性跛行症状即刻消失,术后3 d复查CT示椎管减压充分(图 1j~l)。随访1年症状未复发。
2 讨论阴茎异常勃起是一种可以发生于任何年龄男性的病理状态,其年发生率为1.5/100 000[20],是一种须泌尿外科急诊处理的疾病,影响其治疗效果的因素包括发生机制、临床干预的时机及措施。目前,临床上常将阴茎异常勃起分为缺血性、非缺血性、反复发作性3种[16],反复发作性阴茎异常勃起(SP)也称为IP,是一种特殊的由非缺血性逐渐演变到缺血性的异常勃起,其发生率低,一般多见于镰状细胞疾病患者[21]。脊髓损伤患者,尤其是高位脊髓损伤患者也易发生阴茎异常勃起,少数LSS患者也可发生IP。
LSS引发IP最早由Brish等[22]于1964年报道,国内李德文[23]也于1994年进行过相关报道。查阅文献发现,亚洲、欧洲、北美洲及澳洲的一些学者也注意到LSS的这一特殊临床表现,但由于其较低的发生率,既往多为个案或小宗病例报道。通过对13篇相关文献中的23例此类患者资料进行复习和汇总,发现LSS引发IP有以下特点[23-35]。①多伴有间歇性跛行(22/23),极少以IP为单发症状(1/23)。②诱发IP的主要原因是步行,其次为久站、下蹲、下跪等改变体位的动作。③跟腱反射消失是神经系统体格检查最常见的阳性体征(7/12)。④责任节段多为L4,5(18/20)。⑤多发生于严重LSS患者。4例患者有详细的MRI影像资料,按照LSS 4级分级法[36]划分,4例患者均为3级,提示重度LSS;按照LSS 7级分级法[37]划分,4例中C级2例,D级2例,提示重度和极重度LSS,其中3例影像学上存在马尾神经沉降征。⑥椎管减压术是治疗IP的有效方法。20例患者采用腰椎椎管减压术治疗,术后症状均明显改善,在6个月~10年的随访中无复发。LSS引起的阴茎异常勃起是间歇性的,可步行诱发,坐位或休息片刻后症状可自行消退,这一临床特点决定了IP一般较少引起严重的泌尿系统损伤,且大多预后良好[38]。由于IP对很多患者来说难以启齿,故实际发生率可能会高于目前统计数据。
IP通常被认为是骶神经功能异常或CES的一种表现。马尾神经和周围神经相比有很大不同,马尾神经缺少神经束膜及神经外膜,神经束中结缔组织稀少,使其更容易受到周围环境的影响[39-40]。另外,马尾神经的伴行营养血管为终末支,并且和脊髓之间缺乏有效的交通支和吻合支,导致马尾神经受到压迫后更容易发生缺血性损伤[41]。
前期有研究[30, 42]发现,严重的LSS可引起CES,马尾神经受到直接刺激或损伤后会引起括约肌功能及性功能异常,一般预后较差。但IP的发生并不能用这种理论解释。不论是既往的文献报道还是本病例,采用腰椎椎管减压术治疗后症状改善满意,与典型的CES有明显的区别。
对于IP的发生机制,有研究者[38, 43]提出了一些假设或推理,但其发生的具体机制目前尚不清楚。阴茎勃起是一个涉及血管、内分泌及神经调节机制的复杂过程。阴茎受交感神经、副交感神经及阴部神经支配,副交感神经兴奋可引起阴茎海绵体血管扩张并导致阴茎勃起,反之,交感神经兴奋可引起海绵体内血管收缩并导致阴茎疲软[16-17]。目前的观点均认为是副交感神经的过度兴奋引起IP患者阴茎的自发性勃起[31-35, 43-45],但对于副交感神经在此情况下过度兴奋的机制均未阐明。
根据患者临床症状、局部解剖及既往研究资料,笔者认为,引起IP的原因可能为交感神经功能抑制,而不是副交感神经过度兴奋。阴茎勃起和盆腔固有脏器发挥自主功能一样需要交感神经和副交感神经的联合支配[46-49]。控制阴茎勃起的交感神经纤维发自脊髓T12 ~ L2灰质的中间带外侧核的交感神经低级中枢,副交感神经纤维发自脊髓S2~4副交感核的副交感神经低级中枢,以及自主神经系统和椎管内的马尾神经,还有其他的神经连接(如位于椎旁的交感神经链)[50]。自主神经系统的解剖结构要比周围神经系统复杂得多。腰骶部脊神经来自于马尾,是躯体和交感神经纤维组成的混合神经,由硬膜囊内的前根和后根组成。交感神经纤维经过脊神经前根、脊神经和白交通支到达椎旁的交感神经节,在神经节内换元后发出的节后纤维部分经灰交通支返回脊神经,随脊神经分布到相应器官[51]。有研究[51]表明,对硬膜的直接机械压迫可引起马尾神经诱发动作电位降低,基于此,笔者认为LSS对硬膜的机械性压迫引起马尾神经兴奋性降低,可能同时引起脊神经内走行的交感神经纤维的兴奋性降低,由于交感神经和副交感神经是相互拮抗的,交感神经的兴奋性降低使副交感神经的兴奋性相对增高,进而表现为副交感神经兴奋,引起阴茎勃起。这种机制类似于高位脊髓损伤引起的自主神经功能异常。众所周知,高位颈椎脊髓损伤可引起脊髓交感神经回路的损伤,从而表现为相对完整的副交感神经通路兴奋性增高,引起血压不稳定、心率下降、低钠血症和尿崩症等一系列症状[52-53]。有研究[54]发现,双侧腰交感神经阻滞后可发生阴茎异常勃起,这也进一步支持了笔者的假设,但是要想更有力地证实这一观点还需要更深入及长期的研究。
IP是LSS的一种少见临床表现,其最常见的诱因为步行,最多见的阳性体征为跟腱反射消失,责任节段常为L4,5,椎管减压术为对其行之有效的治疗方法。LSS引发IP的可能机制为马尾神经受到机械性压迫后交感神经兴奋性降低,使得副交感神经兴奋性相对增高,进而引发阴茎勃起。
| [1] |
腰椎管狭窄症手术治疗规范中国专家共识组. 腰椎管狭窄症手术治疗规范中国专家共识(2014年)[J]. 中华医学杂志, 2014, 94(35): 2724-2725. DOI:10.3760/cma.j.issn.0376-2491.2014.35.002 |
| [2] |
Ahn UM, Ahn NU, Buchowski JM, et al. Cauda equina syndrome secondary to lumbar disc herniation: a meta-analysis of surgical outcomes[J]. Spine(Phila Pa 1976), 2000, 25(12): 1515-1522. DOI:10.1097/00007632-200006150-00010 |
| [3] |
Johnsson KE, Sass M. Cauda equina syndrome in lumbar spinal stenosis: case report and incidence in Jutland, Denmark[J]. J Spinal Disord Tech, 2004, 17(4): 334-335. DOI:10.1097/01.bsd.0000095828.98982.6c |
| [4] |
王海滨, 卢旭华. 马尾神经综合征的病因、症状及诊治[J]. 脊柱外科杂志, 2014, 12(1): 59-61. DOI:10.3969/j.issn.1672-2957.2014.01.013 |
| [5] |
Busse JW, Bhandari M, Schnittker JB, et al. Delayed presentation of cauda equina syndrome secondary to lumbar disc herniation: functional outcomes and health-related quality of life[J]. CJEM, 2001, 3(4): 285-291. DOI:10.1017/S1481803500005789 |
| [6] |
Gitelman A, Hishmeh S, Morelli BN, et al. Cauda equina syndrome: a comprehensive review[J]. Am J Orthop(Belle Mead NJ), 2008, 37(11): 556-562. |
| [7] |
Chang HS, Nakagawa H, Mizuno J. Lumbar herniated disc presenting with cauda equina syndrome. Long-term follow-up of four cases[J]. Surg Neurol, 2000, 53(2): 100-105. DOI:10.1016/S0090-3019(99)00180-9 |
| [8] |
Fraser S, Roberts L, Murphy E. Cauda equina syndrome: a literature review of its definition and clinical presentation[J]. Arch Phys Med Rehabil, 2009, 90(11): 1964-1968. DOI:10.1016/j.apmr.2009.03.021 |
| [9] |
Hiraizumi Y, Transfeldt EE, Fujimaki E, et al. Electrophysiologic evaluation of intermittent sacral nerve dysfunction in lumbar spinal canal stenosis[J]. Spine(Phila Pa 1976), 1993, 18(10): 1355-1360. DOI:10.1097/00007632-199308000-00016 |
| [10] |
Deyo RA, Mirza SK, Martin BI, et al. Trends, major medical complications, and charges associated with surgery for lumbar spinal stenosis in older adults[J]. JAMA, 2010, 303(13): 1259-1265. DOI:10.1001/jama.2010.338 |
| [11] |
Genevay S, Atlas SJ. Lumbar spinal stenosis[J]. Best Pract Res Clin Rheumatol, 2010, 24(2): 253-265. DOI:10.1016/j.berh.2009.11.001 |
| [12] |
Katz JN, Harris MB. Clinical practice. Lumbar spinal stenosis[J]. N Engl J Med, 2008, 358(8): 818-825. DOI:10.1056/NEJMcp0708097 |
| [13] |
Hoeritzauer I, Wood M, Copley PC, et al. What is the incidence of cauda equina syndrome? A systematic review[J]. J Neurosurg Spine, 2020, 14: 1-10. |
| [14] |
Barbaro K, Midgley J. Priapism, a symptom of claudication of the cauda equina in spinal stenosis[J]. Musculoskelet Sci Pract, 2021, 52: 102337. DOI:10.1016/j.msksp.2021.102337 |
| [15] |
Kulmala R, Lehtonen T, Nieminen P, et al. Aetiology of priapism in 207 patients[J]. Eur Urol, 1995, 28(3): 241-245. DOI:10.1159/000475058 |
| [16] |
Salonia A, Eardley I, Giuliano F, et al. European Association of Urology guidelines on priapism[J]. Eur Urol, 2014, 65(2): 480-489. DOI:10.1016/j.eururo.2013.11.008 |
| [17] |
Kaminsky A, Sperling H. Diagnostik und therapie des priapismus[Diagnosis and management of priapism][J]. Urologe A, 2015, 54(5): 654-661. German. DOI:10.1007/s00120-015-3799-y |
| [18] |
Huskisson EC. Measurement of pain[J]. German: Lancet, 1974, 2(7889): 1127-1131. |
| [19] |
荚龙, 曾至立, 于研, 等. 管状通道下单侧入路双侧减压微创经椎间孔入路腰椎椎间融合术治疗单节段腰椎退行性疾病[J]. 脊柱外科杂志, 2021, 19(1): 21-25. DOI:10.3969/j.issn.1672-2957.2021.01.004 |
| [20] |
Eland IA, van der Lei J, Stricker BH, et al. Incidence of priapism in the general population[J]. Urology, 2001, 57(5): 970-972. DOI:10.1016/S0090-4295(01)00941-4 |
| [21] |
白文俊, 胡海兵. 有关阴茎异常勃起的思考[J]. 中华男科学杂志, 2018, 24(8): 675-680. DOI:10.13263/j.cnki.nja.2018.08.001 |
| [22] |
Brish A, Lerner MA, Braham J. Intermittent claudication from compression of cauda equina by a narrowed spinal canal[J]. J Neurosurg, 1964, 21: 207-211. DOI:10.3171/jns.1964.21.3.0207 |
| [23] |
李德文, 孙永青. 腰椎管狭窄症伴异常阴茎勃起1例报告[J]. 北京医学, 1994(1): 57. DOI:10.15932/j.0253-9713.1994.01.035 |
| [24] |
Rahimizadeh A, Soufiani H, Williamson WL, et al. Intermittent penile erection in lumbar spinal stenosis: Report of four new cases and review[J]. Surg Neurol Int, 2019, 10: 209. DOI:10.25259/SNI_368_2019 |
| [25] |
Hidalgo Ovejero AM, Garcia Mata S, Sauras Herranz MA, et al. Intermittent priapism in spinal stenosis[J]. Acta Orthop Belg, 1991, 57(2): 192-194. |
| [26] |
Willén JG, Griffiths ER, Mastaglia FL, et al. Intermittent parasympathetic symptoms in lumbar spinal stenosis[J]. J Spinal Disord, 1989, 2(2): 109-113. |
| [27] |
Shintani S, Shiozawa Z, Tsunoda S. Intermittent penile erection in lumbar canal stenosis[J]. J Neurol, 1988, 235(3): 188-189. DOI:10.1007/BF00314316 |
| [28] |
Hopkins A, Clarke C, Brindley G. Erections on walking as a symptom of spinal canal stenosis[J]. J Neurol Neurosurg Psychiatry, 1987, 50(10): 1371-1374. DOI:10.1136/jnnp.50.10.1371 |
| [29] |
Ravindran M. Cauda equina compression presenting as spontaneous priapism[J]. J Neurol Neurosurg Psychiatry, 1979, 42(3): 280-282. DOI:10.1136/jnnp.42.3.280 |
| [30] |
Gempt J, Rothoerl RD, Grams A, et al. Effect of lumbar spinal stenosis and surgical decompression on erectile function[J]. Spine(Phila Pa 1976), 2010, 35(22): E1172-E1177. DOI:10.1097/BRS.0b013e3181e7d98b |
| [31] |
Laha RK, Dujovny M, Huang PS. Intermittent erection in spinal canal stenosis[J]. J Urol, 1979, 121(1): 123-124. DOI:10.1016/S0022-5347(17)56690-2 |
| [32] |
Maurice-Williams RS, Marsh HT. Priapism as a feature of claudication of the cauda equina[J]. Surg Neurol, 1985, 23(6): 626-628. DOI:10.1016/0090-3019(85)90016-3 |
| [33] |
Phanthumchinda K, Phonprasert C, Khaoroptham S. Priapism: a rare clinical manifestation of lumbar stenosis[J]. J Med Assoc Thai, 1987, 70(10): 604-607. |
| [34] |
Baba H, Furusawa N, Tanaka Y, et al. Intermittent priapism associated with lumbar spinal stenosis[J]. Int Orthop, 1994, 18(3): 150-153. |
| [35] |
Baba H, Maezawa Y, Furusawa N, et al. Lumbar spinal stenosis causing intermittent priapism[J]. Paraplegia, 1995, 33(6): 338-345. |
| [36] |
Lee GY, Lee JW, Choi HS, et al. A new grading system of lumbar central canal stenosis on MRI: an easy and reliable method[J]. Skeletal Radiol, 2011, 40(8): 1033-1039. DOI:10.1007/s00256-011-1102-x |
| [37] |
Schizas C, Theumann N, Burn A, et al. Qualitative grading of severity of lumbar spinal stenosis based on the morphology of the dural sac on magnetic resonance images[J]. Spine(Phila Pa 1976), 2010, 35(21): 1919-1924. DOI:10.1097/BRS.0b013e3181d359bd |
| [38] |
Nichols NML, Yerneni K, Chiu AB, et al. Priapism associated with lumbar stenosis: case report and literature review[J]. J Spine Surg, 2019, 5(4): 596-600. DOI:10.21037/jss.2019.09.23 |
| [39] |
Lavy C, James A, Wilson-MacDonald J, et al. Cauda equina syndrome[J]. BMJ, 2009, 338: b936. DOI:10.1136/bmj.b936 |
| [40] |
Gardner A, Gardner E, Morley T. Cauda equina syndrome: a review of the current clinical and medico-legal position[J]. Eur Spine J, 2011, 20(5): 690-697. DOI:10.1007/s00586-010-1668-3 |
| [41] |
Orendácová J, Cízková D, Kafka J, et al. Cauda equina syndrome[J]. Prog Neurobiol, 2001, 64(6): 613-637. DOI:10.1016/S0301-0082(00)00065-4 |
| [42] |
Seçil Y, Ekinci AS, Bayram KB, et al. Diagnostic value of cauda equina motor conduction time in lumbar spinal stenosis[J]. Clin Neurophysiol, 2012, 123(9): 1831-1835. DOI:10.1016/j.clinph.2012.02.070 |
| [43] |
Santananukarn M, Pasutharnchat N. Isolated intermittent neurogenic priapism: an unusual presentation in degenerative lumbar spinal stenosis[J]. BMJ Case Rep, 2019, 12(4): e228107. DOI:10.1136/bcr-2018-228107 |
| [44] |
Ram Z, Findler G, Spiegelman R, et al. Intermittent priapism in spinal canal stenosis[J]. Spine(Phila Pa 1976), 1987, 12(4): 377-378. DOI:10.1097/00007632-198705000-00013 |
| [45] |
Cansever T, Civelek E, Sencer A, et al. Intermittent priapism in degenerative lumbar spinal stenosis: case report[J]. Turk Neurosurg, 2007, 17(4): 260-263. |
| [46] |
Correia JA, De-Ary-Pires B, Pires-Neto MA, et al. The developmental anatomy of the human superior hypogastric plexus: a morphometrical investigation with clinical and surgical correlations[J]. Clin Anat, 2010, 23(8): 962-970. DOI:10.1002/ca.21027 |
| [47] |
Dail WG, Manzanares K, Moll MA, et al. The hypogastric nerve innervates a population of penile neurons in the pelvic plexus[J]. Neuroscience, 1985, 16(4): 1041-1046. DOI:10.1016/0306-4522(85)90114-9 |
| [48] |
Mauroy B, Demondion X, Drizenko A, et al. The inferior hypogastric plexus(pelvic plexus): its importance in neural preservation techniques[J]. Surg Radiol Anat, 2003, 25(1): 6-15. DOI:10.1007/s00276-002-0083-9 |
| [49] |
Barton DP, Davies DC, Dennis L. Re: Spackman R, Wrigley B, Roberts A, Quinn M. 2007. The inferior hypogastric plexus: a different view[J]. J Obstet Gynaecol, 2007, 27: 130-133. DOI:10.1080/01443610601113839 |
| [50] |
Bartynski WS. Clinical, anatomic, and imaging correlation in spine-related pain: the essential elements[J]. Tech Vasc Interv Radiol, 2009, 12(1): 2-10. DOI:10.1053/j.tvir.2009.06.002 |
| [51] |
李浩鹏, 陈君长, 贺西京, 等. 马尾神经慢性压迫的病理变化与脊髓诱发电位和MRI之间的关系[J]. 中国脊柱脊髓杂志, 2005, 15(5): 300-303. DOI:10.3969/j.issn.1004-406X.2005.05.010 |
| [52] |
Krassioukov A. Autonomic function following cervical spinal cord injury[J]. Respir Physiol Neurobiol, 2009, 169(2): 157-164. DOI:10.1016/j.resp.2009.08.003 |
| [53] |
Mneimneh F, Moussalem C, Ghaddar N, et al. Influence of cervical spinal cord injury on thermoregulatory and cardiovascular responses in the human body: literature review[J]. J Clin Neurosci, 2019, 69: 7-14. DOI:10.1016/j.jocn.2019.08.022 |
| [54] |
Sniderman M, Raghavendra M, Holtman JR Jr. Priapism following a lumbar sympathetic nerve block[J]. Pain Med, 2011, 12(7): 1046-1048. DOI:10.1111/j.1526-4637.2011.01145.x |
 2023, Vol.21
2023, Vol.21  Issue(1): 68-72
Issue(1): 68-72


