2. 中南大学湘雅医学院附属常德医院骨科, 常德 415000
2. Department of Orthopaedics, Changde Hospital, Xiangya School of Medicine, Central South University, Changde 415000, Hunan, China
腰椎椎间盘突出症(LDH)是指腰椎椎间盘退行性改变或外伤致纤维环破裂, 髓核从破裂处突出或脱出, 压迫神经根或马尾神经而出现腰腿放射性疼痛等一系列神经症状[1-2]。LDH是临床引起腰腿痛的常见病、多发病, 严重影响患者的生存质量。对于非手术治疗无效或症状持续加重者多采用手术治疗[1-2]。经皮内窥镜下腰椎椎间盘切除术(PELD)是治疗LDH的常用手术方式, 不仅疗效确切且创伤小、恢复快[3-4]。然而, 目前关于PELD治疗LDH的相关研究多集中在单节段病变, 而对于同时接受2个节段PELD手术的临床疗效和安全性研究尚少。有生物力学研究[5]表明, 脊柱不稳的发生率随着手术节段数的增加而增加;且同时破坏2个纤维环理论上会增加PELD术后复发风险[6];此外, 双节段PELD手术时间更长, 部分患者可能不易耐受。为进一步评估PELD手术适应范围和安全性, 本研究回顾性分析了海军军医大学长征医院骨科采用PELD治疗的双节段LDH患者临床资料, 并按照年龄、性别和手术节段匹配同期接受单节段PELD手术的患者, 旨在对比两者的临床疗效和安全性, 为临床采用PELD治疗双节段LDH提供参考。
1 资料与方法 1.1 一般资料调阅2017年8月—2022年3月海军军医大学长征医院骨科采用PELD治疗的LDH患者的电子病历资料及随访记录。纳入标准: ①年龄18 ~ 75岁;②单节段或双节段LDH;③采用单节段或双节段PELD治疗;④随访1年以上;⑤手术前后影像学资料完整。排除标准: ①合并腰椎滑脱、退行性腰椎侧凸、腰椎不稳;②多节段LDH仅行单节段PELD治疗;③多节段LDH分期采用PELD治疗;④单节段LDH髓核脱出高度游离采用双节段PELD治疗;⑤合并椎管狭窄行单侧入路双侧减压;⑥既往有腰椎融合或椎间盘切除等手术史;⑦合并严重心脑血管等慢性疾病。根据纳入和排除标准, 双节段组纳入患者40例, 手术节段为L3/L4/L5 8例, L4/L5/S1 32例;按照年龄、性别和手术节段匹配, 单节段组纳入患者80例, 手术节段为L3/L4 8例, L4/L5 40例, L5/S1 32例。2组患者一般资料见表 1。本研究通过海军军医大学长征医院伦理委员会审核备案。
|
|
表 1 2组患者一般资料 Tab. 1 General information of 2 groups |
双节段组L3/L4/L5 8例采用经椎间孔入路PELD(PETD)[7]治疗;L4/L5/S1节段17例采用PETD治疗, 15例采用PETD联合经椎板间入路PELD(PEID)[8]治疗。单节段组L3/L4 8例采用PETD治疗;L4/L5 40例采用PETD治疗;L5/S1 17例采用PETD治疗, 15例采用PEID治疗。
1.3 观察指标① 手术相关信息, 包括手术节段, 手术时间, 术中透视次数, 术中及术后并发症(神经根损伤, 硬膜囊撕裂, 术后感觉异常, 术后感染或血肿, 复发)。②影像学评估, 包括术前及术后X线片(正侧位和过伸过屈位)、CT和MRI。腰椎不稳定义为在动力位X线片上, 上位椎体相对下位椎体向前或向后滑移距离 > 3 mm, 或两相邻椎体之间成角角度 > 11°(旋转型不稳)[9-10]。③疼痛视觉模拟量表(VAS)评分[11]和Oswestry功能障碍指数(ODI)[12]。④改良MacNab标准[13]评价临床疗效。
1.4 统计学处理采用SPSS 20.0软件对数据进行统计分析, 计数资料以百分率表示, 组间比较采用χ2检验或Fisher;符合正态分布的计量数据以x±s表示, 组间比较采用独立样本t检验;2组VAS评分和ODI比较采用双因素重复测量方差分析;以P < 0.05为差异有统计学意义。
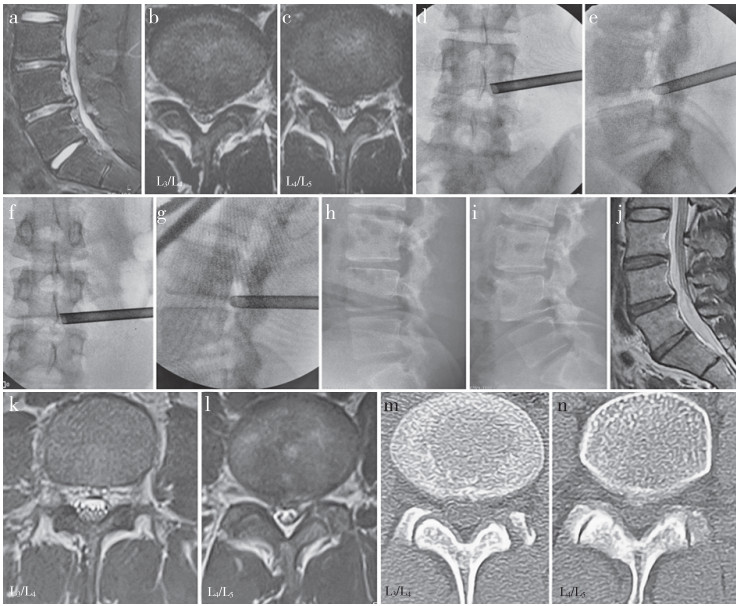
2 结果双节段组手术时间和术中透视次数高于单节段组, 差异均有统计学意义(P < 0.05, 表 2)。2组术后各随访时间点VAS评分、ODI较术前明显改善, 差异均有统计学意义(P < 0.05, 表 2), 组间差异无统计学意义(P > 0.05, 表 2)。根据改良MacNab标准, 双节段组优21例、良14例、可4例, 差1例, 优良率为87.5%;单节段组优38例、良30例、可19例、差2例, 优良率为85.0%。2组各有1例术中硬膜破裂, 均未出现术中马尾疝出或术后脑脊液漏。双节段组术后感觉异常4例, 单节段组术后感觉异常6例, 采用皮质类固醇激素和非甾体抗炎药治疗后症状均逐步缓解。随访期间, 双节段组复发2例, 单节段组复发3例, 2组各1例复发病例接受开放手术进行翻修, 其余病例经非手术治疗后症状缓解。2组均无腰椎不稳、术中神经根损伤或术后血肿/感染等并发症发生。双节段组典型病例影像学资料见图 1。
|
|
表 2 临床指标 Tab. 2 Clinical data |
|
图 1 双节段组典型病例影像学资料 Fig. 1 Imaging data of a typical case in dual-segment group a ~ c: 术前影像学资料示L3/L4/L5 LDH, 左侧神经根受压 d ~ g: 内窥镜下椎间盘切除 h、i: 术后动力位X线片未见腰椎节段不稳 j ~ l: 术后MRI示L3/L4/L5双节段神经根减压彻底 m、n: 术后CT示L3/L4/L5节段左侧上关节突仅部分切除 a-c: Preoperative imaging data show L3/L4/L5 LDH with nerve roots compression at left side d-g: Discectomy under endoscopic h, i: Postoperative dynamic roentgenographs show no lumbar instability j-l: Postoperative MRIs show nerve roots at both levels are adequately decompressed m, n: Postoperative CTs show partial resection of left superior articular process |
双节段LDH在临床上并不少见, 这类患者病情相对复杂, 也给治疗带来了极大挑战[14-15]。传统开放性腰椎椎间盘切除术虽能有效解除神经压迫, 但术后腰背痛发生率高[16]。随着微创技术蓬勃发展, 内窥镜技术已经成为治疗LDH的主流术式, 不仅疗效确切, 而且较好地保留了后方张力带结构的完整性, 有效降低了手术创伤和术后腰背痛等并发症[3-4, 17]。Hur等[18]采用单切口PETD治疗连续双节段LDH患者8例, 末次随访优良率达83.8%。Zhou等[19]采用PETD联合PEID成功治疗19例腰骶部双节段LDH(L4/L5/S1)患者, 术后优良率达89.47%。Mao等[20]报道采用PETD治疗青少年双节段LDH患者16例, 术后优良率达93.75%。本研究通过随访40例采用PELD治疗的双节段LDH患者发现, 87.5%的患者术后疗效满意, 与以上报道基本一致, 提示PELD是治疗双节段LDH的一种有效术式。
然而, 目前对于双节段LDH是采取一期完成双节段减压还是仅处理主要责任节段尚存在争议。有研究[21-22]表明, 并非所有椎间盘突出都会引起相应临床症状, 约30%人群存在椎间盘影像学异常但并不表现出任何神经症状;对于多节段LDH仅处理单节段责任病灶有效率可达69.7%。因此, 部分学者[22-23]认为, 双节段LDH应先明确主要责任节段, 然后针对责任节段进行处理。但部分学者[6, 24]持相反意见, 一方面邻近椎间盘突出可能参与症状产生, 如不处理可能导致术后症状缓解不彻底;另一方面, 随着时间推移, 邻近无症状椎间盘突出也可能会诱发症状产生, 增加再手术风险。Wu等[24]对PELD术后邻近无症状节段进行了为期2年随访, 结果发现4.7%(5/107)的患者因邻近节段病变而再次手术。越雷等[6]回顾性分析了采用内窥镜治疗的32例中青年双节段LDH患者, 其中14例接受双节段治疗, 18例接受单节段(主要责任节段)治疗, 对比发现, 双节段组患者末次随访时功能改善状况较单节段组更优。理论上, 对于双节段LDH, 如果同时存在2个节段神经压迫, 一期完成双节段减压更有助于症状缓解, 确保手术疗效, 减少医患矛盾。但同时处理2个节段会增加辐射暴露风险和延长手术时间, 本研究结果显示, 双节段组手术时间和透视次数明显高于单节段组。不仅如此, 部分学者[6, 25]提出同时处理2个及以上节段可能会影响脊柱稳定性, 阮狄克等[5]通过生物力学实验也证实了这一观点。然而, 本研究通过影像学随访发现, 无论单节段组还是双节段组, PELD均不会影响腰椎稳定性, 原因可能是PELD创伤小, 并不会造成脊柱稳定结构的严重破坏。此外, 双节段减压导致2个节段纤维环破裂, 理论上增加了复发风险。但此观点在本研究中并未得到证实, 本研究结果显示, 2组复发率并无显著差异, 且双节段组复发率(5.0%)与既往文献报道的PELD复发率(5% ~ 15%)相似[26-27]。分析原因: ①PELD术后复发与个体因素有关, 双节段组患者尽管手术节段为2个节段, 但个人基线参数(性别、年龄、体质量指数等)与单节段组无显著差异。②PELD术后复发与手术因素相关, 本研究术中、术后采取以下措施以尽量降低复发率。首先, 尽量摘除发生退行性变的髓核组织, 减小对正常髓核组织干扰。对于退行性变严重节段, 采用美蓝染色, 摘除染至蓝色且松软的髓核组织;减少对正常髓核组织的摘除, 并避免射频电极对椎间隙过度烧灼。其次, 尽量减小纤维环破口。如果手术节段纤维环已破裂, 则从破口进入;如果纤维环未破裂, 则采用蓝钳或剥离子在突出顶点破开纤维环;尽量减少射频电极对纤维环的烧灼。最后, 加强术后护理及功能锻炼指导。术后嘱患者3周内(纤维环软组织修复期和瘢痕形成期)以卧床休息为主, 3个月内避免久坐和体力劳动, 并加强腰背部肌肉功能锻炼。③本研究样本量较小且随访时间短, 尚不足以观察到2组患者在术后复发率方面的差异。
综上, 双节段LDH采用PELD治疗, 一期完成双节段减压, 疗效确切, 患者术后疼痛明显缓解且功能明显改善, 同时并不会影响脊柱稳定性或增加术后复发等手术相关并发症的风险。但本研究为回顾性研究, 样本量较小且随访时间较短, 可能导致部分阳性结果不能及时被发现, 对术后稳定性和复发率的综合评估尚需长期随访来进一步证实。
| [1] |
Benzakour T, Igoumenou V, Mavrogenis AF, et al. Current concepts for lumbar disc herniation[J]. Int Orthop, 2019, 43(4): 841-851. DOI:10.1007/s00264-018-4247-6 |
| [2] |
Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy[J]. Spine J, 2014, 14(1): 180-191. DOI:10.1016/j.spinee.2013.08.003 |
| [3] |
Ruetten S, Komp M. Endoscopic lumbar decompression[J]. Neurosurg Clin N Am, 2020, 31(1): 25-32. DOI:10.1016/j.nec.2019.08.003 |
| [4] |
刘建民, 许卫兵, 杨东方. 腰椎内窥镜手术技术的演变及其应用研究进展[J]. 脊柱外科杂志, 2020, 17(4): 288-293. |
| [5] |
阮狄克, 沈根标, 罗卓荆, 等. 椎间盘摘除术对腰椎稳定性的影响[J]. 中国脊柱脊髓杂志, 1993, 3(4): 159-162. |
| [6] |
越雷, 王月田, 白纯碧, 等. 内镜治疗中青年双节段腰椎间盘突出症患者的手术策略[J]. 北京大学学报(医学版), 2021, 53(4): 734-739. |
| [7] |
Ahn Y. Transforaminal percutaneous endoscopic lumbar discectomy: technical tips to prevent complications[J]. Expert Rev Med Devices, 2012, 9(4): 361-366. DOI:10.1586/erd.12.23 |
| [8] |
Choi G, Lee SH, Raiturker PP, et al. Percutaneous endoscopic interlaminar discectomy for intracanalicular disc herniations at L5-S1 using a rigid working channel endoscope[J]. Neurosurgery, 2006, 58(1 Suppl): ONS59-ONS68. |
| [9] |
Kirkaldy-Willis WH, Farfan HF. Instability of the lumbar spine[J]. Clin Orthop Relat Res, 1982(165): 110-123. |
| [10] |
Panjabi MM. Clinical spinal instability and low back pain[J]. J Electromyogr Kinesiol, 2003, 13(4): 371-379. DOI:10.1016/S1050-6411(03)00044-0 |
| [11] |
Huskisson EC. Measurement of pain[J]. Lancet, 1974, 2(7889): 1127-1131. |
| [12] |
Fairbank JC, Couper J, Davies JB, et al. The Oswestry low back pain disability questionnaire[J]. Physiotherapy, 1980, 66(8): 271-273. |
| [13] |
MacNab I. Negative disc exploration. An analysis of the causes of nerve-root involvement in sixty-eight patients[J]. J Bone Joint Surg Am, 1971, 53(5): 891-903. DOI:10.2106/00004623-197153050-00004 |
| [14] |
Ruangchainikom M, Daubs MD, Suzuki A, et al. Patterns of lumbar disc degeneration: magnetic resonance imaging analysis in symptomatic subjects[J]. Asian Spine J, 2021, 15(6): 799-807. DOI:10.31616/asj.2020.0325 |
| [15] |
徐峰, 张同会, 蔡贤华, 等. 经皮内窥镜下腰椎椎间盘切除术治疗双节段腰椎椎间盘突出症[J]. 脊柱外科杂志, 2017, 15(1): 13-17. |
| [16] |
Sihvonen T, Herno A, Paljärvi L, et al. Local denervation atrophy of paraspinal muscles in postoperative failed back syndrome[J]. Spine(Phila Pa 1976), 1993, 18(5): 575-581. DOI:10.1097/00007632-199304000-00009 |
| [17] |
Ahn Y. Endoscopic spine discectomy: indications andoutcomes[J]. Int Orthop, 2019, 43(4): 909-916. DOI:10.1007/s00264-018-04283-w |
| [18] |
Hur JW, Kim JS, Shin MH, et al. Percutaneous endoscopic lumbar discectomy and annuloplasty for lumbar disc herniation at the low two contiguous levels: single-portal, double surgeries[J]. J Neurol Surg A Cent Eur Neurosurg, 2014, 75(5): 381-385. |
| [19] |
Zhou Z, Ni HJ, Zhao W, et al. Percutaneous endoscopic lumbar discectomy via transforaminal approach combined with interlaminar approach for L4/5 and L5/S1 two-level disc herniation[J]. Orthop Surg, 2021, 13(3): 979-988. DOI:10.1111/os.12862 |
| [20] |
Mao L, Zhu B, Wu XT. One-stage percutaneous endoscopic lumbar discectomy for symptomatic double-level contiguous adolescent lumbar disc herniation[J]. Orthop Surg, 2021, 13(5): 1532-1539. DOI:10.1111/os.13097 |
| [21] |
Boden SD, Davis DO, Dina TS, et al. Abnormal magnetic-resonance scans of the lumbar spine in asymptomatic subjects. A prospective investigation[J]. J Bone Joint Surg Am, 1990, 72(3): 403-408. DOI:10.2106/00004623-199072030-00013 |
| [22] |
Jasper GP, Francisco GM, Telfeian AE. Clinical success of transforaminal endoscopic discectomy with foraminotomy: a retrospective evaluation[J]. Clin Neurol Neurosurg, 2013, 115(10): 1961-1965. |
| [23] |
关家文, 刘维财, 张洪涛, 等. 双节段腰椎间盘突出症的"责任靶点"诊断和内窥镜治疗[J]. 中国矫形外科杂志, 2018, 26(11): 967-971. |
| [24] |
Wu X, Ma Y, Ding R, et al. Should adjacent asymptomatic lumbar disc herniation be simultaneously rectified? A retrospective cohort study of 371 cases that received an open fusion or endoscopic discectomy only on symptomatic segments[J]. Spine J, 2021, 21(3): 411-417. |
| [25] |
Shi C, Gu X, Zhou Y, et al. Clinical outcomes of percutaneous endoscopic lumbar discectomy assisted with sequential snrb in treating lumbosacral contiguous double-level disc herniation[J]. Pain Physician, 2022, 25(7): E1027-E1038. |
| [26] |
O'Donnell JA, Anderson JT, Haas AR, et al. Treatment of recurrent lumbar disc herniation with or without fusion in workers' compensation subjects[J]. Spine(Phila Pa 1976), 2017, 42(14): E864-E870. |
| [27] |
Swartz KR, Trost GR. Recurrent lumbar disc herniation[J]. Neurosurg Focus, 2003, 15(3): E10. |
 2024, Vol.22
2024, Vol.22  Issue(2): 81-86
Issue(2): 81-86


