经椎板间入路经皮内窥镜下椎间盘切除术(percutaneous endoscopic interlaminar discectomy,PEID)用于治疗腰椎椎间盘突出症,具有组织损伤小、术中透视少、手术时间短及直视下髓核摘除彻底等优势,近年来得到了迅速推广[1, 2, 3]。但PEID在应用和推广的过程中仍存在不少问题,特别是在突破黄韧带(ligamentum flavum,LF)的过程中容易造成硬膜囊和神经根的损伤,导致脑脊液漏,神经根受挤压、牵拉、挫伤,术后出现患肢疼痛麻木加重,无力甚至失神经支配,且长时间不能恢复,给患者身心造成伤害[3, 4]。因此,在PEID手术过程中如何突破LF一直是手术医生关注的重点和难点[5, 6]。本研究通过回顾分析本院采用PEID治疗的腰椎椎间盘突出症患者214例,探讨LF劈开入路和LF开窗入路2种方法的手术适应证和临床疗效,现报告如下。
1 资料与方法 1.1 一般资料收集2013年9月~2014年3月本院采用PEID治疗的腰椎椎间盘突出症患者资料214例,其中男126例,女88例;年龄17~70岁,平均42.6岁;突出节段:L4/L5 87例,L5/S1 127例。纳入标准:L4/L5、L5/S1椎间盘突出症,单节段突出,以根性症状为主,包括中央型、旁中央型。排除标准:高位腰椎椎间盘突出症(L3/L4及以上节段)、极外侧型椎间盘突出症、椎间盘突出伴椎管明显狭窄或腰椎节段性不稳等。
根据术中突破LF的方式将患者分为LF劈开组(91例,其中L5/S1节段59例,L4/L5节段32例;男57例,女34例;平均年龄40.9岁;平均随访18个月)和LF开窗组(123例,其中L5/S1节段68例,L4/L5节段55例;男69例,女54例;平均年龄40.2岁;平均随访18个月)。其中13例患者(L5/S1节段3例,L4/L5节段10例)术前拟行LF劈开入路,术中因LF劈开困难转为LF开窗入路。
1.2 手术方法采用PEID手术进行髓核摘除,所有手术均由同一医生完成。
1.2.1 LF劈开以射频电极紧贴上位腰椎的下关节突内侧缘沿LF纤维走行方向在LF上打孔,工作管道尖部沿LF纤维走行方向经LF上打的孔小心旋转进入,纵向劈开LF,调整工作管道,将LF挡在工作管道外,镜下即为椎管内结构。 要特别注意的是逐层通过旋转工作管道劈开,避免重度下压工作管道从而对下方神经根造成挤压;待劈开仅剩最后薄薄一层内层LF时,用神经拨离子顺LF走行方向打开一个小孔,让水先行进入硬膜囊外以便保护神经根及硬膜囊(见图 1)。
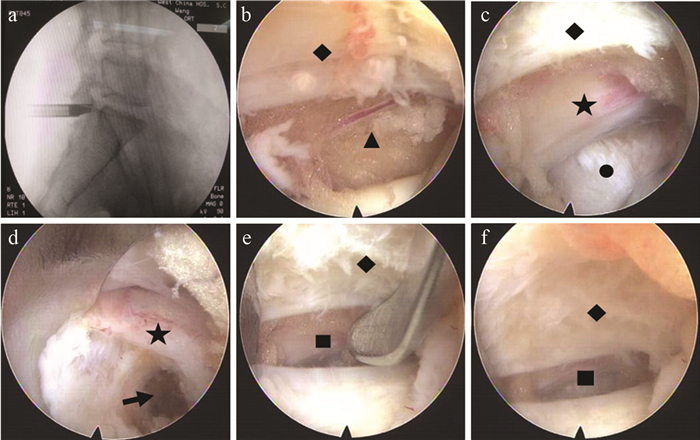 |
a:工作导管定位到LF表面 b:工作导管已劈开浅、深层LF c:完全劈开LF,显示突出的椎间盘压迫S1神经根 d:取出髓核组织,神经根已完全减压和纤维环成形(箭头) e:工作管道退出椎管,裂口大小仅为神经剥离子头宽,约0.25 cm f :拔出工作管道后LF覆盖硬膜囊 ◆LF,▲硬膜外脂肪,★神经根,●髓核组织,■破口 a:Cannula is placed to LF surface b:Shallow and deep LF are split c:S1 nerve root is compressed by protruded nucleus pulposus d:After discectomy, nerve root is decompressed and annulus firosus shrinks (arrow) e:When cannula exits from spinal canal, rip is only as wide as tip of nerve probe in size, about 0.25 cm f:When cannula exits from spinal canal, dural sac is covered by LF ◆LF, ▲epidural adipose, ★nerve root, ●nucleus pulposus, ■rip 图 1 LF劈开组术中资料 Fig. 1 Intraoperative data of LF splitting group |
适当下压工作套管,使LF维持一定的张力,并在尽量靠近椎板窗中间且垂直于LF纤维走向先逐层剪开LF。剪开部分LF后用工作管道尖部将其一端挡在管道外。
剪LF与调整管道交替进行,直至外层LF被剪开。再用神经剥离子沿纤维走向仔细分开、突破LF内层,让冲洗的生理盐水进入椎管内硬膜外。LF与硬脊膜有粘连时,用神经勾松解粘连带后,再剪开LF内层,即可见到生理盐水保护下的硬膜囊。小心保护硬膜囊,自LF突破口由内向外剪开LF直至下关节突内侧缘。若LF肥厚,则可用椎板咬骨钳咬除部分LF以便显露及减压。若关节突增生内聚致侧隐窝狭窄,则可在内镜下用磨钻、椎板咬骨钳去除关节突内侧部分,直至显露至神经根外侧(见图 2)。
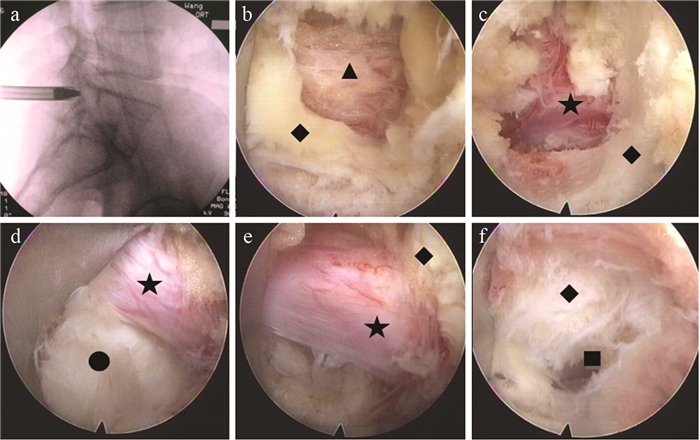 |
a:工作导管定位到LF表面 b:小心剪开浅、深层LF c:完全剪开LF,显露出L5神经根 d:突出的椎间盘压迫神经根 e:取出髓核组织,神经根完全减压 f:拔出工作管道后LF覆盖硬膜囊 ◆LF, ▲硬膜外脂肪, ★神经根, ●突出的髓核组织, ■破口 a:Cannula is placed to LF surface b:Shallow and deep LF have been clipped with scissors carefully c,d:L5 nerve root is exposed and compressed by protruded nucleus pulposus e:After discectomy, nerve root is decompressed f:When cannula exits from spinal canal, dural sac is covered by LF ◆LF, ▲epidural adipose, ★nerve root, ●nucleus pulposus, ■rip 图 2 黄韧带开窗组术中资料 Fig. 2 Intraoperative data of LF clipping group |
术后2 h患者可佩戴腰围下床活动。嘱患者侧身起睡;术后1个月内在腰围保护下下床行走,避免久坐及长时间保持固定姿势;术后1个月开始循序渐进行腰背肌功能锻炼;术后3个月内避免过度负重及腰部前屈、后伸及旋转活动。
1.4 疗效评价观察术后症状改善情况及有无并发症;术后1周及6个月时对患者腰痛和腿痛进行疼痛视觉模拟量表(visual analogue scale,VAS)[7]评分、Oswestry功能障碍指数(Oswestry disability index,ODI)[8]评估;术后6个月门诊随访时,根据需要拍摄腰椎MRI并加做手术节段椎间盘层面冠状位薄层扫描,收集并整理资料。末次随访采用改良MacNab标准[9]评价手术疗效,同时评估椎管内瘢痕形成率[10]、椎间不稳率[11]及复发率[12]。
1.5 统计学处理采用SPSS 20.0软件对数据进行分析,数据以x±s表示,采用重复测量资料的方差分析比较术前、术后腰痛和腿痛VAS评分及ODI;用χ2检验评估2组疗效优良率及复发率,检验水准α=0.05。
2 结果所有患者均顺利完成手术,无转为开放手术病例。LF劈开组手术时间(30.7±9.5) min,LF开窗组手术时间(35.2±8.6) min,2组间差异具有统计学意义(P<0.01)。所有患者术后1周和6个月均获得门诊或电话随访,随访时间12~25个月,平均18个月。各组患者术后腰痛和腿痛VAS评分及ODI与术前相比,差异均具有统计学意义(P<0.01);LF劈开组与LF开窗组各时间点VAS评分及ODI比较,差异均无统计学意义(P>0.05),具体见表 1。
|
|
表 1 术前、术后腰痛和腿痛VAS评分及ODI Tab.1 Preoperative, postoperative low back and leg pain VAS score and ODI |
治疗效果依据改良MacNab疗效评定标准[9],根据末次随访情况,2组共203名(劈开组87例,开窗组116例)患者取得疗效评定结果。本研究参考Ross等[10]用MRI评价术后硬膜外瘢痕形成程度的方法,认为手术相关LF所在象限瘢痕形成最大评分≥3分为明显瘢痕形成;腰椎不稳以功能位活动度>11°为标准[11];复发的标准为初次术后患者的缓解期>6个月再发加重并经腰椎MRI证实[12]。2组中所有患者术中及术后均未发现脑脊液漏。末次随访时改良MacNab疗效评定优良率LF劈开组91.9%,LF开窗组92.2%;MRI示LF劈开组硬膜外粘连形成5.7%,LF开窗组7.8%;腰椎不稳率LF劈开组2.3%,LF开窗组4.3%;复发患者LF劈开组1例,LF开窗组2例。
LF劈开组及LF开窗组典型病例影像学资料分别见图 3,4。
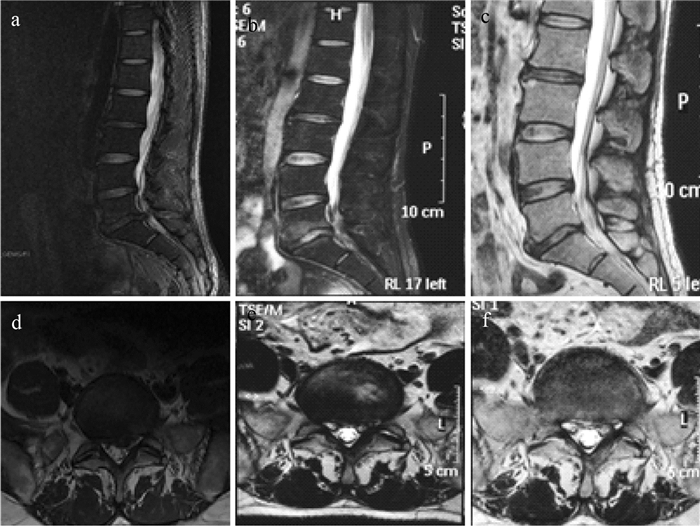 |
a,b:术前T2WI MRI示L5/S1椎间盘髓核向左侧突出 c,d:术后3个月MRI示突出椎间髓核组织已取出 e,f:术后6个月MRI未见瘢痕形成及硬膜囊受压 a,b:Preoperative T2WI MRI show disc herniation which compresses dural sac and nerve root c,d.:Postoperative 3 months MRI show that herniated disc is removed, and dural sac is decompressed e,f:Postoperative 6 months MRI show no signs of scarring or dural sac compression 图 3 LF劈开组典型病例影像学资料 Fig. 3 Radiologic data of typical case in LF splitting group |
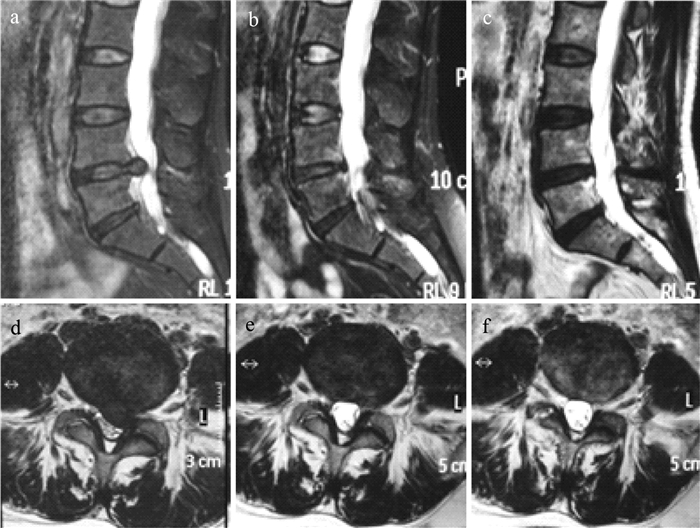 |
a,b:术前T2WI MRI示L4/L5椎间盘髓核向左侧突出 c,d:术后3个月MRI示突出椎间髓核组织取出 e,f:术后6个月MRI未见瘢痕形成及硬膜囊受压 a,b:Preoperative T2WI MRI show disc herniation which compresses dural sac and nerve root c,d:Postoperative 3 months MRI show that herniated disc is removed, and dural sac is decompressed e,f:Postoperative 6 months MRI show that no signs of scarring or dural sac compression can be seen 图 4 LF开窗组典型病例影像学资料 Fig. 4 Radiologic data of typical case in LF clipping group |
LF是脊柱后部重要的韧带组织,分为深浅2层,含有大量的弹性纤维,连接于相邻的上下位椎板之间,是椎管后壁重要的屏障及稳定结构,对维持椎管内结构及功能的稳定、防止硬膜外瘢痕及粘连以及减少腰椎术后失败综合征[13]具有重要意义。因此,在长期的临床实践和基础研究中,在脊柱后路手术中如何保护LF,一直受到广大医生和学者的重视[14, 15]。虽然早期有学者进行了大量的探索和尝试,但是直到内窥镜应用于脊柱后路手术,才实现了真正意义上对LF的保护。本研究通过回顾性对照研究,对PEID术中LF劈开入路和LF开窗入路2种方法的适应证和临床疗效进行对比研究和总结,认为2种方法均是手术过程中突破LF的有效方法,且对LF的损伤较小,但是其手术时间、适应证各不相同。
3.1 手术适应证关于PEID中突破LF的方式、方法及其手术适应证,国内外学者均有相关报道,其中Ruetten等[1]主要采用LF开窗的方式,Kim等[5]更倾向于采用LF劈开的方式,但是均未对其进行详细的对比和总结。本研究中有13例患者(L5/S1 3例,L4/L5 10例)术前拟行LF劈开,其中3例因LF肥厚,5例因关节突增生致侧隐窝明显狭窄,4例因椎间盘突出巨大伴钙化,1例因患者年龄大、LF弹性差,术中LF劈开困难转为LF开窗。因此本研究认为:LF劈开主要适用于椎间盘突出相对较小,对神经根和硬膜囊挤压或推举较轻,无侧隐窝狭窄,无关节突骨质明显增生,椎管及椎板间隙相对较大,LF无明显肥厚、钙化且弹性尚好的中青年患者。LF开窗适用于椎间盘突出巨大、游离,硬膜囊和神经根挤压或推举较重,关节突增生,侧隐窝狭窄,椎管及椎板间隙相对较小,黄韧带肥厚、钙化、退变且弹性较差的中老年患者。术中由LF劈开转为LF开窗的患者多为L4/L5椎间盘突出,且LF劈开的91例患者中L4/L5椎间盘突出者仅32例,占35.1%。因此,合并有以上复杂情况的L4/L5椎间盘突出症患者应尽可能选用LF开窗。
3.2 疗效及并发症PEID手术必然牵涉到突破LF这一过程,在PEID应用于临床的早期实践中的并发症大多发生在这一步骤中[3, 6, 13, 16]。与突破LF相关的并发症:损伤硬膜囊及神经根,造成脑脊液漏和术后相应的根性症状;术后椎体间失稳,致使腰痛和腿痛痛症状缓解不明显;术后远期手术区域结缔组织粘连、瘢痕形成,牵拉或压迫硬膜囊及神经根,造成椎间盘切除术后综合征。本研究中的2种突破LF的方法,在以上并发症的发生方面没有明显的差别。LF劈开组末次随访改良MacNab疗效评定优良率91.9%,LF开窗组92.2%;LF劈开组硬膜外粘连形成率5.7%,LF开窗组7.8%;LF劈开组腰椎不稳率2.3%,LF开窗组4.3%;LF劈开组复发患者1例,LF开窗组2例。在PEID手术中无论采取哪种方式突破LF,整个过程都在内窥镜监视下进行,出血少、术野清晰,解剖结构清楚。随着术者手术经验的积累,通过镜下认真仔细的操作,其硬膜囊及神经根术中损伤的发生将会越来越少。对于术后手术节段失稳的问题研究颇多[11, 17],其发生机制相对较为复杂。本研究中所有患者术前均经过严格的筛选,已排除合并有节段性不稳的患者,且在整个手术过程中,2种方式对LF造成的损害均较小(见图 1,2),故术后不稳发生率相对较低。本研究表明,无论哪种方式突破LF均不必对硬膜外脂肪组织进行清理。硬膜外脂肪组织对预防术后手术区域结缔组织粘连及瘢痕形成有重要作用[18]。
3.3 2种方法对比本研究结果表明,LF劈开突破LF的手术时间比LF开窗短,对LF的损伤更小,且疗效及并发症与LF开窗相似(见表 1),但是适应证更窄、手术难度及要求更高。建议初学者先按照LF开窗的方式突破LF,因其适应证较广,手术要求及难度较小,易于开展。随着术者手术及临床经验的积累,通过对临床病例及适应证的严格选择,再开始应用LF劈开的方式突破LF,其手术时间更短,对LF的损伤更小,术后并发症更少,患者满意度更高。值得一提的是,对于经验丰富的术者,2种方式亦可联合应用,可缩短手术时间,减少LF结构损伤,减少术中及术后并发症,提高患者满意度。
综上所述,在PEID中LF劈开和LF开窗均是突破LF的有效方法,并具有相似的临床疗效和并发症,手术医生可根据自己对技术的掌握程度及病例特点选择手术方式或者两者联用。
| [1] | Ruetten S, Komp M, Merk H, et al. Use of newly developed instruments and endoscopes:full-endoscopic resection of lumbar disc herniations via the interlaminar and lateral transforaminal approach[J].J Neurosurg Spine, 2007, 6(6):521-530. |
| [2] | Wang X, Zeng J, Nie H, et al. Percutaneous endoscopic interlaminar discectomy for pediatric lumbar disc herniation[J]. Childs Nerv Syst, 2014, 30(5):897-902. |
| [3] | 曾建成. 经皮内镜椎板间入路腰椎间盘切除术[J]. 中国骨与关节杂志, 2014, 3(10):795-800. |
| [4] | 温冰涛, 张西峰, 王岩, 等. 经皮内窥镜治疗腰椎间盘突出症的并发症及其处理[J]. 中华外科杂志, 2011, 49(12):1091-1095. |
| [5] | Kim CH, Chung CK. Endoscopic interlaminar lumbar discectomy with splitting of the ligament flavum under visual control[J]. J Spinal Disord Tech, 2012, 25(4):210-217. |
| [6] | Choi KC, Kim JS, Ryu KS, et al. Percutaneous endoscopic lumbar discectomy for L5-S1 disc herniation:transforaminal versus interlaminar approach[J].Pain Physician, 2013, 16(6):547-556. |
| [7] | Huskisson EC. Measurement of pain[J]. J Rheumatol, 1982, 9(5):768-769. |
| [8] | Chow JH, Chan CC. Validation of the Chinese version of the Oswestry Disability Index[J]. Work, 2005, 25(4):307-314. |
| [9] | Le H, Sandhu FA, Fessler RG. Clinical outcomes after minimal-access surgery for recurrent lumbar disc herniation[J]. Neurosurg Focus, 2003, 15(3):E12. |
| [10] | Ross JS, Robertson JT, Frederickson RC, et al. Association between peridural scar and recurrent radicular pain after lumbar discectomy:magnetic resonance evaluation. ADCON-L European Study Group[J].Neurosurgery, 1996, 38(4):855-861. |
| [11] | Ellingson AM, Nuckley DJ. Altered helical axis patterns of the lumbar spine indicate increased instability with disc degeneration[J]. J Biomech, 2015, 48(2):361-369. |
| [12] | Lee JK, Amorosa L, Cho SK, et al. Recurrent lumbar disk herniation[J].J Am Acad Orthop Surg, 2010, 18(6):327-337. |
| [13] | Shapiro CM. The failed back surgery syndrome:pitfalls surrounding evaluation and treatment[J]. Phys Med Rehabil Clin N Am, 2014, 25(2):319-340. |
| [14] | de Divitiis E, Cappabianca P. Preserving the ligamentum flavum in lumbar discectomy:a new technique that prevents scar tissue formation in the first 6 months postsurgery[J]. Neurosurgery, 2007, 61(6):E1340. |
| [15] | 周跃, 王建, 初同伟,等. 内镜下保留黄韧带的腰椎间盘髓核摘除术的临床初步应用[J]. 中国微创外科杂志, 2005, 5(12):1009-1011. |
| [16] | 李振宙, 侯树勋, 宋科冉,等. 经椎板间隙入路完全内窥镜下椎间盘摘除术治疗L5/S1非包含型椎间盘突出症[J]. 中国脊柱脊髓杂志, 2013, 23(9):771-777. |
| [17] | 周跃, 张峡, 初同伟, 等. 椎板间隙后路显微内镜治疗腰椎间盘突出症724例[J]. 脊柱外科杂志, 2003, 1(2):85-88. |
| [18] | Görgülü A, Simşek O, Cobanoğlu S, et al. The effect of epidural free fat graft on the outcome of lumbar disc surgery[J]. Neurosurg Rev, 2004, 27(3):181-184. |
 2015, Vol.13
2015, Vol.13 


